Низкое давления и высокий пульс тошнит и понос
Тахикардия представляет собой увеличение частоты сердечных сокращений более 100 в минуту. Встречается она как у здоровых людей, так и у заядлых сердечников со стажем.
Гипотония в свою очередь определяется как снижение уровня артериального давления до отметок, минимум 100 на 70 мм рт. ст.
Как часто низкое давление и высокий пульс встречаются одновременно? Нечасто. Вообще же, оба состояния имеют свой механизм развития.
Они никак друг другом не связаны, в 99% случаев речь идет о банальном совпадении нескольких патологических процессов.
Гипотония формируется в результате целой группы причин, в основном патологического рода. Повышение частоты сердечных сокращений же может иметь физиологический характер и не обуславливаться заболеваниями.
Лечение обоих состояний проводится раздельно, с применением специализированных методов.
Тем не менее, обе патологии находятся в пределах компетенции врача-кардиолога. Во всех спорных случаях нужно обращаться к нему.
Несмотря на то, что то и другое состояния никак друг с другим не связаны, одно усугубляет другое.
Что означает повышение частоты сердечных сокращений на фоне гипотонии?
Не означает равным счетом ничего.
Пониженное давление и высокий пульс не связаны друг с другом. Это два разных процесса. В основе тахикардии лежит раздражение или стимуляция особой рефлексогенной зоны сердца.
В результате орган начинает работать активнее. Происходит подобное воздействие извне или имеет эндогенный характер, нужно разбираться отдельно.
Гипотония же обусловлена массой причин, чаще внесердечных. Основной фактор заключается в падении гемодинамики (кровотока) на общем уровне.
Для компенсации недостатка силы сердечных сокращений органу дается сигнал ускорять свою деятельность.
Причины физиологические
Перечень факторов становление обоих процессов широк. Следует привести наиболее частые:
- Злоупотребление алкогольными напитками. Чем больше человек потребляет спиртного, тем выше вероятность развития парного патологического процесса.
Алкоголь стимулирует третью рефлексогенную зону сердца, в то же время происходит сужение крупных кровеносных сосудов. Отсюда нарушение гемодинамики.
Крови приходится преодолевать более сопротивление и сердца начинает биться активнее.
Парадоксально, но чем выше пульс, тем ниже давление. Это справедливо, начиная с отметки в 180 ударов в минуту. Потому у хронических алкоголиков давление низкое, наблюдается гипотония.
- Злоупотребление психоактивными веществами. В том числе наркотиками и никотином. Они обладают способностью «разгонять» сердечнососудистую систему.
На первом этапе давление повышается. Затем же резко падает.
Опасна не сама тахикардия в данном случае, а резкий скачок показателя тонометра. Это чревато инсультом или инфарктом.
- Употребление тонизирующих средств и веществ. Вроде кофеина. На каждый организм тонизирующие компоненты действуют по-своему. Возможно снижение давления, возможно повышение показателя. Но пульс ускоряется всегда.
- Старческий возраст, отсутствие движения. Часто эти факторы совпадают. Лежачие больные старшей возрастной группы страдают указанной парой симптомов чаще, поскольку сердце не может справиться с нагрузкой.
- Злоупотребление антигипертензивными лекарствами, особенно бета-блокаторами и диуретиками. Сердце начинает частить, но давление падает.
Реакция парадоксальна, но это только на первый взгляд. На деле же все закономерно: чтобы компенсировать недостаток силы сердечных сокращений орган начинает ускорять свою деятельность. Это указывает на отсутствие тренированности сердца.
Патологические причины
- Заболевание щитовидной железы. Так называемый гипертиреоз. Провоцирует повышение частоты сердечных сокращений.
Часто на фоне патологии происходит повышение уровня АД, но у гипотоников со стажем эффект прямо противоположный, что связано с особенностями и адаптивными механизмами организма.
Не заметить гипертиреоз трудно, все характерные симптомы налицо. Качество жизни существенно падает, пациент вынужден обращаться к врачу.
- Заболевания надпочечников по типу недостойной выработки кортикостероидных веществ. В первую очередь кортизола, вещества напрямую влияющего на тонус сосудов.
Чтобы компенсировать недостаток кровообращения (сосуды в данном случае расширены), сердце начинает ускоряться, растет пульсовой показатель. Это встречается при болезни Аддисона.
Возможен и противоположный вариант, когда кортизола слишком много. В результате опухолей самих надпочечников или гипофиза. Результат одинаков в обоих случаях.
- Болезни эндокринного профиля общего характера. В первую очередь сахарный диабет в фазе декомпенсации или частичной компенсации. Болезнь, находящаяся под контролем ведет себе спокойнее.
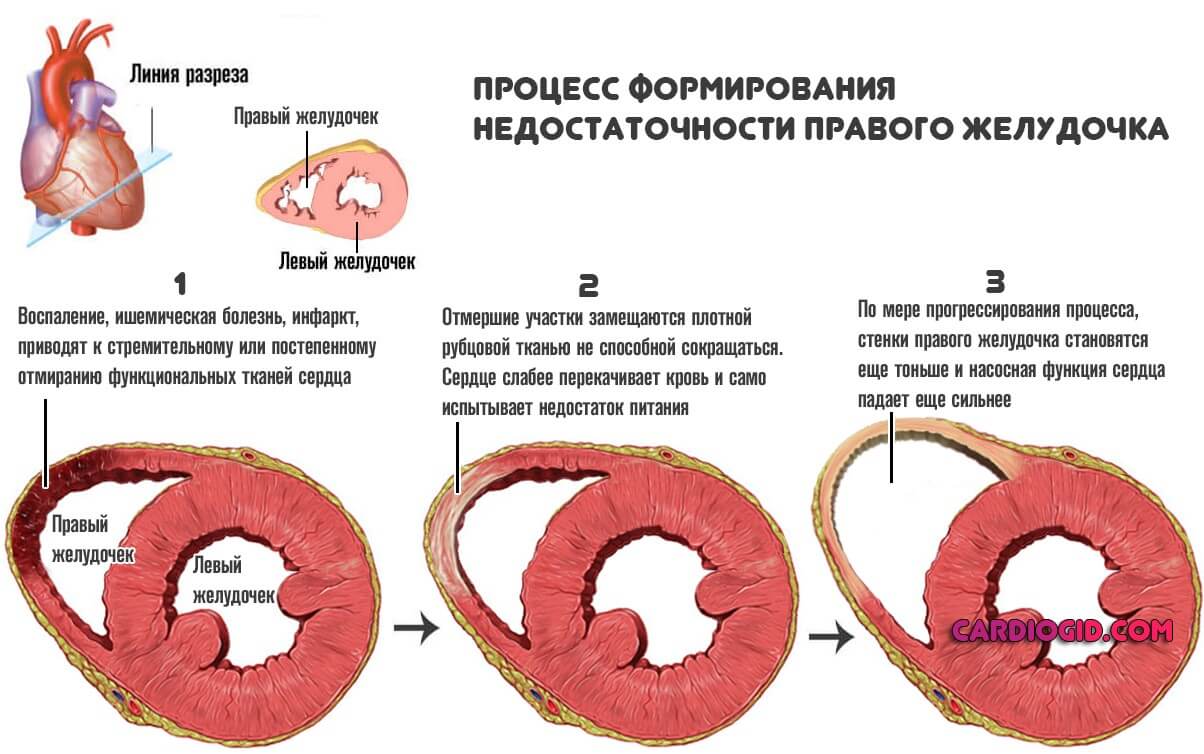
- Патологии самого сердца. Чаще имеет место застойная сердечная недостаточность с явлениями нарушения питания миокарда и иных анатомических структур.
Это опасное состояние, проваляется оно как раз гипотонией и тахикардией в комплексе.
Суть нарушения в слабой силе сокращений, которую орган пытается наверстать частотой — отсюда сильное сердцебиение, а показатель давления снижен.
Требуется медицинская помощь, пока не стало поздно. Следующий закономерный шаг — инфаркт.
- Патологии сосудов. Наиболее распространен атеросклероз. Это комплексная патология, ассоциированная с развитием стеноза (сужения) или закупорки просвета полой структуры холестериновой бляшкой.
Сердцу приходится перекачивать больше крови, чтобы преодолеть возросшее сопротивление артерий — вот почему давление низкое, а пульс высокий.
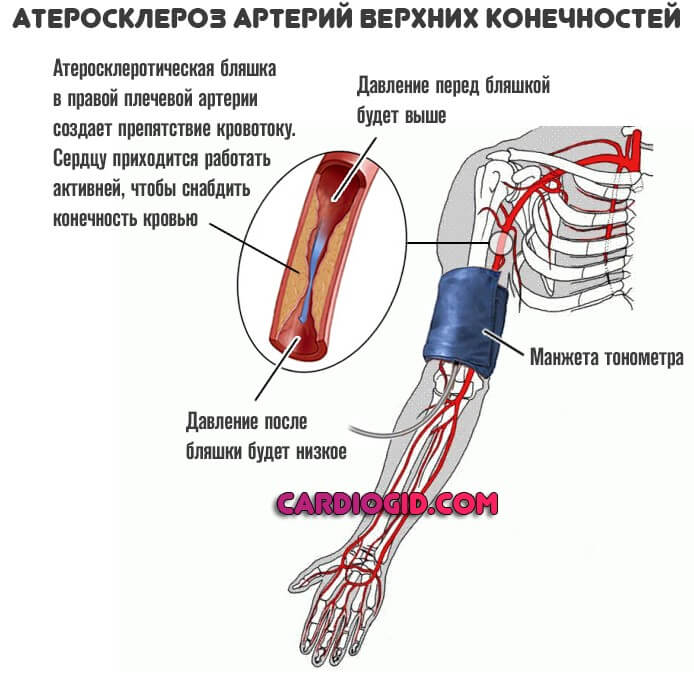
Вопреки мнению, будто на фоне атеросклероза развивается только гипертония, это не так. Возможен и обратный процесс.
Тахикардия же присутствует всегда, что указывает на чрезмерную напряженность в работе сердца.
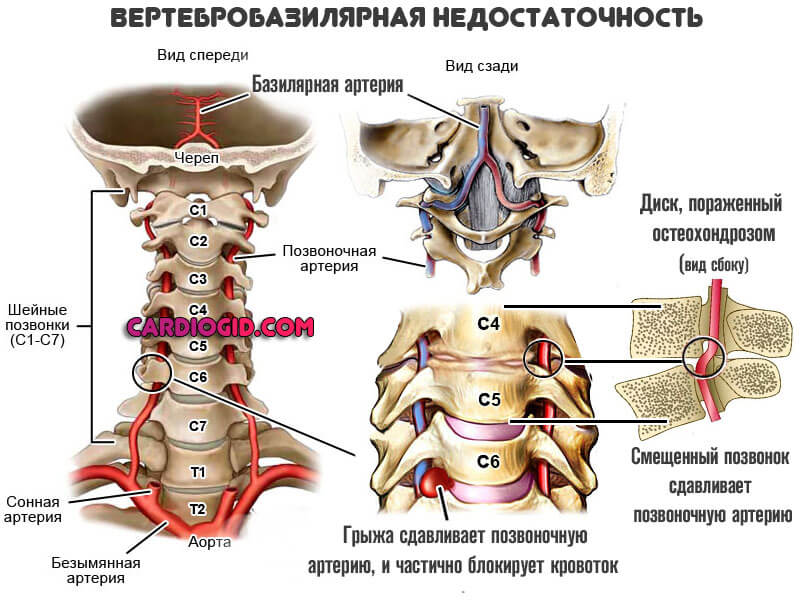
- Заболевания кровеносной системы, сопряженные с патологиями опорно-двигательного аппарата. Остеохондроз и вертебробазилярная недостаточность. Вот две наиболее частые патологии.
- Инсульт в период ранней реабилитации. После острого нарушения мозгового кровообращения оба описанных состояния вполне естественны.
Но нужно тщательно наблюдать за состоянием пациента, чтобы не произошло рецидива. Такой сценарий весьма вероятен. После инсульта давление может падать.
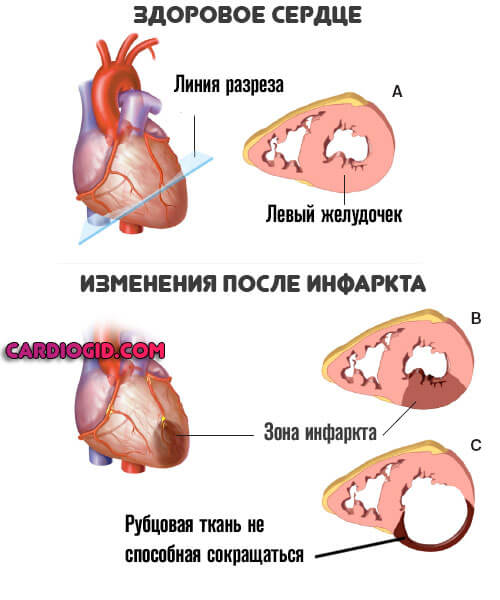
- Инфаркт и постинфарктное состояние.
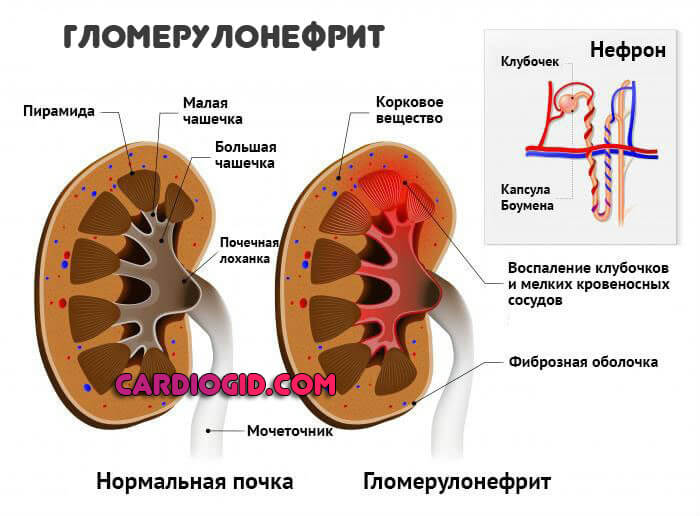
- Проблемы с почками. Разного рода: нефропатии, застойные процессы, гломерулонефрит, пиелонефрит и нефрит, также злокачественные процессы, туберкулез и инфекционные заболевания.
Всегда приводят к нарушению в работе сердечнососудистой системы из-за изменения гемодинамики (кровотока) на уроне всего организма.
- Травмы головного мозга, в том числе сотрясения церебральных структур.
- Онкологические процессы в организме. Проявляют себя по-разному, в том числе и парой описанных симптомов.
Все описанные патологии требуют обязательной диагностики. Верификации (подтверждения) и своевременного лечения.
Полагать, будто бы тахикардия на фоне пониженного давления не опасна — как минимум наивно.
Нарушается питание сердечной мышцы, орган работает на износ. Это смертельно опасно и в 20% случаев без лечения заканчивается летальным исходом в краткосрочной перспективе (до 5 лет).
Стоит ли так рисковать своим здоровьем или лучше обратиться к врачу, потратив несколько часов?
Опасно ли подобное состояние и чем?
Причины низкого давления и высокого пульса опасны сами по себе. А несет ли угрозу тахикардия? Без сомнения.
Чем же так страшно это патологическое состояния:
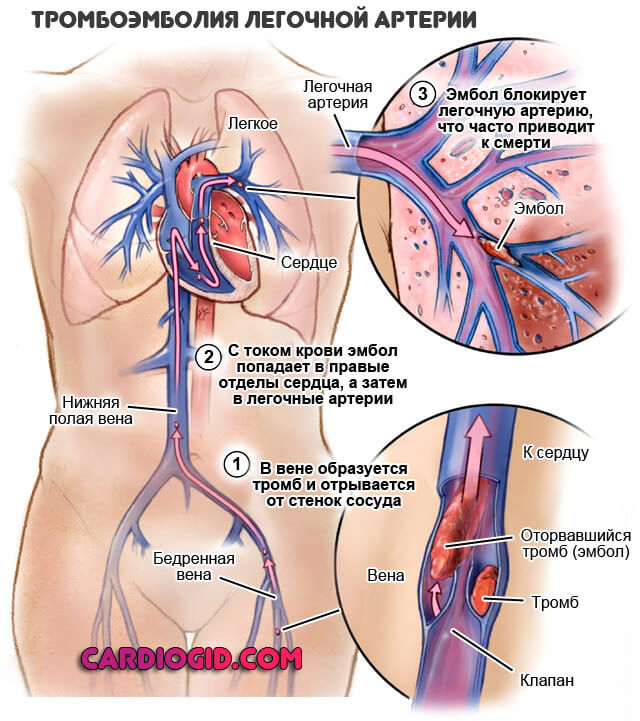
- Вероятно становление тромбов, поскольку эритроциты начинают гибнуть, кровь сворачивается прямо в сосудах. В зависимости от характера сиюминутной циркуляции, тромб может попасть в куда угодно, в аорту, легочную артерию. Это верная смерть, причем почти мгновенная. Необходимо предпринять меры для предотвращения тромбоэмболии.
- Сердце может внезапно остановиться. Помочь пациенту в подобном случае практически нельзя. Требуются реанимационные мероприятия. Без должных навыков ничего не получится.
- Возможен острый кардиогенный шок в результате дальнейшего падения уровня артериального давления. Это тоже причина летального исхода.
- При длительном течении тахикардии нарушаются общие метаболические (обменные) процессы в организме. Иммунитет снижается, человек становится уязвим для онкологии и инфекционных заболеваний.
- Высокий пульс при низком давлении может спровоцировать инфаркт, поскольку питание и без того перетружденного сердца снижается. О признаках предынфарктного состояния читайте здесь.
Предотвращение неблагоприятных явлений — одна из задач комплексного лечения. Если давление низкое и одновременно высокий пульс значит нужна медицинская помощь.
Как снизить пульс в домашних условиях
Возможно ли вообще что-либо сделать собственными силами? Если пациент не был у кардиолога и не получил четких инструкций на этот счет, необходимо вызывать скорую помощь.
Патологической считается тахикардия, длящаяся более 2-х минут. До прибытия врачей нужно попробовать что-либо сделать немедикаментозными способами.
- Например, принять горизонтальное положение, медленно и мерно дышать, на несколько секунд задерживая дыхание на выдохе.
- Если давление снизилось, а пульс вырос более 120 уд. в мин. можно принять несколько таблеток легких седативных препаратов растительного происхождения. Поможет Валокордин или Корвалол (противопоказаний к применению в данном случае нет).
Но никаких бета-блокаторов и сколь-нибудь серьезных фармацевтических средств. Не известно, чем обернется подобная самодеятельность.
На месте решается вопрос о госпитализации пациента для дальнейшего обследования.
Соглашаться или нет — решает сам человек. Но отказываться не стоит. Важно выяснить причину. Только так можно назначить правильное лечение.
Симптомы, требующие вызова врача или скорой помощи
Основное патологическое проявление, требующее помощи врача уже названо. Это тахикардия, то есть сердцебиение более 100-120 ударов в минуту на протяжении более двух минут.
Чем дольше длится процесс, тем выше вероятность осложнений. Орган работает на износ.
Помимо названного признака, опасными считаются:
- Головная боль. Даже минимальной степени интенсивности. Ее быть не должно.
- Нарушения зрения по типу мелькания мушек, фотопсий (искр), тумана, потемнения при резком движении.
- Головокружение.
- Обморочное состояние. Особенно неоднократное.
- Рвота, которая не приносит облегчения симптомов. Имеет рефлекторный характер, потому легче и не становится.
- Боли в груди. Отдают в надчревную область, не усиливаются при движении и дыхании.
- Аритмия с перебоями в работе сердца (замиранием, пропуском ударов).
- Одышка, удушье, нарушения дыхания.
- Нарушения координации, внимания, спутанность сознания.
- Шум в ушах и голове.
При наличии хотя бы одного проявления нужно обращаться к специалисту по кардиологии.
Время в этом случае играет против пациента. Длительное ожидание ассоциировано с повышенным риском осложнений.
Перечень необходимых исследований
С тахикардией обращаются к врачу-кардиологу. Он уже по своему усмотрению направляет пациента к эндокринологу или неврологу для уточнения этиологии состояния.
Перечень исследований довольно широкий:
- Устный опрос пациента для объективизации жалоб и симптомов вероятной болезни.
- Сбор анамнеза.
- Оценка частоты сердечных сокращений. Проводится старым дедовским способом на глаз или специальным датчиком. Второе предпочтительно.
- Измерение уровня артериального давления. Как правило, речь о стабильно низком показателе.
- Суточное мониторирование. Показывает процесс в динамике, в течение 24 часов. Назначается во всех случаях.
- Электрокардиография. Профильное исследование. Дает исчерпывающую информацию о характере сердечной деятельности. Но требует большой квалификации от диагноста, которой обладают далеко не все.
- Ангиография. Исследование сосудов.
- Оценка уровня специфических гормонов в крови пациента.
- Исследование неврологического статуса.
Возможно расширение списка на усмотрение специалистов. Это программа-минимум.
Дополнительно могут быть назначены: анализы крови, мочи, томографические методики.
Какое лечение назначается?
Чаще всего лечение имеет комплексный характер и призвано решать две задачи: нормализовать состояния пациента и снять симптомы, а также устранить первопричину патологического процесса. Обе проблемы нужно устранять вместе.
Применяются медикаментозные и хирургические методы. Среди препаратов наибольшей популярностью у кардиологов пользуются бета-блокаторы, блокаторы кальциевых каналов, седативные средства и диуретики.
Оперативное вмешательство показано при сердечных патологиях и то, только в крайних случаях.
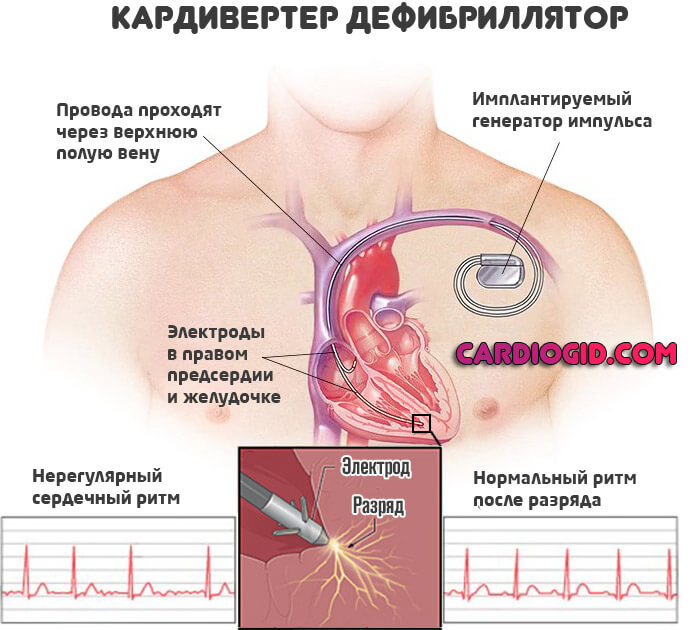
Возможна имплантация водителя ритма или дефибриллятора (при стойких аритмиях).
Наконец, хирургическим путем устраняется врожденный или приобретенный порок сердца.
Важным моментом в деле терапии считается правильный образ жизни: как можно меньше курить, лучше вообще отказаться от табачной продукции и алкоголя в любом виде.
Адекватно питаться, то есть никакого жирного, жареного, острого, соленого, полуфабрикатов и консервов. Только белок, овощи, фрукты, зерновые культуры и т.д.
Не стоит перетруждать себя физически, но и на месте сидеть нельзя. Комплекс полезных упражнений поможет решать вопрос с гиподинамией.
Профилактические мероприятия
Специфической профилактики не выработано. Следует поговорить на этот счет со своим лечащим врачом.
Обычно рекомендации строятся на простых принципах здравого смысла:
- Нельзя курить. Причем ни табак, ни специальные смеси, который описываются производителем как безопасные. Сроки применения слишком малы, чтобы делать такие громкие заявления. Это всего лишь маркетинговый ход.
- Не стоит пить алкоголь.
- Нельзя париться в банях, принимать горячие ванны.
- Нужно правильно питаться, употреблять достаточное количество жидкости в сутки.
Нельзя употреблять кофе и чай. Лучше заменить их растительными отварами. - Важно придерживаться оптимального режима физической активности. Комплекс упражнений подбирается с врачом ЛФК.
- Нужно избегать стрессов. Хотя это и не так просто.
Низкое артериальное давление на фоне высокой ЧСС — редкое сочетание, указывающее на слабую насосную функцию сердца, которая компенсируется частотой его работы.
При подозрениях на неполадки со здоровьем нужно обращаться к кардиологу за помощью, и не заниматься самолечением.
Тем самым пациент сбережет время, нервы, здоровье, а возможно и саму жизнь. Медлить не рекомендуется, по мере усугубления состояния растут риски осложнений.
Источник

Причинами низкого давления (до 100/60 мм рт. ст.) и высокого пульса (от 90 ударов минуту) бывают: обезвоживание, прием медикаментов от гипертонии, нейроциркуляторная дистония, аллергия, инфекции, болевой синдром. Легкие формы не опасны, проходят после отдыха, а при тяжелом состоянии есть угроза для жизни. Первая помощь при гипотонии с тахикардией – горизонтальное положение с приподнятыми ногами, доступ свежего воздуха.
Прием таблеток без врачебной рекомендации (в том числе и Анаприлина) может ухудшить состояние, особенно опасен Нитроглицерин. После обследования для систематического лечения назначают адаптогены (настойка левзеи), успокаивающие (Грандаксин), сердечные гликозиды (Коргликон), эффективны и немедикаментозные виды терапии (массаж, циркулярный душ), нормализация режима дня, двигательная активность.
Низкое давление и высокий пульс
Низкое давление и высокий пульс – это показатели ниже 100/60 мм рт. ст. и от 90 ударов за минуту. При легком течении не опасны, проявляются в основном изменениями настроения. Тяжелые формы снижают работоспособность, при длительном течении ухудшают работу внутренних органов, головного мозга. Внезапные приступы с развитием шокового состояния могут угрожать жизни.
Рекомендуем прочитать статью о низком пульсе. Из нее вы узнаете о причинах редкого, замедленного и очень слабого пульса, его изменений у женщин и мужчин, детей, пожилых людей, симптомах, опасностях и лечении.
А здесь подробнее об аритмии ночью.
Что это значит
Низким считается показатель артериального давления, который меньше 100/60 мм рт. ст., а высокий пульс – это увеличение частоты ударов в минуту от 90. Медицинскими терминами эти состояния называются артериальная гипотония с тахикардией. Они могут быть двумя изолированными заболеваниями, а также объединены общим механизмом развития.
Если первичной является гипотония, то большой (частый) пульс бывает защитным механизмом. Он необходим, чтобы обеспечить питанием ткани. Из-за низкого давления крови они недостаточно получают кислорода и глюкозы.
Если вначале возникает учащенный пульс и на его фоне падает давление, то это может быть признаком слабости сердечной мышцы. Такой вариант протекает тяжелее и не встречается без серьезного поражения миокарда (инфаркт, миокардит).
При приступе чрезмерно ускоренного ритма (пароксизмальная тахикардия) сердце может не успевать полностью заполняться кровью. Это также снижает ее поступление в артериальное русло, а у больных выявляют низкое давление и частый пульс.
Чем опасен высокий пульс при низком давлении
Самостоятельной опасности высокого пульса при низком давлении нет. Чаще всего риск для здоровья и даже жизни появляется при артериальной гипотонии, которая вызвана шоковым состоянием. Его причиной может быть:
- недостаточность силы сокращений сердца (кардиогенный);
- отравление, в том числе и токсинами микробов (токсический);
- тяжелая инфекция с заражением крови (септический);
- аллергия (анафилактический);
- кровопотеря (травматический).
В этих случаях необходима срочная медицинская помощь, так как возможно прекращение питания сердца и головного мозга (инфаркт, инсульт). Длительное и чрезмерно низкое артериальное давление с тахикардией приводит к недостаточному кровоснабжению органов. Проявлениями бывает снижение их функции (например, сбой менструального цикла у женщин, импотенция у мужчин).
Симптомы изменения состояния
Основными симптомами тахикардии при гипотонии являются:
- повышенная утомляемость;
- перепады настроения;
- головокружение, головная боль;
- проблемы с засыпанием;
- ощущение сердцебиения;
- болезненность или дискомфорт в области сердца;
- снижение памяти, переносимости физических и умственных нагрузок;
- повышенная потливость;
- потемнение в глазах, особенно при резкой смене положения тела;
- приступ одышки, нехватки воздуха;
- укачивание в транспорте.
Варианты течения гипотонии с тахикардией
Выделяют 3 варианта течения тахикардии при низком давлении: тяжелое, средней тяжести и легкое.
Тяжелое
Головная боль сильная и почти постоянная, чаще в затылке, бывает приступообразной, похожей на мигрень. Смена положения или духота тела вызывает головокружение. При приступе бледнеет кожа, покрывается холодным потом, в глазах мелькают точки, возможен обморок до 5 минут.
Средней тяжести
Головная боль длится около 1 часа, самостоятельно проходит после отдыха, возникает головокружение, предобморочное или обморочное состояние (около 1 минуты). На первый план нередко выходят жалобы на колющие, давящие боли в области сердца, усиливающиеся при приступе повышенного сердцебиения.
Смотрите на видео о низком давлении и учащенном пульсе:
Легкое
Основные признаки – психоэмоциональные:
- повышенная обидчивость,
- раздражительность,
- вспыльчивость,
- плаксивость,
- тревожный и поверхностный сон.
Сердечные боли краткие или не появляются, а обмороки полностью отсутствуют.
Низкое давление и высокий пульс: причины
Причинами низкого давления и высокого пульса бывают: потеря крови, обезвоживание, отравления, инфекции, аллергические реакции, приступ боли, снижение сахара, анемия. Такое состояние опасно при беременности и вызвано повышением прогестерона, перераспределением крови. У ребенка чаще бывает наследственным, на фоне нейроциркуляторной дистонии, у пожилых людей связано с атеросклерозом и ослаблением сердечной мышцы.
Почему при низком давлении высокий пульс
Наиболее распространенными причинами, объясняющими, почему возможен высокий пульс при низком давлении, являются:
- обезвоживание – рвота, понос, прием мочегонных, недостаточное поступление в жаркое время года, при физический активности, лихорадке, работе в горячем цеху;
- кровопотеря – травма, желудочные, кишечные, маточные, низкая свертываемость крови, операция;
- сахарный диабет, особенно при декомпенсации (слишком высокий показатель глюкозы вызывает обильное мочеиспускание);
- алкогольное отравление организма, употребление наркотиков;
- перераспределение крови – выход из кровеносного русла в ткани и полости: отеки при нехватке белка, болезнях почек, печени, венозный застой, сердечная недостаточность;
- применение медикаментов для снижения давления;
- выраженный атеросклероз артерий, их стенка становится жесткой и не успевает реагировать на изменение внешних условий (температура, атмосферное давление).
Атеросклероз — одна из причин низкого давления при высоком пульсе
Менее распространенными состояниями, при которых давление падает, а пульс растет, считают:
- сужение клапана аорты;
- отравление токсическими соединениями;
- снижение температуры тела (например, после лихорадки);
- падение сахара в крови (голодание, введение большой дозы инсулина);
- приступ боли, особенно при остром панкреатите, гастрите, язвенной болезни;
- изменение уровня гормонов щитовидной железы.
Сужение клапана аорты
Резкое падение давления и пульса
К резкому падению давления и пульса приводят:
- сильное кровотечение из расширенных вен пищевода при циррозе печени, желудочное, легочное, маточное;
- острый процесс в брюшной полости (аппендицит, перитонит);
- массивное попадание аллергена (например, введение препарата в вену, к которому есть непереносимость, переливание крови);
- травма, операция, обширный ожог.
Изменения при беременности
Низкое давление крови с учащением пульса встречается примерно у трети беременных женщин. Это состояние оказывает неблагоприятное действие на будущего ребенка и мать. Возрастают риски:
- снижения притока крови через плаценту;
- задержки роста и развития плода, особенно часто возникают неврологические расстройства, так как головной мозг наиболее чувствителен к недостатку энергии;
- рождения ребенка с низкой массой;
- позднего токсикоза;
- недостаточного питания внутренних органов женщины, на которые есть повышенная нагрузка (почки, печень, сердце).
Гипотония при беременности в сочетании с тахикардией при легкой степени тяжести бывает бессимптомной, но у большинства беременных они сопровождаются:
- сильной слабостью,
- головной болью,
- сердцебиением,
- шаткостью при ходьбе,
- одышкой,
- болью в области сердца.
Появление такой симптоматики связывают с изменениями баланса гормонов, преобладанием прогестерона, снижением функции яичников, а также перераспределением объема крови.
У ребенка
К основным факторам, вызывающим снижение давления и учащение пульса у детей, относятся:
- тяжелое течение беременности у матери;
- наследственная предрасположенность;
- особенности конституции – худощавые (астенического телосложения), медлительные, вялые;
- нейроциркуляторная дистония по гипотоническому типу;
- болезни сердечной мышцы – миокардит, миокардиодистрофия;
- гормональная недостаточность надпочечников, гипофиза;
- анемия;
- применение препаратов от аллергии, снижающих давление, мочегонных, выводящих калий;
- стресс;
- черепно-мозговая травма;
- наличие очага хронической инфекции (кариозные зубы, миндалины, аденоиды);
- умственное переутомление;
- нехватка двигательной активности;
- неполноценное питание (дефицит белка и витаминов).
У пожилых
В пожилом возрасте снижение давления и возрастание пульса провоцирует:
- атеросклеротическое поражение артерий (отложения холестерина, приводящие к жесткости сосудистой стенки);
- ослабление сердечной мышцы, снижение объема сердечного выброса;
- последствия инфаркта миокарда;
- нарушения ритма сокращений – мерцательная аритмия, пароксизмальная тахикардия;
- снижение гормональной активности (возрастные изменения) гипофиза, надпочечников, щитовидной железы;
- обезвоживание (снижена чувствительность центра жажды);
- хронические заболевания органов пищеварения – печень, поджелудочная железа, желудок, желчный пузырь;
- применение препаратов для лечения гипертонической болезни.
Мерцательная аритмия — одна из причина низкого давления при высоком пульсе у пожилых
Высокий пульс при низком давлении: что делать
При высоком пульсе и низком давлении нужно оказать первую помощь – уложить больного с приподнятыми ногами, растереть руки и стопы. Прием таблеток и введение препаратов разрешены только по назначению врача (Кордиамин, Кордарон) после обследования.
При приступе на фоне стресса можно принять до 20 капель настойки боярышника, мяты. Анаприлин не подходит для лечения тахикардии и гипотонии, так как снижает давление. В легких случаях и с профилактической целью применяют травы (ягоды шиповника, шелковица, боярышник), немедикаментозные способы (водолечение, массаж).
Низкое артериальное давление при высоком пульсе
Первая помощь больному
При внезапном падении давления и учащении пульса, которые сопровождаются предобморочным состоянием, необходимо:
- придать больному горизонтальное положение, а под ноги положить валик (сложенную одежду, одеяло);
- освободить от сдавливания одеждой шею и талию;
- обеспечить приток свежего воздуха;
- дать понюхать нашатырь или масло мяты, чайного дерева;
- растереть стопы и кисти рук.
При отсутствии признаков обморока (резкая слабость, потемнение в глазах), но сильном учащении сердцебиения можно выпить 15-20 капель настойки боярышника, пиона, легкими надавливаниями помассировать глазные яблоки, чтобы попытаться замедлить пульс. Любые препараты, а особенно Нитроглицерин, противопоказаны, так как могут еще больше снизить давление. При тяжелом состоянии нужно как можно раньше вызвать скорую помощь.
Как понизить пульс при низком давлении: препараты
Чтобы понизить пульс при низких показателях давления, применяют препараты:
Группа препаратов | Название, как применять |
Успокаивающего действия | Если приступ возник на фоне стресса – 15-20 капель настойки боярышника, мяты, пиона, Валокордина |
Сердечные гликозиды | При слабости сокращений миокарда, только по назначению врача – Кордиамин, настойка ландыша |
Антиаритмические | Кордарон, Лидокаин под контролем ЭКГ в условиях стационара |
Если диагноз не известен, а общее состояние тяжелое или средней тяжести, то принимать любые таблетки категорически запрещается до осмотра врача. Они могут еще больше сбить давление, ухудшить кровообращение в сердце и головном мозге. Рекомендуется как можно скорее вызвать скорую помощь.
При хорошем самочувствии обычно не требуется применения лекарств, может помочь прием теплого чая с ложкой меда.
Чем поможет Анаприлин при низком давлении и высоком пульсе
Применение Анаприлина при низком давлении и высоком пульсе нецелесообразно. Он действительно замедляет ритм сердечных сокращений, но одновременно уменьшает их силу, помогает расширению сосудов. Поэтому при его приеме артериальное давление еще больше снижается.
При необходимости лечения тахикардии на фоне пониженного давления кардиолог может назначить антиаритмические средства, сердечные гликозиды или успокаивающие. Выбор препарата будет основан на результатах обследования.
Народные средства
При легкой степени повышения давления и ускорения пульса можно воспользоваться народными средствами. Настои и отвары лекарственных растений в таких случаях будут оказывать регулирующее действие на кровообращение, сосудистый тонус и сердечный ритм. Рекомендуется на протяжении месяца принимать такой сбор:
- плоды шиповника – 20 г,
- лист черной смородины – 20 г,
- ягоды шелковицы– 20 г,
- лист крапивы – 20 г,
- цветки боярышника – 20 г.
На стакан кипятка нужна столовая ложка из высушенных и измельченных компонентов. Настаивать следует полчаса, затем принимать по четверти стакана в теплом виде за 30 минут до еды. При желании после процеживания добавляют половину чайной ложки меда. Для профилактики нарушений давления и пульса за год нужно пройти 2-3 курса приема с перерывами в 2 месяца.
Смотрите на видео о лечении низкого давления:
Диагностика
Чтобы эффективно лечить гипотонию с тахикардией, важно установить причину возникновения. Для этого рекомендуется обратиться к кардиологу. Он назначает комплекс обследования:
- ЭКГ, при необходимости суточное мониторирование по Холтеру, пробы с физической нагрузкой;
- ежечасное измерение давления и пульса на протяжении суток;
- анализы крови: общий, электролиты, печеночный, почечный комплекс, сахар, холестерин.
Углубленная диагностика нужна при выявлении отклонений на первом этапе:
- УЗИ сердца и сосудов;
- томография (КТ, МРТ);
- электроэнцефалограмма;
- консультация невропатолога, эндокринолога.
Систематическое лечение
Основное лечение проводится в зависимости от обнаруженного заболевания:
Заболевание | Лечение |
Первичная гипотония (гипотоническая болезнь) с синусовой тахикардией | Настойки эхинацеи, родиолы розовой, лимонника, Пирацетам, Оксибрал |
Обезвоживание | Прием жидкости (питье воды из расчета 30 мл на 1 кг веса), внутривенное введение растворов |
Кровотечение | Остановка, инфузия заменителей плазмы, эритроцитов |
Пароксизмальная тахикардия | Антиаритмические препараты (Кордарон, Этмозин), дефибрилляция для восстановления ритма |
Отравление препаратами, алкоголем, наркотиками | Капельницы в сочетании с мочегонными для ускоренного выведения, очищение крови аппаратными методами (гемосорбция), энтеросорбентами |
Невротические расстройства | Успокаивающие на травах (Персен, Алора), дневные транквилизаторы (Грандаксин) |
Немедикаментозные методы
Если гипотония и тахикардия возникли на фоне временного переутомления, стресса, после инфекции или из-за нейроциркуляторной дистонии, то в обязательном порядке рекомендуют немедикаментозные методы терапии:
- массаж воротниковой зоны;
- циркулярный душ или контрастный;
- минеральные ванны (не горячие);
- ежедневные прогулки на свежем воздухе;
- лечебную и дыхательную гимнастику.
Массаж воротниковой зоны
Меры профилактики
Чтобы предотвратить повышение пульса и падение артериального давления, рекомендуется:
- полноценный отдых (ночной сон не менее 8 часов);
- физические нагрузки в соответствии с уровнем тренированности и состоянием сердца (плавание, ходьба, йога);
- дробное питание (5-6 приемов пищи небольшими количествами) максимально натуральными продуктами – овощи, фрукты, каши, нежирное мясо, рыба, кисломолочные напитки, творог;
- процедуры для укрепления сосудов – закаливание, водолечение, массаж, рефлексотерапия.
При наличии болезней сердца или гормональных нарушений важно наблюдение у кардиолога, эндокринолога, ежедневный контроль показателей пульса и давления.
Рекомендуем прочитать статью о повышении давления ночью. Из нее вы узнаете о причинах повышения показателей в ночные часы, чем опасно состояние, обращении к врачу, диагностике и проведении лечения.
А здесь подробнее о скачках давления.
Низкое давление и частый пульс бывают при инфекции, аллергии, обезвоживании, нейроциркуляторной дистонии, у беременных. Для детей характерна наследственная предрасположенность, а для пожилых пациентов – атеросклероз, слабость сердечной мышцы. Возможна легкая форма с изменениями психоэмоционального фона, средн
