При аппендиксе может тошнить

Приветствую вас, дорогие читатели блога Алексея Шевченко «Здоровый образ жизни». Сегодня одна из моих знакомых поделилась со мной радостной новостью: ее десятилетнюю дочку выписали из больницы, где она перенесла операцию по удалению аппендикса. К счастью, все обошлось хорошо, и теперь все вспоминают о пережитых волнениях, как о страшном сне. Врач сказал, что девочку доставили в больницу как раз вовремя – еще несколько часов промедления, и разрыв аппендикса был бы неизбежен, а лечить такое жизнеугрожающее состояние пришлось бы долго и трудно.
Причина болезни была, вообще говоря, тривиальна: ребенок по неосторожности во время пикника наглотался рыбьих косточек, и просвет аппендикса оказался заблокированным. Первые опасные симптомы развивающегося заболевания появились достаточно рано, но родители решили, что это обычная диарея, которая летом часто бывает у детей. Подобная беспечность чуть было не обернулась трагедией.
Находясь под впечатлением всех этих новостей, я решил посвятить сегодняшнюю статью теме признаки аппендицита.

Небольшой придаток – большие проблемы
Аппендицит – это воспаление придатка слепой кишки (аппендикса). Этот придаток имеет весьма малые размеры, но может причинить очень большие неприятности, если в нем начинается воспаление. (О причинах аппендицита можно прочитать здесь).
Заболеть аппендицитом можно в любом возрасте. Уровень заболеваемости настолько высок, что почти 10% населения лишаются этого органа в результате хирургической операции.
Статистика показывает, что в богатых странах эта болезнь встречается значительно чаще, чем в бедных. Одни специалисты объясняют этот перекос особенностями диеты (в развитых странах пища содержит мало клетчатки и перегружена жиром и сахаром, а другие тем, что станах третьего мира диагностика и учет заболеваемости далеки от совершенства.
Основные симптомы аппендицита
Признаки острого аппендицита (или, как говорят в народе, «признаки воспаления аппендицита») достаточно характерны, но разобраться в них сложно даже специалистам.

Острое воспаление червеобразного отростка практически всегда сопровождают:
- боль в правой стороне живота;
- тошнота и рвота;
- отсутствие аппетита;
- небольшая температура.
Но все это бывает и при пустяковом отравлении, и при простуде, и еще при сотне-другой разнообразных болезней. Как же отличить одно от другого? Как распознать болезнь? Как проверить, как понять, что у тебя аппендицит? Проще всего обратиться к врачу — он проведет необходимые анализы и точно поставит диагноз. Но так как аппендицит встречается очень часто, то тонкости его симптоматики полезно знать каждому. Итак, остановимся на том, как проявляется аппендицит, немного подробнее.

Боль в животе. Боль может быть разной интенсивности. Иногда она очень острая – тогда диагностировать легче; но бывает и так, что боль тупая, и настолько плохо локализована, что человек даже не может точно указать на то место, где у него болит (это характерно для людей пожилого возраста).
В большинстве случаев аппендицита боль довольно быстро смещается в правую сторону живота. Она может то усиливаться, то ослабевать, но полностью она не стихает.
Боль заметно усиливается при ходьбе, чихании, кашле. Иногда она может иррадиировать в правую ногу.
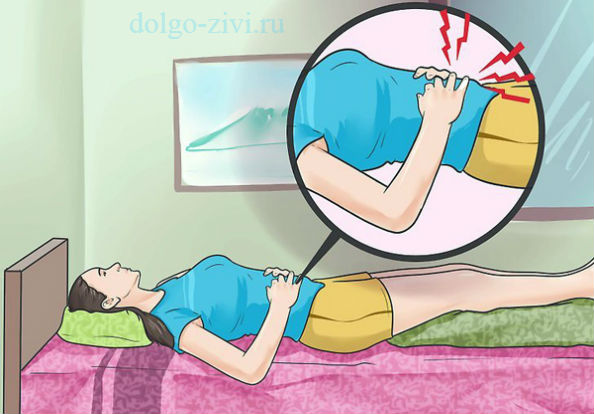
Весьма информативным тестом на аппендицит является симптом Щёткина-Блюмберга. Чтобы проверить его наличие, нужно осторожно, но интенсивно надавить рукой на правую нижнюю часть живота, а затем резко отпустить руку. Если при этом пациент ощущает взрыв боли, значит, вероятность аппендицита очень высока, и нужно срочно ехать в больницу.
Если боль резко усиливается при попытке поднять выпрямленную правую ногу из положения лежа на спине, то почти наверняка можно сказать, что у человека аппендицит.
Часто боль немного стихает, если лечь на левый бок и свернуться в позу эмбриона.
Рвота и тошнота. Первый эпизод рвоты при аппендиците часто начинается даже раньше, чем возникает боль. Рвота может быть однократной или многократной. Также она может сопровождаться расстройством желудка. При дефекации могут возникать тупые или резкие боли в прямой кишке, в спине и в нижней части живота. Мочеиспускание тоже может причинять боль.
Иногда вместо диареи у пациентов развивается сильный запор.

Твердый живот. Этот симптом довольно типичен для воспаления червеобразного отростка. Если, ощупывая свой живот, пациент замечает, что он стал значительно тверже, чем обычно, и это сопровождается болью, тошнотой, или вздутием, то это очень веская причина для того, чтобы как можно быстрее обратиться за врачебной помощью.
Повышенная температура. При обычном аппендиците температура повышается не сильно. Чаще всегда она находится в диапазоне от 37 до 38 градусов. При этом состояние сопровождается ознобом, дрожью и липким потом по всему телу. Но если температура поднимается выше, это уже является грозным сигналом и требует незамедлительной помощи врача.
Особенности аппендицита у детей
В детстве риск заболеть аппендицитом намного выше, чем в зрелом или старческом возрасте. Наибольшая опасность подстерегает детей 10-12 лет. В этом возрасте интенсивно развиваются лимфатические фолликулы, и червеобразный отросток становится особенно уязвим перед воспалением.
К тому же, дети значительно чаще, чем взрослые, глотают мелкие предметы и сильнее подвержены заражению глистами, что тоже создает благоприятную среду для развития аппендицита. Например, в первой половине прошлого века более 40% случаев аппендицита у детей было связано с тем, что аскариды блокировали просвет отростка.
Сегодня аппендицит является одной из основных причин проведения хирургических операций брюшной полости у детей. При этом мальчики почему-то болеют чаще, чем девочки.
Набор симптомов аппендицита у детей практически такой же, как и у взрослых, но заболевание развивается намного быстрее. Поэтому почти 30% случаев детского аппендицита протекают с разрывом аппендикса.
Огромную сложность для родителей и врачей представляет тот факт, что дети младшего возраста либо вовсе не владеют речью, либо не могут толком объяснить, где у них болит. Поэтому особое внимание нужно уделять следующим симптомам:
- учащенное сердцебиение;
- учащенное мочеиспускание; при этом ребенок испытывает усиление боли;
- повышенная температура;
- отсутствие аппетита;
- рвота;
- усиление боли при движениях – ребенок вялый, старается как можно меньше шевелиться.
Если родителям показалось, что у ребенка аппендицит, нужно обращаться к врачу, не мешкая ни минуты. Если это действительно так, ухудшение состояния может происходить стремительно, и буквально через несколько часов воспаление может стать обширным.
Особенности симптомов при беременности
Аппендицит у беременных – это тоже не редкость. Примерно одной из тысячи будущих мам приходится сталкиваться с этой неприятностью. Чаще всего эта болезнь развивается во время первых двух триместров.
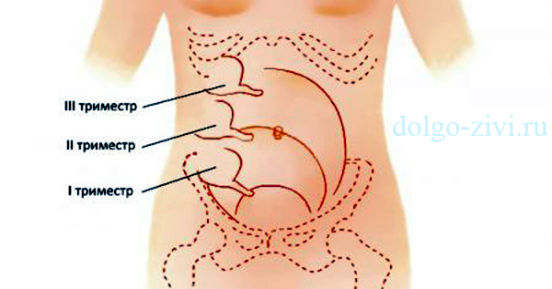
Если женщина внимательно следит за своим состоянием, то ей будет нетрудно заметить, что-то неладное. Так, тошнота, рвота, «заморочки» с аппетитом – это неизбежные спутники беременности. Но когда организм здоров, они идут, если так можно выразиться, по определенному графику.
Если же начинается аппендицит, то рвота происходит не в обычное время, тошнота становится намного сильнее, аппетит пропадает вовсе, и ко всему этому присоединяется сильная боль в области пупка, которая постепенно смещается в правую сторону. Если лечь на правый бок, то боль значительно усиливается. Волны боли сопровождаются рвотой.
Самыми яркими симптомами будут повышение температуры, необычная потливость, резкая бледность.
Почему диагностировать аппендицит бывает трудно даже врачам?
Несмотря на достаточно большое количество характерных симптомов, диагностика аппендицита часто вызывает трудности даже у опытных врачей. Дело в том, что первые признаки болезни разнообразны, а строение тела у каждого человека абсолютно индивидуально, и однозначного ответа на, казалось бы, простой вопрос «с какой стороны у человека находит аппендикс?» попросту не существует. В большинстве случаев аппендикс располагается в нижней правой стороне живота, но довольно часто он находится выше, а иногда может оказываться в районе печени. Также известны случаи, когда аппендикс располагается с левой стороны.
Как и все другие органы пищеварительной системы, аппендикс крепится к стенке живота при помощи специального органа – брыжейки. У некоторых людей особенности брыжейки таковы, что позволяют аппендиксу смещаться.
Кроме того, размеры самого аппендикса у разных людей могут отличаться очень сильно: его толщина варьируется от 0,5 до 1 см, а длина от 0,5 до 23 см.
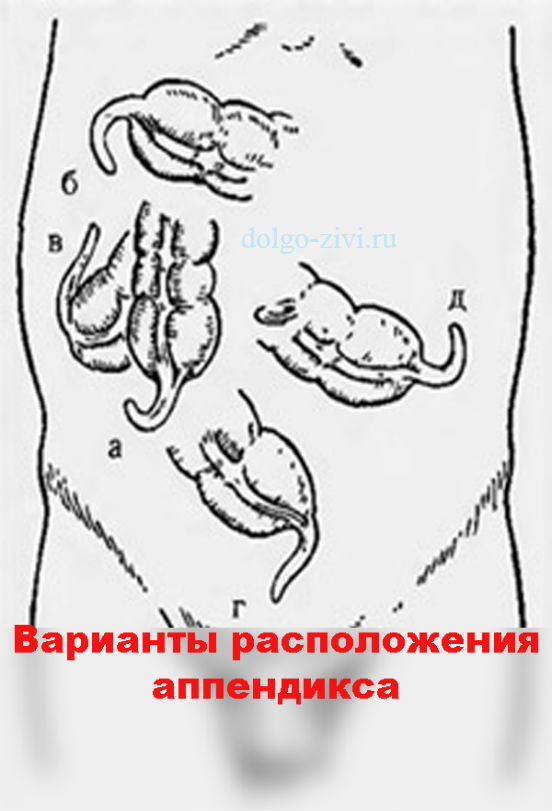
Дополнительные сложности создает тот факт, что аппендикс может находиться вблизи совершенно разных органов: за толстой кишкой, среди органов малого таза (это характерно для женщин), у желчного пузыря. Поэтому воспаление червеобразного отростка (аппендицит) может выглядеть как воспаление совсем других органов.
Картина становится еще более запутанной, если учесть тот факт, что многие другие болезни могут имитировать ярко выраженный приступ аппендицита, хотя сам аппендикс при этом абсолютно здоров. Это связано с все с той же теснотой в брюшной полости. Органы располагаются буквально вплотную друг к другу, и симптомы путаются.
Чаще других приступ аппендицита имитируют следующие заболевания.
- Дивертикулит Меккеля. Небольшое выпячивание подвздошной кишки (так называемый Меккелев дивертикул) является врожденной аномалией, которая встречается примерно у 2% новорожденных (мальчики страдают ею в два раза чаще, чем девочки).
- Воспаление органов малого таза (прямая кишка, мочевой пузырь, ряд половых желез). Довольно часто такие гинекологические заболевания, как воспаление яичника и воспаление маточной трубы дают картину, характерную для аппендицита.
- Воспалительные заболевания органов правой верхней части живота. Боль часто иррадиирует вниз, и даже опытному специалисту может показаться, что у человека аппендицит. Чаще других такими «обманщиками» становятся прободная язва двенадцатиперстной кишки, холецистит, абсцесс печени.
- Заболевания правой почки. Этот орган является близким соседом аппендикса, поэтому проявления нефрита очень легко спутать с аппендицитом.
- Внематочная беременность.
Если аппендикс удален, то аппендицит уже не угрожает?
Звучит парадоксально, но удаление червеобразного отростка не гарантирует полное отсутствие проблем в будущем. Они встречаются редко, но все же встречаются.
Очевидно, что удалить аппендикс без малейшего остатка абсолютно невозможно. После ампутации придатка остается так называемая культя аппендикса. При неблагоприятном стечении обстоятельств она может в дальнейшем воспаляться, а также стать причиной других осложнений. Поэтому для тех, кто уже однажды пережил операции, повторный принцип «аппендицита» вовсе не исключается.
Воспаление культи аппендикса значительно чаще встречается у тех пациентов, чья операция проходила тяжело – аппендицит был в запущенной форме; воспаление успело распространиться на соседние ткани; был разрыв аппендикса.
Симптомы воспаления культи полностью аналогичны симптомам аппендицита, поэтому даже после ампутации не следует их тут же выбрасывать из головы.
А теперь я предлагаю посмотреть небольшой ролик, в котором врач в сжатой форме перечисляет самые основные симптомы аппендицита, которые должен знать каждый.
Надеюсь, дорогие читатели, вы нашли для себя полезную информацию в этой статье. Если да, поделитесь ссылками на статью со своими друзьями в социальных сетях. А еще, мне было бы очень интересно узнать ваше мнение, которое можно высказать в комментариях.
Источник
Что это такое?
Аппендицит – это острое воспаление придатка слепой кишки, также известного как аппендикс (рис. 1).
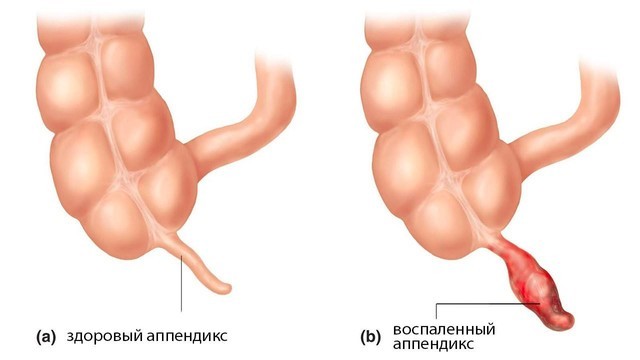 Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public Domain
Рисунок 1. Аппендикс (а), мешкообразный отросток слепой кишки длиной около 7-9 см, расположен в нижнем правом квадранте живота. При воспалении аппендикса (b) развивается аппендицит. Источник: СС0 Public Domain
Аппендицит всегда заявляет о себе неожиданно. Это не тот случай, когда острым проявлениям болезни предшествует так называемый продромальный период. Если болит аппендикс, пациенту может понадобиться экстренная помощь.
Среди острых хирургических заболеваний брюшной полости аппендицит занимает почетное первое место – 89% от общего числа. Чаще всего он встречается у молодых людей в возрасте 15-30 лет, причем женщины больше подвержены этой патологии. Однако это не означает, что взрослые и пожилые люди не страдают от этого заболевания – он может возникнуть и в 50, и даже в 70 лет. Пусть подобные случаи редки, все же они встречаются, а опасность для здоровья при этом намного выше, ведь чем человек старше, тем больше у него сопутствующих заболеваний, тормозящих процесс выздоровления.
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Виды болезни
Чаще всего аппендицит имеет острое течение. Некоторые ученые настаивают на возможности развития хронического аппендицита у пациентов, ранее не переносивших острую форму болезни, однако это утверждение до сих пор остается предметом споров в научных кругах.
Таким образом, клиническая классификация включает следующие виды аппендицита:
- Острый неосложненный.
- Острый осложненный (об осложнениях читайте в следующем разделе статьи).
- Хронический.
Острый аппендицит, в свою очередь, принято классифицировать по характеру патологических изменений в тканях, определяемых при гистологическом исследовании.
Такая классификация называется клинико-морфологической и разделяет острую форму аппендицита на следующие виды:
- Катаральный. Наиболее распространенный и при этом наименее опасный вид аппендицита, при котором воспаляется только слизистая оболочка червеобразного отростка. Приступ начинается с разлитой боли в верхней части живота, которая через несколько часов смещается в правую подвздошную область. Живот не напряжен и принимает участие в дыхательных движениях. Температура может быть нормальной, но чаще отмечается повышение примерно до 37,5 Со.
- Гнойный (флегмонозный). Очаги гнойного воспаления охватывают весь аппендикс, при этом он существенно увеличивается в размерах, отмечается отек стенок кишечника. Может возникнуть воспаление брюшины (перитонит). Основной признак — боли в правой подвздошной области с постоянно усиливающейся интенсивностью. Язык обложен, отмечается рвота (иногда — многократная). Мышцы живота умеренно напряжены.
- Гангренозный. Отмечается обширный некроз стенок аппендикса, а его цвет становится черно-зеленым. Клиническая картина напоминает флегмонозный аппендицит, но интенсивность боли обычно меньше, поскольку многие нервные окончания в аппендиксе к этому времени отмирает. Пульс слабого наполнения, часто наблюдается озноб.
- Перфоративный. В стенке червеобразного отростка образуется прободное отверстие, что чревато попаданием гнойного содержимого в брюшную полость. Интенсивные боли спустя несколько часов ослабевают, но вскоре возобновляются, причем уже по всему животу. Отмечается жар, тошнота, но сам больной почти не предъявляет жалоб. Это объясняется эйфорией на фоне выраженной общей интоксикации. Мышцы живота напряжены и не принимают участия в дыхательных движениях.
Чем опасен аппендицит: осложнения
Отсутствие своевременной медицинской помощи может привести к перфорации (разрыву стенки) аппендикса и развитию опасных для жизни осложнений:
- перитонит (воспаление брюшины),
- гнойное воспаление тканей — абсцессы (поддиафрагмальные, межкишечные, забрюшинные, периапендикулярные, печеночные),
- пилефлебит (воспаление и тромбоз воротной вены),
- сепсис (распространение инфекции по всему организму).
Все перечисленные состояния сопровождаются тяжелой клинической картиной: невыносимая боль в животе, высокая температура, рвота, спутанное сознание. При отсутствии неотложной медицинской помощи наступает смерть.
Симптомы аппендицита
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 Со, но при осложненных формах отмечается повышение до 40 Со),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
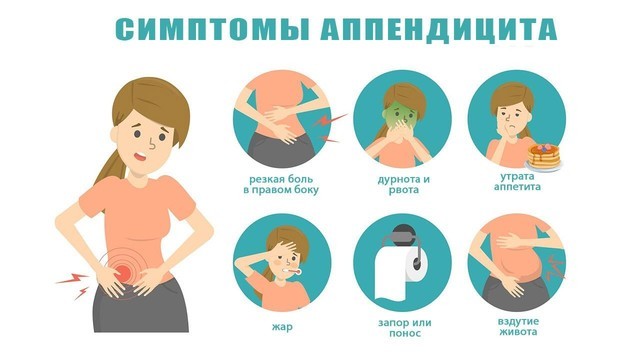 Рисунок 2. Классические симптомы «острого живота», часто сопровождающие острый аппендицит. Источник: Adobe Stock
Рисунок 2. Классические симптомы «острого живота», часто сопровождающие острый аппендицит. Источник: Adobe Stock
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
Редкая причина боли в аппендиксе — опухоль
Рак аппендикса обычно не вызывает никаких симптомов, пока болезнь не перейдет в запущенную стадию. Большая опухоль может провоцировать вздутие живота. Боль может появиться, если рак перейдет на ткани брюшной полости.
Злокачественная опухоль может развиться и одновременно с острым аппендицитом. Обычно ее обнаруживают после удаления аппендикса. Рак также могут найти случайно при плановом осмотре или диагностических процедурах, нацеленных на выявление других патологий. Диагностика рака включает биопсию, УЗИ и МРТ.
Среди факторов риска для развития рака аппендикса:
- курение,
- наличие гастрита и некоторых других заболеваний ЖКТ,
- случаи рака аппендикса у родственников,
- возраст (риск развития рака увеличивается с годами).
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
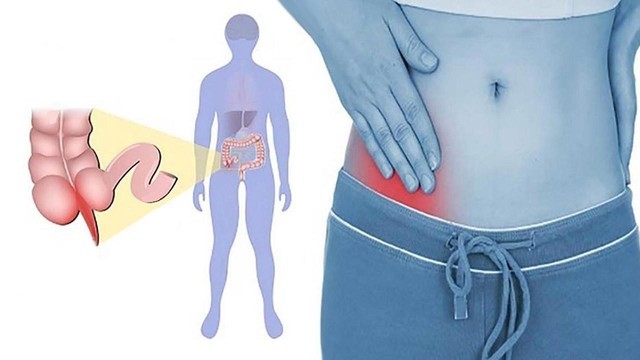 Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Рисунок 3. Боль при аппендиците обычно сильнее всего в месте воспаления — внизу живота с правой стороны. Источник: СС0 Public Domain
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Диагностика
Диагностические мероприятия начинаются с пальпации. При надавливании на живот справа и резком убирании руки боль усиливается – это называют симптомом Щеткина-Блюмберга.
Лабораторная диагностика:
- Анализ крови (о наличии аппендицита говорит повышенное содержание лейкоцитов и незрелых нейтрофилов).
- Анализ мочи (проводят, чтобы убедиться, что причина боли — не заболевание мочевыделительной системы).
Инструментальная диагностика:
- Ультразвуковое исследование брюшной полости.
- Компьютерная томография.
- Рентгенография.
В сомнительных случаях врач может назначить диагностическую лапароскопию: через надрез в брюшной стенке вводится эндоскоп, при помощи которого производится прямой осмотр аппендикса. Эту процедуру относят к диагностическим операциям, но точность исследования стремится к 100%.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112.
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса.
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
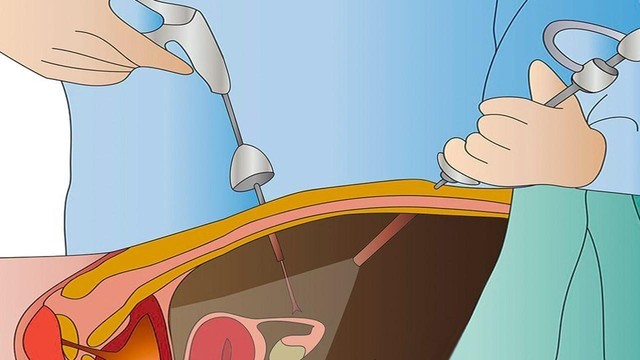 Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
Рисунок 4. Лапароскопическое удаление аппендикса травмирует ткани в наименьшей степени. Источник: СС0 Public Domain
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Заключение
Таким образом, для профилактики аппендицита важно употреблять достаточное количество клетчатки, повышать защитные силы организма и избегать вредных привычек. Как правило, воспаление червеобразного отростка развивается стремительно, поэтому при подозрении на аппендицит следует без промедления вызвать бригаду скорой помощи. При своевременном обращении к врачу прогноз благоприятный.
Источник
