Рвота после операции на почки
30 октября 2020
Когда была оперирована только одна из почек, организм полностью восстанавливает все свои функции. Вторая почка берёт на себя работу утраченной части. Пройдя период реабилитации, человек возвращается к здоровой жизни и труду.
После удачно проведённой резекции части почки пациент остаётся в стационаре 5–7 дней. После этого следует выписка домой с больничным листом на несколько недель. Полное восстановление функции почки ожидают через 6–8 месяцев. Если возникли осложнения во время или после операции, срок госпитализации может продлиться до 2 недель. При открытой операции по поводу рака почки, когда больному ставят катетер и дренаж для очищения раны — выписывают после удаления катетера, полного закрытия раны и восстановления мочеиспускания.

Осложнения резекции почки
Во время операции возможны:
- кровотечение, околопочечные гематомы;
- травмирование органов;
- проникновение инфекции.
После операции:
- тромбы в венозных сосудах;
- воспаление раны;
- попадание в рану мочи через свищ;
- пневмония.
Поздние осложнения:
- формирование грыжи в области шва;
- нефросклероз с нарушением работы почки.
Появление осложнений необязательно и встречается редко. Многое зависит от мастерства хирургов, объёма операции, изначального состояния здоровья пациента.
Восстановление двигательной активности
В первый день нужно лежать на спине, чтобы почкам было легче работать и не разошлись швы. Разрешают осторожно двигать конечностями, делать дыхательные упражнения. После лапароскопической резекции почки на следующий день можно вставать с постели и ходить. Открытая операция требует более аккуратных движений: на 2 день можно поворачиваться набок, садиться и вставать — на 3 день.
Когда через 7–10 дней снимут швы, нужно расширять активность: двигаться как можно больше, заниматься гимнастикой и йогой. Это ликвидирует застойные явления в брюшной полости и лёгких, способствует очищению почки и нормализации работы кишечника. Здесь главный ограничитель — общая слабость. Потребуется определённое время, чтобы её преодолеть.

На фото: асаны, улучшающие работу почек
Восстановление трудоспособности после резекции почки
Максимум через 1,5–2 месяца можно возвращаться на работу. Если профессия была связана с тяжёлым физическим трудом, взаимодействием с токсическими веществами, лучше найти другую работу. Ограничение подъёма тяжестей 3 кг иногда продлевается до полутора лет, в последующем не рекомендуется поднимать свыше 6–7 кг.
Выход на инвалидность случается редко, возможен в случае неблагоприятного прогноза при онкологии, наличии выраженной почечной недостаточности, тяжёлого течения пиелонефрита.
Возможно возвращение к занятиям спортом — фитнесу, лёгкой атлетике, плаванию, лыжам. Тренировки с подъёмом тяжестей принесут вред.
Что можно есть после резекции почки
Питание строится так, чтобы не перегружать почки работой по очищению тела от токсинов и лишней воды (>1,5 л/сутки). Главное правило — ограничение соли. Будет лучше совсем отказаться от досаливания пищи.
Запрещены:
- Острые, копчёные и жареные продукты.
- Газированные напитки.
- Еда с консервантами и красителями.
- Алкоголь.
Строго ограничивают кофе, специи. Не рекомендуются грибы, редис, чеснок, сырой лук. Магазинные сладости заменяют на домашнюю выпечку и сухофрукты.
Полезны:
- Любые овощи, фрукты, ягоды.
- Морсы и компоты из свежей клюквы.
- Кисломолочные изделия.
- Крупяные каши.
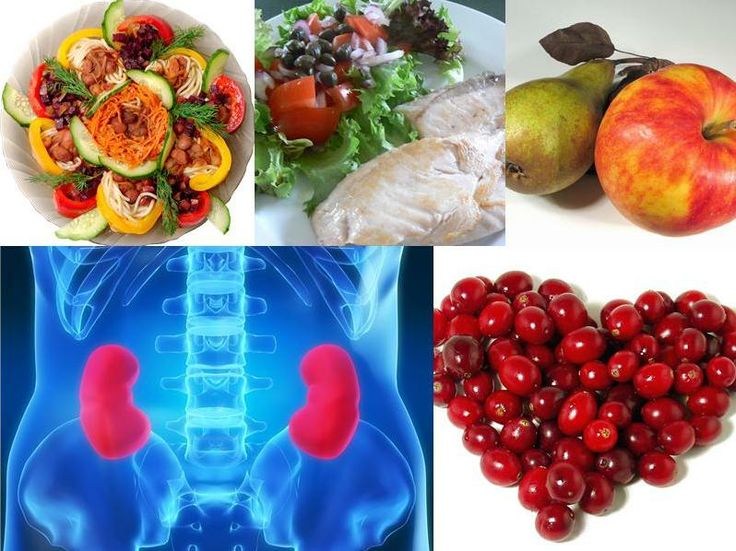
Если нет мочекаменной болезни или пиелонефрита, белковую еду — мясо, рыбу, творог, морепродукты — можно есть без ограничений. При сопутствующих болезнях почек надо придерживаться диеты, положенной при этих недугах, ограничить приём белка до 70 г в день.
В диете после резекции почки при онкологии уместен принцип тарелки: половина тарелки под овощи, четверть под белковую еду, четверть под гарнир.
В результате операции, проведённой в Клинике урологии имени Р. М. Фронштейна Первого МГМУ имени И. М. Сеченова почка успешно восстанавливается, швы на органе рассасываются уже через 2–3 недели.
Чтобы получить квалифицированную помощь, запишитесь на консультацию к нашим урологам. При необходимости переслать медицинские документы, прикрепите их к онлайн-заявке на сайте.
30 октября 2020
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Все публикации…
Источник

Широкое внедрение ранней диагностики рака почек при помощи ультразвукового исследования, мультиспиральной компьютерной томографии, магнитно-резонансной томографии и т.д. привело к увеличению случаев своевременного обнаружения небольших опухолей. Их лечение можно проводить без полного удаления органа, что безусловно является существенным плюсом для пациента. Резекция участка почки может проводиться разными способами, что позволяет хирургу индивидуально подходить к каждому случаю и подбирать оптимальную тактику оперативного вмешательства.
Показания и противопоказания к операции
Операция резекция почки выполняется не только при злокачественных новообразованиях данной локализации. В перечень показаний входят и другие заболевания и состояния, среди которых можно отметить:
- Доброкачественные новообразования, которые имеют высокий риск малигнизации.
- Образование в паренхиме органа камней, которые не удается удалить консервативными способами.
- Туберкулез почки.
Решение о необходимости проведения операции всегда выносится индивидуально. При этом, хирург учитывает, насколько сильно нарушена функция органа, а также принимает во внимание возможные риски и потенциальную пользу для пациента.
Противопоказания к резекции зависят от диагноза, который выставлен пациенту. При злокачественных новообразованиях, эта операция не проводится при разрыве опухоли или поражении более 1/3 органа. В этих случаях выполняется нефрэктомия (удаление почки целиком). В других случаях, резекции почки не проводят, если у пациента имеются сопутствующие заболевания, при которых имеется высокий риск развития послеоперационных осложнений. В этом случае назначается необходимое лечение, после которого снова рассматривается вопрос о целесообразности проведения операции.
Подготовка к резекции почки
Перед проведением операции пациенту назначается комплексное обследование, в которое входят следующие лабораторные и инструментальные методы:
- Общеклинические анализы крови и мочи.
- Коагулограмма.
- Функциональные пробы почек.
- Посев мочи.
- Электрокардиография.
- Рентгенография легких.
- УЗИ почек.
- МСКТ почек, МРТ, ангиография.
При необходимости, в план диагностики могут быть включены и другие методы, а также назначены консультации профильных специалистов. Перед операцией с пациентом беседует анестезиолог и хирург. Им необходимо рассказать о ранее проведенных оперативных вмешательствах, аллергии на лекарственные препараты, перенесенных заболеваниях и т.д.
За неделю до проведения резекции почки, по назначению врача необходимо прекратить прием препаратов, снижающих свертывающую способность крови или других лекарственных средств, которые могут привести к развитию осложнений.
Особенности операции
Резекция почки может выполняться различными способами, что позволяет хирургу планировать предстоящее вмешательство с учетом особенностей конкретного клинического случая. В настоящее время актуальны три методики:
- Иссечение полюса почки.
- Секторальная резекция.
- Энуклеация опухолевого узла.
Операция может выполняться как открытым, так и закрытым (лапароскопическим) способом. Любой тип резекции проводится под общей анестезией. Если данное вмешательство выполняется по поводу злокачественных новообразований и имеется подозрение на распространение опухолевого процесса, то дополнительно удаляется близлежащая подкожная жировая клетчатка и лимфоузлы. В остальном у каждого метода имеются свои особенности.
Иссечение полюса почки проводят в пределах 1 см здоровых тканей. Технически наиболее трудно проводить резекцию верхней части органа, ввиду высокого риска повреждения почечной артерии и вены с последующим развитием ишемии и гибелью тканей.
Операция проводится в следующей последовательности:
- Подача наркоза, операционный доступ.
- Выделение артериального и венозного стволов почки и их пережатие. Если артерия полностью снабжает область опухоли, то она пересекается и перевязывается.
- Удаление патологического участка с захватом здоровых тканей в пределах 5 мм.
- Остановка кровотечения из поврежденных сосудов почки.
- Установка дренажей, ушивание послеоперационной раны, наложение стерильной повязки.
Секторальная резекция проводится в тех случаях, когда опухоль имеет размеры до 5 см, но при этом не прорастает в полостную систему и почечные синусы. Техника операции схожа с предыдущим методом, однако в этом случае удаляется не полюс, а сектор почки.
Энуклеация опухолевого узла является малотравматичной и относительно простой операцией. Ее проводят в тех случаях, когда новообразование локализуется в среднем сегменте или в воротах почки. Первоначальные этапы вмешательства остаются теми же — после наркоза и формирования доступа хирург выделяет и пережимает сосуды почки. Затем опухоль тупым способом (без разрезов) отслаивается от здоровых тканей. Если новообразование не определяется на поверхности почки визуально, то в таких случаях выполняется надрез в наиболее доступном для энуклеации узла месте (согласно УЗИ и другим инструментальным исследованиям). Образованный дефект заполняется жировой тканью или фиброзной капсулой и ушивается.
Во всех случаях резицированная ткань направляется на патоморфологическое исследование. Удаленные ткани отправляют в гистологическую лабораторию, где их подготавливают, заливают в парафиновые блоки, нарезают на предметные стекла, окрашивают и изучают под микроскопом.
Лапароскопическая резекция почки
Современная хирургия делает упор на малоинвазивные вмешательства. К таким относится лапароскопическая резекция почки. Однако операцию удается провести не у всех пациентов ввиду различных размеров опухоли и ее расположения. Сложности могут возникнуть в том случае, когда новообразование локализовано глубоко в паренхиме почек и находится очень близко к крупным сосудам или чашечно-лоханочной системе.
Данный способ резекции, как и остальные, проводится под общим наркозом, но имеет существенные отличия. При лапароскопической операции не требуется рассекать большой мышечный массив, нарушать целостность ребер и вскрывать плевральные синусы. Для доступа к почке достаточно выполнить несколько небольших разрезов в области живота, через которые в брюшную полость хирург введет специальные эндоскопические инструменты. С их помощью можно выполнять все необходимые манипуляции.
Лапароскопические вмешательства постепенно становятся стандартом во многих клиниках. Они позволяют проводить эффективное лечение, при этом характеризуются высокой степенью безопасности и более быстрой реабилитацией.
Осложнения резекции
В послеоперационном периоде могут возникнуть следующие осложнения:
- Нагноение послеоперационной раны.
- Формирование наружного мочевого свища.
- Местный рецидив опухоли, что чаще всего связано с недостаточным объемом резекции.
- Паранефральная почечная гематома.
- Кровотечение.
- Нефросклероз с частичной или полной потерей функции и развитием почечной гипертензии.
Ранняя послеоперационная летальность при проведении резекции чаще всего связана с местом распространения онкологического процесса или тяжелыми сопутствующими заболеваниями, которые имелись до операции.
Послеоперационный период
Как правило, пациент находится в условиях стационара на протяжении 4-5 дней после проведения резекции. В этот период времени отслеживается количество отделяемой мочи, назначаются лабораторные анализы и исследования, выполняется уход за дренажами и раной. Лечащий врач назначает препараты, которые помогают снять боль и предотвратить развитие инфекционных осложнений.
После выписки, процесс восстановления продолжается в домашних условиях. Пациент получает список рекомендаций, которому необходимо в точности следовать. Обычно требуется ограничить физические нагрузки, следить за рационом, отказаться от вредных привычек. Полное восстановление отмечается через 6-8 месяцев.
Источник
При некоторых почечных заболеваниях, характеризующихся длительным и тяжелым течением, развитием опасных осложнений, хирургическое лечение остается единственным вариантом сохранения здоровья больного, а зачастую и жизни. Нефрэктомия проводится в случае значительного повреждения почечных тканей или обнаружения опухоли. Пациенты не должны поддаваться панике, поскольку само вмешательство, период после операции и процесс восстановления не вызывают осложнений. С одной почкой люди способны прожить всю жизнь полноценно, испытывая лишь незначительные ограничения.
Операция по удалению почки
Нефрэктомия – это метод радикального удаления почки, применяемый по определенным медицинским показаниям. В ходе операции иссечению подлежит не только сам орган, но также надпочечник, окружающая жировая ткань, регионарные лимфатические узлы. Подобные вмешательства проводятся в целях спасения жизни пациента и выполняются различными способами. В МКБ-10 нефрэктомия располагается в разделе «Состояние выздоровления» и имеет код Z54.
Причины назначения и суть процедуры
Медики выделяют целый ряд причин, приводящих к удалению фильтрующего органа, и если врачом предписано проведение процедуры, то избежать ее невозможно. Показания к нефрэктомии заключаются в следующем:
- Раковые опухоли, поражающие одну почку.
- Травмы или ранения органа (в том числе и огнестрельные), сопровождающиеся повреждением почечной ткани.
- Мочекаменная болезнь с постепенным отмиранием структур вследствие воспалительного процесса.
- Поликистоз почек, формирующиеся на фоне ХПН.
- Врожденные или приобретенные в детстве аномалии развития органа.
- Гидронефроз, обусловленный нарушением оттока мочи. Почка увеличивается в размерах, а ее ткани постепенно атрофируются.
Операции проводятся и в случае, когда человек становясь донором, жертвует свой здоровый орган в целях спасения жизни больного пациента.
Запрет на проведение
Нефрэктомия, как любая операция, сопровождается определенными рисками, и непредсказуемость развития осложнений может возникнуть как у пожилого пациента, так и у лиц, имеющих в анамнезе следующие нарушения:
- сахарный диабет;
- патологии сердца и сосудов;
- болезни крови, в том числе и плохую свертываемость;
- артериальная гипертензия
- нарушения функциональности второй почки;
- наличие только одного фильтрующего органа.
Таким пациентам проведение операции категорически противопоказано. У беременных женщин и лиц, проходящих курс лечения медикаментозными препаратами, ограничения к нефрэктомии будут временными.
Подготовительный этап
До того как назначить проведение нефрэктомии, врач проводит комплексное обследование. Определяется переносимость анестетика, применяемого при вмешательстве. В комплекс диагностических мероприятий входят:
- анализы крови – общий клинический, биохимия, на сахар, креатинин, свертываемость;
- оценка дыхания для выявления работы легких;
- флюорография;
- урография органов мочевыделительной системы;
- ЭКГ;
- УЗИ органов брюшной полости;
- КТ поврежденной почки;
- МРТ.
На основании результатов ультразвука и двух последних методов врач оценивает состояние внутренних органов, тромбоз вен. Общая продолжительность обследования составляет 10-14 дней. За сутки до операции следует отказаться от еды и употребления жидкости. При сильной жажде разрешается выпить немного чистой воды.
Послеоперационный период
Реабилитация после удаления почки предполагает ограничение двигательных функций. Также необходим переход на лечебное питание.
- В первые сутки разрешено употребление чистой воды без газа в небольших количествах. Показан строгий постельный режим и полный покой.
- На второй день больному можно вставать и понемногу кушать. Допускается прием легкой пищи – творога, йогурта, отварного мяса, бульона. Разрешается поворачиваться и лежать на боку.
- На стадии реабилитации пациенту показано ношение специального бандажа, соблюдение диеты. Она предполагает стандартные ограничения, а также уменьшение количества белка и поваренной соли.
Если пациенту провели удаление почки, начинать послеоперационный период следует с изменения привычного образа жизни, выполнения умеренных физических нагрузок, минимизации стрессов и нервного перенапряжения, ограничения контакта с людьми, страдающими от инфекционных и вирусных заболеваний. Приветствуется отдых и лечение в санатории.
Виды вмешательств и их особенности
В зависимости от того, какой объем органа подлежит удалению, выделяют следующие виды нефрэктомии.
- Обычный – трансплантация донорского органа больному человеку.
- Резекция – частичное удаление фрагмента поврежденной ткани с сохранением самого органа.
- Тотальный – извлечение почки, жировой клетчатки, лимфаденэктомия.
В зависимости от типа хирургического доступа к больному органу выделяют открытое вмешательство и лапароскопию.
Полостная
Пациента укладывают на левый бок и фиксируют эластичными бинтами, после чего проводят анестезию. Далее нефрэктомия предполагает такой ход операции.
- Между 10 и 11 ребром выполняется надрез. Извлекать орган можно как спереди, так и сзади.
- Устанавливается расширитель, которым укрепляется двенадцатиперстная кишка и поджелудочная железа.
- Удаляемый орган отделяется от прилегающих тканей, жировой клетчатки.
- Сосуды пережимаются, венозные капилляры запаиваются, производится зашивание выводящих трубок и почечной ножки.
- Орган извлекается наружу, установленные ранее зажимы удаляются, а надрез ушивается.
Важно знать! Если нефрэктомия проводится при злокачественном поражении, то вместе с больным органом удаляются лимфоузлы и надпочечник. В целом операция не представляет сложности и длится 3 часа.
Лапароскопическая
Пациент также укладывается на операционный стол и фиксируется эластичными бинтами, а под ноги подкладывают надувную подушку. После подачи общего наркоза выполняется несколько проколов на поверхности живота вокруг пупочной области. Они служат для введения в тело пациента троакара, специального инструмента в виде трубки, на конце которого находится стилет и камера. После окончания подготовки подушка убирается, а больной поворачивается на бок. Мочеточник и сосуды пережимают лапороскопической скобой, и отделяют от почки.
Для удаления органа больного переворачивают лицом вверх, вводят инструмент, внутри которого имеется лапароскоп и пластиковый пакет. После окончания манипуляций троакар извлекается, а проколы ушиваются.
Данный способ считается дорогостоящим и более длительным, но обладает массой преимуществ:
- малотравматичен;
- минимизирует кровопотери;
- сокращает сроки регенерации тканей;
- снижет риск развития осложнений.
Удаленный орган отправляется на гистологию. При отсутствии побочных эффектов после операции на 7-12 день пациенту снимают швы.
Потенциальные осложнения
Успех проведения операции зависит от совокупности многих факторов: квалификации и опыта врача, правильности и четкости действия во время процедуры, возраста пациента, наличия у него сопутствующих патологий. Чаще всего хирургическое вмешательство не имеет последствий, но в некоторых случаях все же возможно появление неспецифических осложнений. Они обусловлены действием анестезии или длительным пребыванием больного в неподвижном состоянии:
- послеоперационные кровотечения;
- анафилактический шок;
- инфекционные осложнения;
- инфаркт;
- застойная пневмония;
- тромбоэмболия легочной артерии;
- тромбофлебит;
- инсульт.
Открытые полостные операции считаются более травматичными, нежели малоинвазивные, поэтому удаление почки чаще сопровождается последствиями, такими как:
- тромбоз крупных вен;
- кишечный парез;
- обильные кровотечения;
- травмирование брюшины;
- дыхательная либо сердечная недостаточность;
- нарушение кровоснабжения головного мозга.
Относительно безопасными признаны на сегодняшний день лапароскопические методики, однако, и их последствия могут испытывать на себе пациенты:
- обширные гематомы;
- паралич плечевого нерва;
- парез кишечника;
- грыжи;
- тромбоэмболия легочной артерии;
- пневмония.
После выхода из стационара необходимо следить за состоянием организма и при возникновении каких-либо изменений незамедлительно обратиться к специалисту.
Важно знать! Врачебная помощь может понадобиться в случае появления таких симптомов, как тошнота, рвота, озноб, повышение температуры тела, отек и покраснение области разреза, кровотечение.
Удаление почки у ребенка: важные моменты
Нередко почечная недостаточность и другие не менее серьезные заболевания органа диагностируется у детей, причем справиться с ними зачастую становится возможным только хирургическим путем. Ежегодно такое лечение требуется 600 маленьким пациентам. Поводом к оперативному вмешательству могут быть такие состояния:
- аномалии развития почки (врожденные или приобретенные);
- кисты – одиночные или множественные;
- опухоли любой природы;
- воспаление почек;
- пиелонефрит;
- наличие инородных тел;
- почечная недостаточность.
Воздействия на орган могут быть различными – от малоинвазивных операций до его радикального удаления с последующей трансплантацией. На сегодняшний день можно выделить несколько видов вмешательства.
- Открытая полостная операция. Она назначается преимущественно при гидронефрозе, и направлена на реконструкцию органа и удаления излишней жидкости. Проводится под общим наркозом.
- Лапароскопия. Малоинвазивный метод отличается минимальными повреждениями и коротким восстановительным периодом. Техника проведения заключается в следующем. Эндоскоп вводится через небольшие надрезы на теле, проводимые внутри манипуляции визуализируются на специальном мониторе. Ребенок находится под общим наркозом.
- Эндоурологическая операция. Основным достоинством метода считается отсутствие повреждений мягких тканей, введение инструмента через уретру. Болевые ощущения сводятся к минимуму, а реабилитационный период сокращается до нескольких дней.
- Пиелопластика, резекция и нефрэктомия. Первый вид предполагает восстановление связи между мочеточником и почечной лоханкой. Во втором случае процедура выполняется с целью удаления тканей, содержащих клетки опухоли или иного вида. Последний тип заключается в полном извлечении всего органа.
Несмотря на то, что хирургическое лечение способно облегчить состояние малыша, врачи выделяют ряд противопоказаний к данному методу терапии:
- пороки сердца;
- заболевания нервной системы;
- расстройства пищеварения;
- инфекционные заболевания.
Совет! Также не рекомендуется проводить операции новорожденным и детям до года. Однако в экстренных ситуациях по жизненным показаниям возможно хирургическое вмешательство при наборе пациентом допустимой нормы в 10 кг.
Стоимость нефрэктомии
Заботясь о здоровье своих граждан, государство ежегодно выделяет некоторое количество средств на проведение операций. Разумеется, число нуждающихся в хирургическом лечении значительно больше, поэтому его проводят в порядке очереди, причем первыми в списке стоят пациенты определенных групп: социально необеспеченные (пенсионеры, инвалиды), а также те, кому данное вмешательство необходимо по жизненным показаниям. Квоты распределяются в специальных учреждениях после выдачи заключения медицинской комиссией.
Обычное удаление почки проводится и в негосударственных медицинских центрах. В частных клиниках стоимость операции составляет в среднем такие суммы:
- от 15 000 рублей за открытую нефрэктомию;
- от 30 000 руб. – за лапароскопию.
Согласно статистике, неимущие граждане терпеливо ждут своей очереди, а обеспеченные пациенты предпочитают малоинвазивные вмешательства. Открытые операции по удалению почки проводятся в государственной больнице бесплатно.
Назначение инвалидности
В случае успешно проведенной операции и отсутствия осложнений, а также соблюдения всех назначений и рекомендаций лечащего врача, полное восстановление организма происходит приблизительно в течение 1,5-2 месяцев. Все это время пациент находится дома, и ему предоставляется больничный лист. Но у многих людей трудоспособного возраста возникает желание знать наверняка, присваивается ли человеку с одной почкой инвалидность.
Пациенты вполне успешно живут и с одной почкой, поэтому инвалидность при данном состоянии не положена. Решение этого вопроса находится в компетенции медико-реабилитационной комиссии, и прежде чем выносить свой вердикт, ее члены рассматривают все существующие аспекты.
Согласно действующим положениям при удалении почки инвалидность может быть присвоена на основании следующих условий:
- здоровье пациента подорвано настолько, что возникают систематические расстройства;
- человек не способен выполнять действия по своему уходу, учебе, работе;
- он теряет способность к самостоятельной жизнедеятельности;
- требуется длительная реабилитации и социальная защита.
Члены комиссии выясняют, насколько оставшаяся почка способна компенсировать функции удаленного органа, а также определяют наличие сопутствующих патологий и степень их выраженности. Учитывая некоторые критерии, они могут признать частичную или полную недееспособность.
Продолжительность жизни: прогнозы и статистика
На вопрос о том, сколько живут люди с одной почкой после удаления пораженного органа, однозначного ответа не существует. Операция проводится вследствие наличия определенного заболевания. Если его удалось полностью излечить, то жизнедеятельность человека будет мало отличаться от прежней – дооперационной. Правильный режим питания и здоровый образ жизни помогут снизить нагрузку на оставшийся орган, в результате чего он увеличит свою функциональность. В этом случае человек может прожить еще 20-30 лет.
В некоторых случаях по прошествии десятилетнего периода после нефрэктомии может развиться почечная недостаточность. В этом случае, чтобы избежать осложнений, рекомендуется не реже раза в год проходить обследование.
Смертность у пациентов с раком после вмешательства укладывается в рамки 3%. Через 5 лет в случае удаления карциномы выживаемость отмечается у более 30% больных. Прооперированный туберкулез органа составляет около 25-28% летальности в течение 10 лет.
Внимание! Выживаемость после рака IV стадии не превышает 10%. Это обусловлено тем, что на поздних сроках процесса применяется паллиативная нефрэктомия, при которой удалению подлежит только орган, а метастазы остаются нетронутыми.
Памятка людям с одной почкой: как прожить дольше
В недавнем прошлом удаление почки считалось для пациента приговором. Сегодня же появилась возможность жить полноценной жизнью, заниматься привычной деятельностью и даже завести потомство. Чтобы чувствовать себя нормально, необходимо лишь вести здоровый образ жизни и помнить о рекомендациях лечащего врача, которые включают:
- особенное лечебное питание;
- рациональный режим дня;
- ежедневные пешие прогулки;
- пребывание на свежем воздухе достаточный период времени;
- соблюдение гигиенических норм мочеполовой системы;
- укрепление защитных сил организма и повышение иммунитета;
- предупреждение переохлаждений, простуды, хронизации имеющихся заболеваний;
- регулярное посещение врачей с целью профилактического осмотра.
Следует также сменить род основной трудовой деятельности, если она связана с повышенными нагрузками или вредными токсическими веществами.
Заключение
Оставшись с одной здоровой почкой, пациент способен полноценно жить дальше. Для максимально щадящего удаления пораженного органа современна медицина предлагает лапароскопический метод, позволяющий минимизировать риск развития осложнений и сократить восстановительный период. Регулярно посещая уролога с целью клинического наблюдения, и изменив пищевые привычки, можно избежать тяжелых последствий не только в послеоперационный период, но и в течение всей дальнейшей жизни.
Источник
