Что такое персистирующая рвота

Послеоперационная тошнота и рвота (ПОТиР) — частое осложнение, сопровождающееся дискомфортом у пациента и увеличением длительности и стоимости лечения. Частота развития послеоперационной тошноты и рвоты составляет 50 и 30 % соответственно. При наличии у пациента нескольких факторов риска частота ПОТиР достигает 80 %.
Идентификация пациентов с рисками развития ПОТиР
Выделяют ряд факторов, имеющих доказанную связь с развитием ПОТиР:
- Женский пол;
- ПОТиР либо кинетозы (болезнь движения) в анамнезе;
- Некурящие пациенты;
- Молодой возраст < 50 лет;
- Общая анестезия;
- Использование ингаляционных анестетиков и закиси азота;
- Применение в послеоперационном периоде опиоидов;
- Длительность анестезии;
- Тип хирургического вмешательства (холецистэктомия, лапароскопия, гинекологические операции).
Некоторые факторы имеют противоречивые данные о связи с ПОТиР: менструальный цикл, уровень опытности анестезиолога, класс по ASA, использование антагонистов миорелаксантов.
Доказано, что постановка назогастрального зонда, ожирение и дополнительная кислородотерапия не оказывают влияния на развитие ПОТиР.
На основании данных факторов риска составлены шкалы риска ПОТиР:
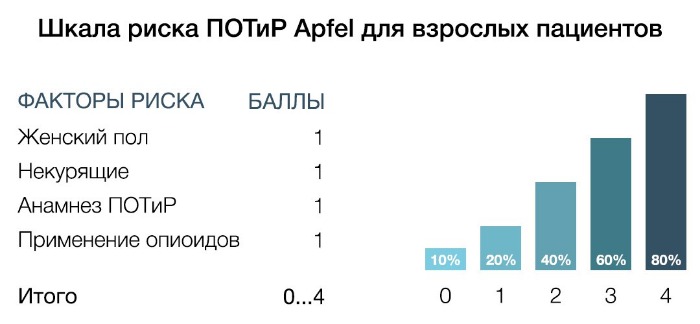
В данной шкале риска учитываются следующие факторы: женский пол, статус курения, анамнез ПОТиР, послеоперационное использование опиоидов. При наличии 0, 1, 2, 3 и 4 факторов частота развития ПОТиР составляет 10, 20, 40, 60 и 80% соответственно.
В данной шкале риска учитываются следующие факторы: женский пол, анамнез ПОТиР, возраст < 50 лет, использование опиоидов в послеоперационном периоде, развитие тошноты в послеоперационном отделении. При наличии 0, 1, 2, 3, 4 и 5 факторов частота развития ПОТиР составляет 10, 20, 30, 50, 60 и 80 % соответственно.
Ввиду трудности выявления тошноты у детей определяется риск развития рвоты. В данной шкале риска учитываются следующие факторы: длительность операции (≥ 30 мин), возраст ≥ 3 лет, операции по поводу косоглазия, ПОР или ПОТиР в анамнезе. При наличии 0, 1, 2, 3 и 4 факторов частота развития ПОТиР составляет 10, 10, 30, 50 и 70 % соответственно.
Используя вышепредставленные шкалы, пациенты разделяются на группы риска:
- Низкий риск (0‒1 фактор);
- Умеренный риск (2 фактора);
- Высокий риск (3 и более факторов).
От категории риска зависит дальнейшая тактика анестезиолога в предупреждении и лечении ПОТиР.
Уменьшение базового уровня риска развития ПОТиР
Для уменьшения базового риска ПОТиР необходим комплексный подход к ведению пациента во время периоперационного периода. Необходимо оценить преимущества и недостатки методов анестезии. Известно, что при проведении регионарной анестезии частота развития ПОТиР значительно меньше, чем при использовании ингаляционных анестетиков и закиси азота. Также использование пропофола для индукции и поддержания анестезии достоверно уменьшает частоту ПОТиР.
Поддержание адекватной гидратации пациента (объем инфузии 30 мл/кг) во время операции уменьшает частоту ПОТиР. Снижение использования опиоидов возможно с помощью применения других препаратов для достижения анальгезии: нестероидных противовоспалительных средств (НПВС) и ингибиторов ЦОГ-2, кетамина в интраоперационном периоде. Однако, данные препараты имеют собственные ограничения и противопоказания к применению.
Профилактика развития ПОТиР
Профилактика проводится всем пациентам вне зависимости от риска развития ПОТиР. Профилактика включает комбинацию препаратов из разных групп антиэметиков и мероприятия по снижению базального уровня риска:
- низкий риск — снижение базального уровня риска + тактика «ждать и наблюдать»;
- средний риск — 1—2 препарата либо 1 препарат + тотальная внутривенная анестезия (ТВА);
- высокий риск — 2 препарата различных групп + ТВА.
Классы противорвотных препаратов (антиэметиков):
1. Антагонисты рецепторов 5-HT3 (5-гидрокситриптамина)
Данная группа включает такие препараты, как ондансетрон, доласетрон, гранисетрон, трописетрон, рамосетрон и палоносетрон. Ондансетрон является «золотым стандартом» в сравнении с другими антиэметиками. Максимальная эффективность наблюдается при введении данных препаратов во время окончания оперативного вмешательства, кроме палоносентрона, который чаще вводится во время индукции анестезии.
Данная группа имеет благоприятный профиль побочных эффектов. При использовании антагонистов рецепторов 5-HT3 есть риск удлинения интервала QT, ввиду этого FDA ограничила дозу ондансетрона для лечения тошноты и рвоты до 16 мг однократно.
2. Антагонисты рецепторов NK-1 (нейрокинин-1)
Новый класс антиэметиков, к которому относятся апрепитант, касопитант, релопитант. Клинические испытания показали, что антиэметический эффект данных препаратов сопоставим с эффектом ондансетрона в дозировке 4 мг. Доказано усиление эффекта при использовании комбинации касопитанта с ондансетроном.
3. Кортикостероиды
Дексаметазон эффективно предупреждает развитие тошноты и рвоты в послеоперационном периоде. Профилактические дозы 4–5 мг в/в применяются у пациентов повышенного риска в начале операции. Использование доз > 0,1 мг/кг дексаметазона уменьшает послеоперационную боль, снижает потребность в опиоидах, частоту развития тошноты и рвоты. Метилпреднизолон более эффективен в предупреждении поздней ПОТиР.
Возможно повышение уровня глюкозы крови через 6–12 часов после применения дексаметазона в дозе 8 мг. Требуется осторожное использование препарата у пациентов с нарушениями толерантности к глюкозе, сахарным диабетом второго типа, ожирением. Применение дексаметазона однократно в профилактических дозах (4–8 мг) не вызывает повышения риска развития инфекционных осложнений со стороны операционной раны.
4. Бутирофеноны
Из данного класса препаратов для профилактики ПОТиР используются дроперидол и галоперидол. В 2001 году FDA внесла дроперидол в «black box» в связи с частым развитием побочных эффектов (удлинение интервала QT, развитие жизнеугрожающих аритмий).
Дроперидол в низких дозах < 1 мг или 0,15 мкг/кг в/в показал хорошую антиэметическую активность (сопоставимую с ондансетроном и дексаметазоном) и низкую частоту побочных эффектов. Комбинация дроперидола и ондансетрона показала большую эффективность, чем оба препарата по отдельности.
Галоперидол в низких дозах может использоваться как альтернатива дроперидолу. Дозы, значительно меньшие используемых в психиатрии (0,5–2 мг), обладают хорошим антиэметическим эффектом. При использовании данных доз не развивается значительной седации, а риск развития аритмий остается невысоким.
5. Антигистаминные препараты
Дименгидринат — антигистаминное средство с антиэметическим эффектом. Рекомендованные дозы 1 мг/кг в/в вызывают сравнимый эффект с ондансетроном, дроперидолом и дексаметазоном. На данный момент нет достаточных данных об оптимальном режиме введения и дозирования препарата, а также о профиле побочных реакций.
6. Антихолинергические препараты
В дополнение к антиэметической терапии может использоваться трансдермальный пластырь, содержащий скополамин (ТДПС). Его использование эффективно предупреждает развитие ПОТиР в течение 24 часов после операции. Пластырь прикрепляется за 2–4 часа до операции. Побочные эффекты применения скополамина включают: нарушения зрения, сухость губ, головокружение.
7. Фенотиазины
В данную группу входят препараты перфеназин и метоклопрамид. Метоклопрамид имеет слабый антиэметический эффект и в дозе около 10 мг не оказывает значительного влияния на частоту развития ПОТиР. Для снижения частоты ПОТиР необходимо использовать дозы более 20 мг, что приводит к увеличению частоты развития дискинезии и экстрапирамидных расстройств вплоть до 0,6 %.
8. Другие антиэметики
- Пропофол;
- Альфа-2-агонисты: клонидин и дексмедетомидин;
- Миртазапин;
- Габапентин;
- Мидазолам.
Профилактические дозы препаратов и время введения для взрослых
1. Во время индукции анестезии:
- Aprepitant 40 мг per os;
- Casopitant 150 мг per os;
- Dexamethasone 4–5 мг в/в;
- Palonosetron 0,075 мг в/в;
- Rolapitant 70–200 мг per os.
2. В конце операционного вмешательства:
- Ramosetron 0,3 мг в/в;
- Dolasetron 12,5 мг в/в;
- Tropisetron 2 мг в/в;
- Ondansetron 4 мг в/в, 8 мг под язык;
- Granisetron 0,35–3 мг в/в;
- Droperidol 0,625–1,25 мг в/в.
3. До операционного вмешательства, в составе премедикации:
- Haloperidol 0,5–2 мг в/м в/в;
- Methylprednisolone 40 мг в/в;
- Perphenazine 5 мг в/в;
- Promethazine 6,25–12,5 мг в/в;
- Ephedrine 0,5 мг/кг в/м;
- Dimenhydrinate 1 мг/кг в/в;
- Scopolamine трансдермальный пластырь, за 2 часа до оперативного вмешательства.
Профилактические дозы препаратов для детей
- Dexamethasone 150 мкг/кг максимально 5 мг;
- Dimenhydrinate 0,5 мг/кг максимально 25 мг;
- Dolasetron 350 мкг/кг максимально 12,5 мг;
- Droperidol 10–15 мкг/кг максимально 1,25 мг;
- Granisetron 40 мкг/кг максимально 0,6 мг;
- Ondansetron 50–100 мкг/кг максимально 4 мг;
- Tropisetron 0,1 мг/кг максимально 2 мг.
Частые комбинации препаратов для профилактики ПОТиР
1. Взрослые:
- Droperidol + Dexamethasone;
- антагонист рецепторов 5-HT3 + Dexamethasone;
- антагонист рецепторов 5-HT3 + Droperidol;
- антагонист рецепторов 5-HT3 + Dexamethasone + Droperidol;
- Ondansetron + Casopitant.
2. Дети:
- Ondansetron 0,05 мг/кг +Dexamethasone 0,015 мг/кг;
- Ondansetron 0,1 мг/кг + Droperidol 0,015 мг/кг;
- Tropisetron 0,1 мг/кг + Dexamethasone 0,5 мг/кг.
Немедикаментозные методы профилактики
Имеются данные о том, что стимуляция различными методиками точки P6 (дистальная треть предплечья), и срединного нерва с помощью титанической стимуляции снижают частоту развития ПОТиР в раннем послеоперационном периоде. Данные методы рекомендуется применять до либо после индукции анестезии. Эффект стимуляции сопоставим с применением распространенных антиэметиков и не зависит от возраста и инвазивности методики.
Лечение развившихся ПОТиР
При развитии ПОТиР терапия должна проводиться антиэметиками из фармакологического класса, не использовавшегося при периоперационной профилактике.
Профилактика ПОТиР не проводилась:
- Низкие дозы антагонистов рецепторов 5-HT3 (ондансетрон 1,0 мг; гранисетрон 0,1 мг; трописетрон 0,5 мг);
- Альтернативой является применение дексаметазона 2–4 мг в/в, дроперидола 0,625 мг в/в или прометазина 6,25–12,5 мг в/в.
Профилактика ПОТиР проводилась:
- При развитии ПОТиР спустя > 6 часов после оперативного вмешательства возможно повторное введение короткодействующих препаратов: ондансетрон 4 мг для взрослых и 0,1 мг/кг для детей или дроперидол 1 мг для взрослых 10–15 мкг/кг для детей;
- Не рекомендуется повторное введение длительнодействующих препаратов: дексаметазона, ТДПС, апрепитанта, палоносетрона.
При неэффективности предыдущего этапа:
- Дименгидринат 1 мг/кг для взрослых и 0,5–1,0 мг/кг для детей;
- При отсутствии эффекта используются препараты других групп, не применявшиеся ранее.
При развитии ПОТиР необходимо исключить механические и лекарственные причины тошноты и/или рвоты: высокие дозы опиоидов, затекание крови и/или других жидкостей в гортань (часто после тонзилэктомии), кишечную непроходимость.
Источник:
Gan, Tong J.; Diemunsch, Pierre; Habib, Ashraf S.; Kovac, Anthony “Consensus Guidelines for the Management of Postoperative Nausea and Vomiting” Anesthesia & Analgesia: January 2014 – Volume 118 – Issue 1 – p 85–113
Источник
Послеоперационные тошнота и рвота. Тошнота и рвота как медицинская проблемаПослеоперационные тошнота и рвота (ПОТР) дают наиболее яркий пример многофакторной природы тошноты и рвоты. Причинами могут быть: В последнем случае могут произойти растяжение, расширение или повреждение тканей (т.е. раздражение ЖКТ);
Индивидуальная реакция на многие стимулы, вызывающие рвоту, широко варьирует. Даже простое введение шпателя в полость рта при ее обследовании сразу же вызывает у некоторых людей рвотный рефлекс. Приблизительно 70% женщин страдают ПОТР после гинекологических операций, однако определить их принадлежность к группе риска невозможно. Пациенты, у которых после перенесенной ранее операции были тошнота и рвота, скорее всего, будут испытывать то же самое и вновь. У женщин, страдавших тошнотой и рвотой во время беременности, вероятность возникновения того и другого существенно повышается в ответ на любые гормональные отклонения (например, при приеме контрацептивных средств), при поездках и перелетах или при мигрени. Лица, ответившие реакцией рвоты при первом приеме лекарства, имеют повышенную вероятность такой же реакции при последующем приеме (развивается тенденция к постоянству этой реакции). Обычный опрос дает возможность идентифицировать лиц, имеющих сниженный порог рвотной реакции. Эти лица особенно подвержены возникновению тошноты и рвоты при эмоциональном напряжении. У женщин этих групп ожидаемая частота возникновения рвоты во время беременности выше по сравнению с женщинами, не имевшими рвоты во время беременности. Частота и интенсивность эпизодов тошноты и рвоты чрезвычайно вариабельны. Единичный, кратковременный приступ рвоты, индуцированный психогенным стимулом, коренным образом отличается от интенсивной, неукротимой и истощающей тошноты и рвоты, вызываемой химиотерапией. В первом случае приступ непредсказуем, и поэтому лекарства для лечения не используют, однако вторую ситуацию в настоящее время удается эффективно устранить у большинства пациентов. Последствия рвоты ставят перед пациентом и врачом различные проблемы. Для пациентов короткий или длительный период рвоты всегда неприятен. Однако кратковременная рвота у лиц, здоровых в иных отношениях, с медицинской точки зрения не создает существенного риска, тогда как у пациента в послеоперационный период даже кратковременные, но сильные позывы к рвоте или сама рвота могут привести к разрыву тканей. Персистирующие тошнота и рвота не только делают пациента нетрудоспособным, но вызывают потерю соляной кислоты, приводя к алкалозу и дегидратации. Персистирующие тошнота и рвота могут быть симптомами существующего заболевания. Персистирующие тошнота или рвота могут быть показателем желудочно-кишечных, неврологических или метаболических расстройств, которые требуют специального лечения, и целесообразно воздержаться от противорвотной терапии до установления диагноза. – Также рекомендуем “Центры регуляции рвоты и тошноты. Рвотный центр” Оглавление темы “Терапия тошноты и рвоты”: |
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рвота – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Рвота – рефлекторное извержение содержимого желудка (иногда и двенадцатиперстной кишки) через рот – один из важнейших защитных механизмов организма, предохраняющих от токсичных веществ.
Часто мы сталкиваемся с однократными проявлениями рвоты, причина которых нам известна: например, пищевое или алкогольное отравление, укачивание, токсикоз при беременности. Однако если приступы рвоты периодически повторяются, это может быть симптомом целого ряда серьезных заболеваний, и следует незамедлительно обратиться к врачу.
Разновидности рвоты
Установить причину, вызвавшую рвоту, помогут сведения о характере рвоты и составе рвотных масс. Рвота может быть:
- с непривычным запахом (например, тухлым);
- с примесью крови (вплоть до окрашивания рвотной массы в черный цвет);
- непереваренной пищей;
- желчью;
- гнойная.
Кроме того, врачу необходимо знать, проявляется ли рвота регулярно в определенное время суток, через какое-либо время после приема пищи, сопровождается ли другими симптомами: болью, диареей, повышением температуры, приносит ли облегчение.
При каких заболеваниях возникает рвота
Помимо отравления причиной рвоты может быть интоксикация, вызванная каким-либо заболеванием. Кроме того, рвоту может вызвать раздражение нервной системы, не связанное с интоксикацией. Рассмотрим основные болезни, симптомом которых может быть рвота.
Болезни ЖКТ
Рвота может быть симптомом многих заболеваний желудочно-кишечного тракта. Так, она может свидетельствовать о нарушении нормальной деятельности пищевода: дискинезии, опухоли, а также желудочно-пищеводном рефлюксе (забросе содержимого желудка в пищевод, при котором возникают изжога, отрыжка).
Рвота появляется при заболеваниях желудка (гастрите, язвенной болезни, раке желудка), двенадцатиперстной кишки (язвенной болезни, дуодените), поджелудочной железы (панкреатите), желчного пузыря (холецистите, желчно-каменной болезни). Последние патологии сопровождаются рвотой желчью, болью в зоне правого подреберья.
Рвота может быть вызвана острыми поражениями органов брюшной полости, такими как аппендицит, острый холецистит, непроходимость кишечника, перитонит.
Инфекционные заболевания
Очень многие инфекции, сопровождаемые лихорадкой, в том числе и те, которые не затрагивают напрямую систему пищеварения, могут вызывать рвоту, особенно у детей. Например, рвота часто бывает при ротавирусной инфекции, которую иногда называют кишечным гриппом. Кроме того, рвота может быть симптомом таких опасных заболеваний, как вирусный гепатит, скарлатина и др.
Также рвотой сопровождаются пищевые отравления, или пищевые токсикоинфекции.
Болезни почек
При поражении почек в организме накапливаются токсичные вещества, поэтому болезни почек (мочекаменная болезнь, хроническая почечная недостаточность и т. д.) также могут вызвать рвоту.
Болезни эндокринной системы
При сахарном диабете появление рвоты может свидетельствовать о развитии кетоацидоза – опасного состояния, которое может привести к наступлению комы.
Расстройство центров нервной системы
Систематическая рвота может быть симптомом различных поражений центров нервной системы: от сотрясения мозга и мигрени до нарушений мозгового кровообращения, менингита, энцефалита, опухоли головного мозга. Важным признаком рвоты в данном случае является то, что после нее самочувствие не улучшается, и она не связана с приемом пищи.
Сердечно-сосудистые заболевания
При резком повышении артериального давления, гипертоническом кризе могут возникать тошнота и рвота, сопровождаемые головной болью, иногда головокружением. В данном случае рвота не приносит облегчения.
Заболевания внутреннего уха
При заболеваниях внутреннего уха, например, болезни Меньера, лабиринтитах, рвота (не приносящая облегчения) сопровождается такими симптомами, как ухудшение слуха, головокружение.
Психогенные заболевания
Рвота может быть вызвана повышенной тревожностью (например, перед важными событиями), психозами, какими-либо негативными ассоциациями, связанными с едой и т. п.
Среди других возможных причин рвоты могут быть применение некоторых видов терапии (например, лучевой и химиотерапии), прием различных лекарственных препаратов: нестероидных противовоспалительных средств, антибиотиков, препаратов железа и др.
К каким врачам обратиться при рвоте
Если характер рвоты и прочие симптомы указывают на заболевания ЖКТ, необходимо обратиться к
гастроэнтерологу
. Если есть причины подозревать расстройство центров нервной системы – к
неврологу
, нейрохирургу. Если проявления рвоты указывают на психогенные причины, нужно обратиться к психотерапевту. Если рвота связана с повышением артериального давления – к
терапевту
или
кардиологу
. При заболеваниях почек и почечной недостаточности необходима консультация нефролога, а при эндокринных заболеваниях –
эндокринолога
. Если причину рвоты трудно определить самостоятельно, лучше обратиться к
терапевту
, который проведет первичную диагностику и направит к профильному специалисту.
Диагностика и обследование при рвоте
Большую роль в первичной диагностике заболеваний, вызвавших рвоту, имеют сведения о характере рвоты, а также сопровождающих симптомах. Например, рвота кровью (рвотные массы окрашиваются в черный цвет) может быть признаком язвенного кровотечения, рвота желчью – дуоденогастроэзофагеального рефлюкса.
Важным симптомом является возможная боль, которую человек испытывает при рвоте. Так, если отмечается боль в желудке, и рвота приносит облегчение, это может указывать на гастрит, язву желудка, опухоль желудка или перерастяжение его стенки.
Для уточненного диагноза при заболеваниях ЖКТ врач может назначить такие исследования, как рентгенография органов брюшной полости, гастроскопия и колоноскопия.
Материалы, полученные при эндоскопическом исследовании, могут быть направлены на цитологическое исследование для определения наличия бактерии Helicobacter рylori – главной причины язвенных заболеваний желудка и двенадцатиперстной кишки.
Также с целью выявления Helicobacter рylori может быть назначен 13С-уреазный дыхательный тест – высокочувствительный неинвазивный метод диагностики.
Поскольку повышение артериального давления является одной из распространенных причин рвоты, целесообразно проведение суточного мониторирования артериального давления (СМАД), ультразвукового исследования сердца – ЭхоКГ, электрокардиографии (ЭКГ).
Если врач подозревает, что рвота вызвана неврологическими причинами, может потребоваться КТ головного мозга.
Лабораторные исследования помогут установить, не только почему появилась рвота, но и насколько тяжелы ее последствия. Например, биохимический анализ крови покажет, появились ли у пациента нарушения кислотно-щелочного и водно-электролитного баланса (гипокалиемия, гипонатриемия и т. д.), требующие специальной поддерживающей терапии.
Лечение
Рвота не является самостоятельным заболеванием. Но поскольку она может приводить к обезвоживанию, при частой рвоте врач назначает препараты, восстанавливающие водно-электролитный баланс.
Лечение основного заболевания при рвоте назначается в соответствии с поставленным диагнозом. Если причина рвоты неизвестна или ее устранение невозможно, назначают противорвотные средства в зависимости от характера рвоты и причины, ее вызвавшей.
Это могут быть средства против укачивания, нейролептики и блокаторы серотониновых рецепторов (если рвота вызвана лекарствами, лучевой терапией), блокаторы дофаминовых рецепторов (к которым относятся метоклопрамид и домперидон). Врач может рекомендовать использование некоторых антигистаминных препаратов (дименгидринат) пациентам, которых укачивает в транспорте, а также с болезнью Меньера, лабиринтитами и т. д.
Что следует делать при рвоте
Если вы подвержены периодическим приступам рвоты (например, из-за токсикоза, при укачивании), вы можете попробовать их предотвращать. Почувствовав тошноту, которая является предвестником рвоты, обеспечьте приток свежего воздуха (например, откройте окно), сядьте или лягте, выпейте немного подслащенной воды. Если вы знаете, что в дороге вас укачивает, можно использовать специальные препараты для предупреждения тошноты и рвоты.
Чтобы помочь человеку во время приступа рвоты, дайте ему принять такое положение, при котором не будет риска попадания рвотных масс в дыхательные пути. После того, как первый приступ закончится, пациента нужно усадить и дать ему емкость – на тот случай, если приступ повторится.
Если у вас периодически бывают приступы рвоты, обязательно проконсультируйтесь с врачом, чтобы подобрать противорвотный препарат и средства от обезвоживания.
Необходимо знать, в каких случаях при рвоте следует немедленно обратиться к врачу:
- если повторяются приступы рвоты у ребенка;
- в рвоте есть примеси крови, или она черного цвета;
- при рвоте ощущается сильная боль в животе;
- приступ рвоты произошел после недавней травмы головы;
- есть подозрение на отравление некачественными продуктами питания;
- рвота сопровождается повышением температуры тела свыше 38° С;
- при рвоте наблюдается сильное обезвоживание;
- приступы рвоты возникают на фоне сильного ухудшения умственной и физической активности (в первую очередь у пожилых людей).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник

