Помощь пациенту при рвоте в сознании и в бессознательном
1.Подготовка
к манипуляции.
1. Объяснить
пациенту необходимость, ход манипуляции,
а также возможность появления тошноты,
позывов на рвоту, которую можно
подавить, если глубоко дышать через
нос; постараться не сдавливать просвет
зонда зубами и не выдергивать его.
2.Провести
психологическую подготовку пациента.
3.Уточнить у
пациента понимание цели и хода
предстоящей процедуры, получить его
согласие.
4.Приготовить
все необходимое оснащение.
5.Надеть на себя
фартук.
6.Вымыть руки.
Надеть перчатки.
7.Усадить пациента
на стул, слегка наклонить его голову
назад.
8.Надеть пациенту
фартук.
9.У ног пациента
поставить таз для промывных вод.
10.Определить
расстояние, на которое необходимо
ввести зонд (рост минус сто, или от
губ до мочки уха и вниз по передней
брюшной стенке, так, чтобы последнее
отверстие зонда было ниже мечевидного
отростка), сделать отметку.
11.Надеть очки
или щиток.
12.0бъяснить
пациенту, что во время введения зонда
надо дышать носом, делать глотательные
движения, нельзя зонд сдавливать
зубами, выдергивать.
13.Смазать слепой
конец зонда стерильным вазелиновым
маслом или глицерином.
14.Взять систему
для промывания, стать справа от
пациента и предложить ему открыть
рот.
15.Положить слепой
конец зонда на корень языка и попросить
пациента сделать глотательные
движения, продвигая в это время зонд.
Примечание:
1.Если во время
продвижения зонда у пациента возникает
кашель, затруднение дыхания, лицо
синеет, то немедленно извлеките зонд
назад (зонд попал в трахею или гортань),
затем повторно введите зонд.
2.Если при
введении зонда у пациента возникают
позывы на рвоту, введение прекратите,
предложите ему сделать несколько
глубоких вдохов носом, а затем
продолжите введение.
16.Введите зонд
до установленной отметки.
17.Присоединить
к зонду воронку и опустить ее ниже
уровня желудка (до уровня колен
пациента), немного наклонив ее.
II.
Выполнение манипуляции.
18.Налить воду в
воронку (0,5 – 1,0 л).
19.Медленно
поднять воронку выше желудка пациента,
следя за уровнем воды в воронке. Как
только вода достигнет устья воронки,
быстро опустить ее ниже колен пациента.
Вода с содержимым желудка обратно
поступит в воронку. Проследить, чтобы
количество выведенной жидкости было
равно количеству введенной.
Примечание:
нельзя допустить
попадания воздуха в систему!
20.Опустить
воронку над тазиком и слить ее
содержимое.
Примечание:
если содержимое
желудка необходимо исследовать, то
первую порцию промывных вод собрать
в стерильную маркированную банку с
крышкой, оформить направление и
передать в лабораторию через кого-либо
(помощника).
21.Процедуру
промывания (18 -20 пункты) повторить до
получения чистых промывных вод
(используя 10-12 л воды).
Примечание:Во время промывания
постоянно необходимо осматривать
промывные воды и следить за состоянием
пациента!
При появлении
в них прожилок крови промывание
прекратить и срочно вызвать врача!
III.
Окончание манипуляции.
22. После окончания
промывания отсоединить воронку и
поместить ее в дезраствор.
23. Опустить зонд
над тазом до полного стока остатков
жидкости.
24. Осторожно
извлечь зонд из желудка и поместить
в емкость с дезраствором.
25. Дать пациенту
прополоскать рот, обтереть кожу вокруг
рта салфеткой.
26. Снять с пациента
фартук поместить его в дезраствор.
27. Провести
дезинфекцию промывных вод.
28. Обеспечить
пациенту психический и физический
покой.
29. Снять щиток,
фартук и перчатки, поместить их в
емкости с дезраствором.
30. Вымыть и
осушить руки.
31.Сделать отметку
в медицинской документации о проделанной
манипуляции.
Обеспечение
права пациента на информацию.
Эффективность
проведения манипуляции.
Эффективность
проведения манипуляции.
Обеспечение
осознанного участия пациента в
совместной работе.
Эффективность
проведения манипуляции.
Инфекционная
безопасность.
Инфекционная
безопасность.
Обеспечение
введения зонда.
Инфекционная
безопасность.
Эффективность
манипуляции.
Инфекционная
безопасность.
Инфекционная
безопасность.
Эффективность
манипуляции.
Обеспечение
лучшего прохождения зонда в желудок.
Эффективность
проведения манипуляции.
Эффективность
проведения манипуляции, во время
глотания надгортанник закрывает
вход в трахею и одновременно открывает
вход в пищевод.
Для эффективности
процедуры.
Эффективность
манипуляции.
С целью промывания
желудка.
Методика основана
на законе сообщающихся сосудов.
С целью выявления
отравляющего вещества.
Эффективность
проведения
манипуляции.
Профилактика
ВБИ.
Профилактика
ВБИ.
Личная гигиена
пациента.
Профилактика
ВБИ.
Профилактика
ВБИ.
Создание
комфортного пребывания в палате.
Профилактика
ВБИ.
Устранение
химического воздействия талька
на кожу.
Обеспечение
преемственности в работе медперсонала.
Источник
Цель:
оказать помощь при рвоте.
Оснащение:
таз, клеенчатый фартук, клеенка (или
полотенце), малые салфетки для ухода за
полостью рта, раствор для полоскания
полости рта: 2% раствор натрия бикарбоната
или 0,01 % раствор калия перманганата,
электроотсос или грушевидный баллончик.
ПОДГОТОВКА | |
ПАЦИЕНТ | ПАЦИЕНТ |
| Повернуть |
ВЫПОЛНЕНИЕ | |
| Отсосать |
ОКОНЧАНИЕ | |
Оставить | |

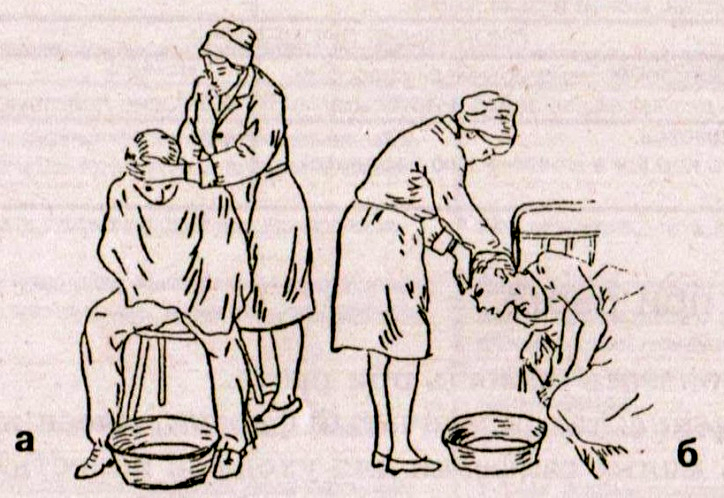
Рис.
1 Уход за
пациентом при рвоте:
а –
положение пациента сидя;
б –
положение пациента лёжа.
Осложнения:
Обезвоживание
организма
при упорной рвоте, гиповолемия,Гипохлоремия (при
нарушении водно-солевого
обмена), гипокалиемия,гипонатриемия.
Эти обменные расстройства приводят к
нарушениям сердечной деятельности,
функций почек, а иногда и к расстройствам
сознания и параличам.Длительна и сильная
Р. может вызывать образование надрывов
слизистой оболочки желудка (чаще всего
в области перехода с пищевода на желудок)
с массивными кровотечениями — так
называемый синдром Маллори — Вейеса.У ослабленных лиц
(особенно у детей и пожилых), а также у
больных с нарушенным сознанием возможна
аспирация рвотных масс с последующими
дополнительными осложнениями
(расстройства дыхания, аспирационная
пневмония).
Если
|
Показания,
противопоказания и возможные осложнения
при промывании желудка.
При острых
отравлениях большими дозами лекарственных
препаратов, принятых
внутрь,
недоброкачественной пищей, алкоголем,
грибами и т. д. осуществляют
промывание желудка
через толстый или тонкий желудочный
зонд. (В то же время
специалисты в
области токсикологии считают промывание
желудка толстым зондом
небезопасной
процедурой).
Промывание желудка
проводят и при сужении (стенозе) выходного
отдела желудка,
при выделении
через слизистую оболочку желудка
некоторых токсических веществ, например,
мочевины при хронической почечной
недостаточности.
Противопоказаниями
для промывания желудка являются:
органические сужения
пищевода, острые
пищеводные и желудочные кровотечения,
тяжелые химические
ожоги слизистой
оболочки гортани, пищевода и желудка
крепкими кислотами и щелочами
(спустя несколько
часов после отравления), инфаркт миокарда,
нарушения мозгового кровообращения,
опухоли,
бронхиальная астма, тяжелая сердечная
патология, язвы.
Запомните! состоянии, |
Если при введении
зонда пациент начинает кашлять,
задыхаться, лицо его становится синюшным,
следует немедленно извлечь зонд — он
попал в гортань или трахею, а не в пищевод.
О
проведении катетеризации мочевого
пузыря. Показания
к применению катетеризации мочевого
пузыря. Противопоказания для применения
катетеризации мочевого пузыря и
возможные осложнения.
Катетеризация
– это введение
катетера в мочевой пузырь для выведения
мочи с лечебной и диагностической целью.
Показания:
Выведение мочи
при проблеме « Острая задержка мочи».Промывание мочевого
пузыря и введением в него лекарственных
препаратов.Взятие мочи на
анализ.У женщин в
определенный период родов.Введение контрастных
веществ (цистоуретрография)
Противопоказания:
Травма
мочевого пузыря.Разрыв
уретры.
Осложнения:
Инфицирование
мочевого пузыря
(несоблюдение правил асептики и
антисептики).Травма, кровотечение
(грубое, насильственное проведение
катетера).Уретральная
лихорадка
(мочевая) – при повреждении слизистой
оболочки мочеиспускательного канала
быстрым всасыванием в кровяное русло
мочи, особенно инфицированной.Уреторрагия –
кровотечение из уретры вне акта
мочеиспускания.При резком
переполнении мочевого пузыря (1 литр и
более) его опорожнение должно происходить
постепенно (порциями по 300-400мл с
промежутками по 2-3мин.) во избежание
быстрой смены давления в нём, что может
привести к резкому кровенаполнению
расширенных и склеротических вен
мочевого пузыря, их разрыву и кровотечению.
Уретральный
катетер –
трубка, которую проводят через
мочеиспускательный канал в мочевой
пузырь.
Для
профилактики внутриболъничной инфекции
мочевыводящих путей у пациента с
постоянным катетером следует соблюдать
следующие условия.
Вводить
катетер, строго соблюдая правила
асептики, атравматичными способами.Надежно
закрепить катетер во избежание
выпадения из мочеиспускательного
канала.Держать
катетер не дольше, чем это необходимо.По
возможности использовать наружный
катетер (у мужчин).Мыть
руки до и после любой манипуляции с
катетером и мочеприёмником.Следить,
чтобы система «катетер—мочеприёмник»
была замкнутой; разъединять её только
в случае необходимости промывания
катетера.Промывать
катетер только при подозрении на его
закупорку.При
необходимости промывания катетера
соблюдать все правила асептики.При
необходимости взять пробу мочи для
анализа продезинфицировать свободный
конец катетера или его отвод
антисептическим средством, и
аспирировать мочу с помощью стерильной
иглы и шприца.Осторожно
отсоединять мочеприёмник, избегая
загрязнения соединительной трубки.Поддерживать
постоянный отток мочи.Разместить
ёмкость для мочи ниже уровня мочевого
пузыря.Не
пережимать катетер.Мыть
область вокруг катетера водой с жидким
мылом два раза вдень (рис. 11-20).
Для
профилактики внутрибольничной инфекции
у пациента с постоянным мочевым катетером
следует осуществлять тщательный уход
за промежностью пациента и введённым
катетером.
Соседние файлы в папке клизмы катетеризация
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Цель:лечебная:оказание неотложной помощи, профилактика попадания рвотных масс в дыхательные пути.
Приготовьте: полотенце, лоток, таз, электроотсос, грушевидный баллончик, клеёнку, шпатель, кипяченую воду, салфетки, стакан, чистую сухую банку с крышкой, КБУ.
Алгоритм действия:
Пациент в сознании (в положении сидя).
- Срочно вызовите врача.
- Усадите пациента на стул удобно, прикройте грудь клеёнкой. Дайте пациенту полотенце, поставьте к его ногам таз.
- Попросите пациента снять зубные протезы (если они есть).
- Проведите деконтаминацию рук на гигиеническом уровне, наденьте перчатки.
- Придерживайте голову пациента во время акта рвоты, положив на его лоб свою ладонь.
- Предложите пациенту прополоскать рот чистой водой после каждого акта рвоты, вытрите лицо и рот салфеткой.
- Обеспечьте пациенту физический и психический покой.
- Осмотрите и оставьте рвотные массы до прихода врача.
- При отравлении неизвестным ядом соберите рвотные массы в чистую сухую банку, плотно закройте ее крышкой.
- По назначению врача отправьте их в лабораторию для исследования.
- Снимите перчатки. Поместите салфетки, перчатки в КБУ.
- Вымойте и осушите руки .
Техника оказания помощи при рвоте ослабленному пациенту или находящемуся в бессознательном состоянии.
Цель:лечебная:оказание неотложной помощи, профилактика попадания рвотных масс в дыхательные пути.
Приготовьте: полотенце, лоток, таз, электроотсос, грушевидный баллончик, клеёнку, шпатель, кипяченую воду, салфетки, стакан, чистую сухую банку с крышкой.
Алгоритм действия:
- Вызовите врача.
- До прихода врача уложите пациента на бок, если это невозможно, измените положение, повернув голову набок во избежание аспирации рвотных масс – попадания в дыхательные пути.
- Уберите подушку, удалите зубные протезы (если они есть).
- Накройте шею и грудь пациента полотенцем, подставьте к углу рта почкообразный лоток для рвотных масс.
- Отсасывайте электроотсосом или грушевидным баллончиком из полости рта, носа рвотные массы.
- Обрабатывайте полость рта пациента кипяченой водой после каждого акта рвоты, вытрите рот салфеткой.
- Осмотрите рвотные массы и отправьте в лабораторию для исследования, укажите цель исследования.
I.XIV. «Элементарная сердечно-легочная реанимация»
Стандарт «Алгоритм действия медсестры при терминальных состояниях»
Состояния умирания различаются по степени угнетения функции ЦНС, глубине нарушений гемодинамики и дыхания.
Терминальные состояния характеризуют критический уровень расстройства жизнедеятельности организма, с резким падением АД, глубоким нарушением газообмена и метаболизма в клетках и тканях.
Предагония, агония и клиническая смерть являются терминальными, т.е. пограничными состояниями между жизнью и смертью.
Оказание первой реанимационной помощи в этих случаях является единственным способом сохранения жизни человека.
Предагональное состояние (симптомокомплексы):
– заторможенность;
– сознание спутанное;
– резкое снижение уровня АД до 60 мм. рт. ст. и ниже;
– учащение и уменьшение наполнения пульса (нитевидный) на периферических артериях;
– дыхание частое, поверхностное;
– одышка (частое дыхание – тахипноэ);
– цианоз или бледность кожных покровов и слизистых оболочек.
Терминальная пауза – это переходное состояние от предагонального состояния к агонии. Терминальная пауза характеризуется тем, что после резкого тахипноэ (частого дыхания) дыхание внезапно прекращается. Длительность терминальной паузы колеблется от 5-10 сек. до 3-4 минут.
Агональное состояние – это комплекс последних проявлений реактивных и приспособительных реакций организма, непосредственно предшествующих смерти.
Агональное состояние (симптомокомплексы):
– нарушение дыхания (дыхание Биота, Чейн-Стокса, Куссмауля, гаспинг). Голова при каждом вдохе запрокидывается, умирающий как бы заглатывает воздух (гаспинг);
– сознание отсутствует, все рефлексы угнетены, зрачки расширены;
– учащение сердечных сокращений;
– снижение АД до уровня 20-40 мм.рт.ст.;
– исчезновение пульса на периферических и резкое ослабление на крупных артериях;
– общие тонические судороги;
– снижение температуры тела;
– непроизвольное мочеиспускание и дефекация.
Клиническая смерть – это обратимое состояние, переживаемое организмом в течение нескольких минут (5-6 мин.), определяется временем переживания коры больших полушарий головного мозга в условиях полной остановки кровообращения и дыхания.
Угасание обменных процессов происходит в определенной последовательности.
Непосредственно после остановки сердца и прекращения работы легких, обменные процессы резко понижаются, однако полностью не прекращаются, благодаря механизму анаэробного гликолиза.
Продолжительность клинической смерти определяется способностью клеток головного мозга существовать в условиях отсутствия кровообращения, а значит, и полного кислородного голодания. Через 5-6 минут после остановки сердца эти клетки гибнут.
Признаки клинической смерти:
– отсутствие сознания;
– остановка дыхания;
– кожа бледная, цианотичная;
– отсутствие пульса на крупных артериях (сонная, бедренная);
– зрачки максимально расширены, отсутствие реакции на свет;
– полная арефлексия.
Реанимация- это оживление организма, направленное на восстановление жизненно важных функции, прежде всего дыхания и кровообращения, обеспечивающих ткани достаточным количеством кислорода.
- Мероприятия по оживлению должны быть начаты без промедления.
- Независимо от места происшествия начальные действия по спасению проводятся одинаково, и здесь важно выполнить два обязательных приема:
– уложить пострадавшего горизонтально на твердую поверхность. Выполнение этого приема на мягкой поверхности не дает желаемого эффекта, так как мягкая поверхность под движениями спасателя будет пружинить, и достичь нужного сдавления сердца не удается;
– обнажить переднюю поверхность грудной клетки и распустить поясные ремни,
- Далее согласно руководству Питера Сафара оживление складывается из следующих моментов:
Правило А.Обеспечить свободную проходимость верхних дыхательных путей.
Правило В. Искусственное поддержание дыхания путем искусственной вентиляции легких (ИВЛ) методом «изо рта в рот» или «изо рта в нос».
Правило С. Искусственное поддержание кровообращения путем непрямого массажа сердца.
Правило А. Обеспечить пациенту свободную проходимость дыхательных путей.
Это первое реанимационное мероприятие, во многом обеспечивающее успех всей сердечно- легочной реанимации.
Причинами нарушения проходимости дыхательных путей являются западение языка, обструкция инородными телами. Наиболее частая причина – западения языка к задней стенке глотки у пациента в бессознательном состоянии. Это объясняется неизбежно возникающей в таком состоянии потерей тонуса мышц нижней челюсти и шеи, которая поднимают корень языка над задней стенкой глотки. Таким образом, язык в силу собственной тяжести западает к задней стенке глотки и действует во время вдоха как клапан, препятствуя потоку воздуха.
Осмотр полости рта пострадавшего:
При наличии инородных масс (кровь, слизь, рвотные массы, остатки пищи др.) необходимо освободить полость рта и глотки:
– поверните голову пострадавшего на правый бок, надавливая большим пальцем левой руки на нижние передние зубы, а указательным на верхние;
– приоткройте рот;
– удалите съемные зубные протезы;
– тщательно очистите полость рта указательным и средним пальцами правой руки, предварительно обернутыми платком, салфеткой или другой тканью (это способствует полному открытию верхних дыхательных путей) или с помощью электроотсоса;
– убедитесь в проходимости дыхательных путей по экскурсии грудной клетки, сделав 3-5 вдохов в легкие пострадавшего.
ТРОЙНОЙ ПРИЕМ П. САФАРА
Алгоритм действия:
- Запрокидывание головы: Для выпрямления дыхательных путей.
– реаниматор одну руку кладет на лоб пострадавшего и давит ладонью до максимального запрокидывания головы назад, другой рукой поднимает сзади шею.
- Выдвижение нижней челюсти вперед: Для профилактики западения языка.
– кончики пальцев помещайте под подбородок и поднимайте его так, чтобы верхние и нижние зубы находились в одной плоскости. Держите 1-ый палец ниже основания передних зубов, 2-м пальцем – за подбородочную область, 3-5 пальцами фиксируйте нижнюю челюсть. Оттесните нижнюю челюсть книзу, сместите кпереди. Ладонь другой руки продолжает находится на лбу пострадавшего.
- Открытие рта: Для вдувания воздуха в дыхательные пути пострадавшего.
Все эти приемы обеспечивают натяжение мышц дна полости рта, за счет чего язык фиксируется и не западает.
При любом бессознательном состоянии, а тем более при клинической смерти, мышцы расслабляются и язык западает, перекрывая вход в гортань и препятствует вдуванию воздуха в легкие пострадавшего.
Источник
