Рвота фонтаном симптом песочных часов
Что такое стеноз привратника (пилоростеноз) желудка
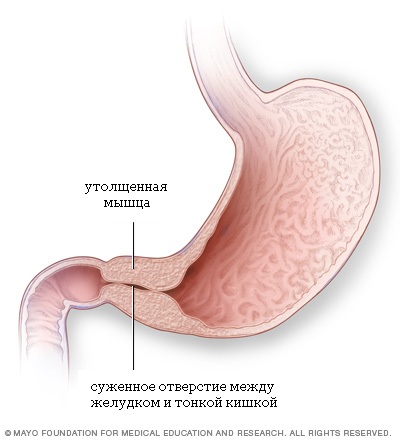
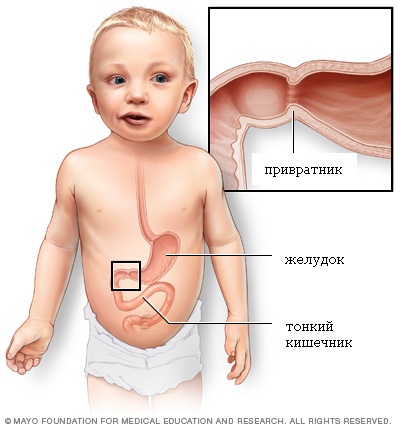
Стеноз привратника (пилоростеноз) является относительно редким заболеванием, поражающим выходное отверстие из желудка в двенадцатиперстную кишку (привратник) у новорожденных детей. Привратником называют мышечный клапан, функция которого состоит в удержании пищи в желудке до тех пор, пока она не будет готова к следующему этапу в процессе пищеварения.
При пилоростенозе происходит утолщение мышцы привратника, что приводит к почти полной невозможности прохождения пищи в тонкий кишечник ребенка. Стеноз привратника проявляется упорной рвотой, обезвоживанием и потерей веса. Дети с этим заболеванием выглядят постоянно голодными. Стеноз привратника может быть вылечен только хирургическим путем.
Нормальная анатомия нижнего отдела желудка и верхнего отдела тонкого кишечника:
Анатомия пилоростеноза:

Симптомы пилоростеноза
Первые признаки стеноза привратника обычно появляются в течение трех-шести недель после родов. Стеноз привратника редко начинает проявляться у детей старше 3 месяцев жизни.
Наиболее вероятные симптомы:
- Рвота. Стеноз привратника часто проявляется рвотой под высоким давлением (рвота фонтаном). При этом виде рвоты грудное молоко или адаптированная молочная смесь из желудка ребенка выбрасывается на расстояние до нескольких метров. Рвота обычно происходит через 30 минут после кормления ребенка. Первые рвоты у младенца могут быть довольно легкими (малым объемом и без высокого давления), но постепенно они становятся все более тяжелыми, по мере увеличения степени сужения отверстия привратника. Иногда в рвотных массах может содержаться кровь.
- Постоянный голод. Дети со стенозом привратника постоянно хотят есть, особенно после рвоты.
- Выраженные сокращения желудка. Вы можете заметить волнообразные сокращения желудка (перистальтику), в виде некоей “волны” на передней стенке живота в верхней его части, возникающие вскоре после кормления, но до рвоты. Они вызваны работой мышц стенки желудка, пытающихся с усилием протолкнуть пищу через суженный привратник, в кишечник.
- Обезвоживание. Ваш ребенок может плакать без слез или стать слишком вялым. Вы можете обнаружить, что он мочится не так часто и не так много, как раньше.
- Изменения в стуле ребенка. Пилоростеноз препятствует прохождению пищи из желудка в кишечник, это приводит к “голодному стулу” – длительным промежуткам между дефекациями (от одной дефекации в 2 дня до одной дефекации в 2 недели).
- Проблемы с набором веса. Стеноз привратника может препятствовать набору веса младенцем, а иногда может приводить даже к потере веса.
Когда обращаться к врачу
Вам следует как можно скорее связаться с вашим врачом, если Вы заметили у вашего новорожденного ребенка:
- Частую рвоту после кормления
- Рвоту фонтаном
- Снижение активности (чрезмерную сонливость) или наоборот – необычную плаксивость и раздражительность
- Крайне редкие мочеиспускания (один раз в 6-8 часов, и малым объемом мочи), или редкие кишечные звуки
- Отсутствие прибавки в весе или даже убыль массы тела.
Причины и факторы риска стеноза привратника
Точные причины стеноза привратника неизвестны, однако известно, что определенный вклад в его развитие вносят генетические и экологические факторы.
Факторы риска
Факторы риска развития пилоростеноза включают в себя:
- Пол. Стеноз привратника чаще встречается у мальчиков, чем у девочек.
- Семейный анамнез. Исследования показали наличие семей с высоким риском пилоростеноза, а также высокий риск развития пилоростеноза у детей, рожденных от матери, у которой уже был ребенок с пилоростенозом.
- Раннее использование антибиотиков. Дети, в первые недели жизни получавшие определенные антибиотики, такие как эритромицин, имеют повышенный риск развития стеноза привратника. Кроме того, дети, рожденные от матерей, которым вводились некоторые антибиотики в конце беременности, также могут иметь повышенный риск развития стеноза привратника.
Осложнения пилоростеноза
Стеноз привратника может привести к:
- Задержке физического и нервно-психического развития младенца.
- Обезвоживанию из-за частых рвот, дисбалансу электролитов в организме младенца. Электролитами называют соли, такие как хлориды и калий, которые циркулируют в жидкостях организма, и регулируют множество жизненно важных функций. Когда ребенок теряет больше жидкости со рвотой, чем получает с едой, происходит дисбаланс электролитов.
- Раздражение желудка. Многократная рвота может раздражать слизистую оболочку желудка вашего ребенка. Это может привести даже к легкому кровотечению.
- Желтуха. Иногда у младенцев с пилоростенозом появляется и нарастает желтуха: кожа и склеры глаз приобретают желтоватый оттенок, за счет отложения в них определенного вещества – билирубина.
Подготовка к визиту врача
Если вы подозреваете у своего ребенка стеноз привратника, вам следует показать ребенка педиатру или детскому хирургу. Вот некоторая информация, которая поможет Вам подготовиться к встречей с врачом.
Запишите любые симптомы своего ребенка, в том числе те, которые, по Вашему мнению, не имеют отношения к предполагаемому пилоростенозу. Попробуйте отслеживать время возникновения рвоты у Вашего ребенка. Она всегда возникает после еды?
Составьте список вопросов, которые хотели бы задать своему врачу, например:
- Какова наиболее вероятная причина этих симптомов у моего ребенка?
- Какие анализы и тесты необходимо провести моему ребенку, чтобы уточнить диагноз? Требуется ли какая-либо специальная подготовка ребенка перед проведением этих анализов и тестов?
- Если хирургическое вмешательство необходимо – можно ли ожидать, что оно полностью исцелит ребенка?
- Является ли операция единственным методом лечения?
- Будут ли необходимы ограничения в диете ребенка после операции? Какие? Как долго?
- Можете ли Вы порекомендовать какие-либо брошюры или печатные материалы, которые я могу взять с собой и изучить дома? Какие сайты Вы рекомендуете мне почитать?
Что можно ожидать от Вашего врача?
Будьте готовы ответить на вопросы вашего врача; скорее всего он спросит:
- Когда у Вашего ребенка впервые начались эти симптомы?
- Эти симптомы повторяются регулярно? С какой частотой? Они возникают только после еды?
- Не замечали ли Вы у ребенка сильный голод сразу после рвоты?
- Бывает ли рвота фонтаном?
- Каков был вес ребенка после рождения, и во все следующие измерения?
Диагностика пилоростеноза
Часто врач сможет прощупать оливково-образное утолщение мышцы привратника мышцы при простом осмотре ребенка. Перистальтические волны на животе ребенка (т.н.”песочные часы” ) являются еще одним верным признаком пилоростеноза.
Ваш врач может также назначить анализы крови, чтобы посмотреть степень обезвоживания.
Как правило, окончательным методом подтверждения пилоростеноза является УЗИ брюшной полости. Иногда требуется рентгенография желудка с предварительным глотанием контрастного вещества (например, бариевой взвеси).
Лечение стеноза привратника
Стеноз привратника обычно лечится хирургической операцией, называемой пилоромиотомией. Хирург подрезает внешний слой утолщенной мышцы привратника вдоль тела желудка, позволяя внутренней подкладке выбухать в разрез. Это открывает канал для прохода пищи в тонкий кишечник (см. картинку №3).
Хирургическое лечение, как правило, не дает никаких осложнений и имеет быстрый заметный эффект.
Хирургическое вмешательство нередко проводят в день выявления диагноза. Если Ваш ребенок обезвожен или имеет электролитный дисбаланс, то он получит внутривенные вливания до начала операции.
Пилоромиотомия часто проводится с помощью мини-инвазивной хирургии. Хирург работает с помощью тонкого инструмента с видеокамерой (лапароскопа), который вводится через небольшой разрез возле пупка Вашего ребенка. Восстановление после лапароскопической операции происходит быстрее, чем восстановление после традиционной открытой операции, и шрам остается значительно меньших размеров.
Техника операции:
Хирург сделает разрез в стенке привратника. Подкладка из привратника начнет выпирать в этот разрез, открывая канал из желудка в тонкую кишку.
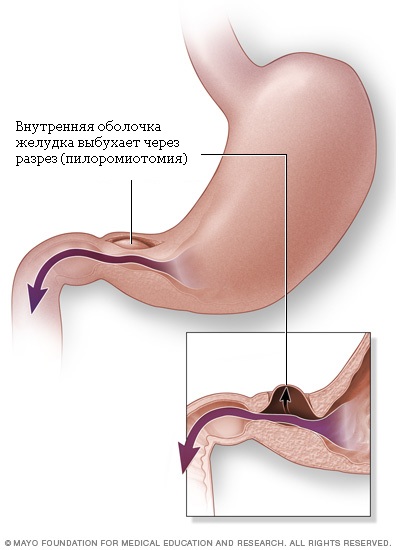
После операции Вашему ребенку может понадобиться внутривенное введение растворов в течение тех нескольких часов, пока он не сможет есть самостоятельно. У многих детей рвота сохраняется несколько часов после операции, это не должно Вас настораживать.
К основным возможным осложнениям этой операции относятся кровотечение и послеоперационная инфекция, однако частота осложнений является низкой. Пилоромиотомия не увеличивает будущий риск заболеваний желудка или кишечника.
Большинство детей могут быть выписаны после операции домой спустя 48 часов. Восстановление после операции занимает около одной недели. Ваш ребенок после операции может просить есть чаще, чем вы привыкли – это совершенно нормально.
Автор: Бутрий Сергей Александрович
Источник
Рвота – это рефлекторное извержение через рот содержимого желудка, а иногда и двенадцатиперстной кишки.
Рвотный рефлекс является довольно сложным – в нем участвуют различные группы мышц. Управляется он рвотным центром, расположенным в стволе головного мозга. По своей природе рвота – это механизм, с помощью которого организм защищается от отравления. В норме рвота – это реакция на попадание в желудочно-кишечный тракт токсичных веществ или просто того, что невозможно переварить – например, слишком жирной пищи. Поэтому после приступа рвоты человек часто чувствует облегчение: организм очистился.
Однако интоксикация, вызвавшая рвоту, может иметь внутренний источник, то есть быть следствием какой-либо патологии или заболевания. Также возможно, что раздражение нервной системы, приводящее к рвотным спазмам, вообще не связано с состоянием желудка. Это заставляет воспринимать рвоту как весьма серьезный, и даже грозный симптом. Приступ рвоты – это практически всегда достаточный повод, чтобы обратиться к врачу. При повторяющихся приступах к врачу надо обращаться обязательно!
Причины рвоты
В большинстве случаев рвота обусловлена раздражением рецепторов желудка или, говоря медицинским языком, имеет висцеральное происхождение. Причиной чаще всего являются острые или хронические заболевания самого желудка (острое пищевое отравление, гастрит, язва желудка, пищевая аллергия). Также рецепторы желудка могут реагировать и на заболевания других органов – желчного пузыря, матки, сердца (рвота входит в комплекс возможных симптомов инфаркта миокарда).
Рвота может также иметь центральное происхождение, то есть вызываться патологиями центральной нервной системы (головного мозга), такими как менингит, энцефалит, травмы и опухоли головного мозга. Довольно часто рвота наблюдается при мигрени. Проблемы внутреннего уха также могут приводить к рвоте (в этом случае рвота может наблюдаться на фоне головокружения). При чрезмерном раздражении рецепторов внутреннего уха (при укачивании) вырвать может даже здорового человека, особенно при нетренированности вестибулярного аппарата. Иногда рвота обусловлена эмоциональным расстройством (стрессом) или представляет собой реакцию на то, что вызывает предельное отвращение (условнорефлекторная рвота).
Раздражение рвотного центра может быть вызвана токсическими веществами, переносимыми током крови (гематогенно-токсическая рвота). Токсические вещества могут попасть в организм извне (например, хлор или угарный газ – при вдыхании), а могут вырабатываться в самом организме – в результате нарушенной функции печени или почек.
Рвота и другие симптомы
Обычно рвоте предшествует тошнота, ведь, по сути, рвота есть разрешение тошноты, ее логическое завершение. То, что тошнота перешла в рвоту, свидетельствует о тяжести патологического процесса. Рвотные спазмы могут наблюдаться на фоне повышенной температуры, сопровождаться поносом. В рвотных массах помимо остатков пищи, желудочного сока и слизи может присутствовать желчь, кровь, гной.
Многократная, периодически повторяющаяся и неукротимая рвота изнуряет и обезвоживает организм, приводит к нарушению минерального обмена и кислотно-щелочного равновесия.
Понос и рвота
Рвота и температура
Когда рвота пугает
Любой приступ рвоты – опыт весьма неприятный. Даже если с разрешением приступа человек испытывает облегчение, сама рвота воспринимается как событие экстраординарное, которого в норме быть не должно. Потрясение организма, бытовые и социальные неудобства, – всё это делает рвоту процессом иного порядка по сравнению с другими рефлекторными действиями, вроде кашля или чихания. Мы всегда остро реагируем на рвоту (не оставляем ее без внимания), и это правильно.
Однако в некоторых случаях рвота нас тревожит особенно сильно. Такова рвота желчью, рвота с кровью. Родителей беспокоят случаи рвоты у ребенка. Довольно часто наблюдается рвота при беременности, обращая на себя усиленное внимание.
Об этих случаях стоит сказать отдельно:
Рвота желчью
Рвота с кровью
Рвота при беременности
Рвота у ребёнка
Что делать при рвоте
Поскольку приступ рвоты может быть у каждого, полезно знать, как можно предотвратить рвоту, что делать во время и сразу после приступа и в каких случаях обязательно надо обращаться к врачу.
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине. Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Когда при рвоте необходимо обратиться к врачу?
Рвота – во многих случаях признак того, что организм испытывает серьезные проблемы и нуждается в очищении, а значит, скорее всего, и в лечении. Если болезнь сопровождается рвотой, это обычно свидетельствует о том, что болезнь протекает достаточно тяжело.
Если приступ рвоты был разовым и есть основания считать, что он вызван перееданием, укачиванием, алкогольным отравлением или стрессом, прямой необходимости обращаться к врачу нет. Во всех остальных случаях консультация врача необходима. Особенно, если приступы повторяются на протяжении двух дней и более, а также при наличии сахарного диабета или других хронических заболеваний.
Иногда при рвоте требуется неотложная помощь. Надо вызывать «скорую», если:
- рвота сопровождается постоянной или сильной болью в животе;
- наблюдаются неоднократные приступы рвоты после травмы головы;
- вместе с рвотой наблюдается обезвоживание, сухость во рту, учащение мочеиспускания;
- при ухудшении умственной и функциональной активности у пожилых людей;
- в рвотных массах присутствует кровь (например, примеси в виде «кофейной гущи»).
К какому врачу обращаться при рвоте?
С жалобами на тошноту и рвоту обращаются, как правило, к гастроэнтерологу или врачу общей практики (терапевту, семейному врачу или педиатру). В случае тошноты и рвоты при беременности надо обращаться к гинекологу.
Источник
Пилороспазм и пилоростеноз — два состояния, говорящих о различной патологии пилорического отдела желудка. И чтобы разобраться в деталях, нужно вспомнить анатомию. Совсем немного.
Малыш сосет молоко, оно попадает в пищевод. Из пищевода — в желудок. Из желудка — в кишечник. Пищеварительный тракт так устроен, чтобы пища могла двигаться в одном направлении. Для этого есть система зажимов — сфинктеров. Один находится между пищеводом и желудком, второй — между желудком и кишечником. Пилорический отдел желудка — это, упрощённо, и есть такой мышечный жом. Пища попадает в желудок, переваривается там, а потом спокойно переходит в кишечник по открытому сфинктеру. Потом сфинктер закрывается, переваривается следующая порция молочка.
Пилорический отдел очень чувствителен. Мышцы реагируют спазмом на стресс, никотин, неподходящую пищу, её избыток и дефицит витаминов.
Когда наступает спазм…
Если нарушается работа пилорического отдела, возникает спазм. Молоко из желудка не может пройти дальше, в кишечник. Стенки желудка растягиваются, сколько могут, а затем сжимаются в попытке протолкнуть пищевой комок в кишечник. И если это у них не получается — появляется обильное срыгивание или рвота содержимым желудка.
При пилороспазме, после того, как сфинктер расслабится, пища проходит нормально и организм малыша получает все необходимые вещества.
Стеноз — это не спазм
При пилоростенозе пилорический отдел желудка не может расслабиться. Он сужен. И сужение чаще всего врождённое. Пока ребёнок был маленьким, до 2-3 недель, молочка ему требовалось немного и явлений стеноза привратника не наблюдалось. По мере роста малыша, объём пищи в желудке увеличивается, уже не может пройти и выдаётся обратно под напором. А организм ребёнка недополучает питательных веществ и кроха начинает всё больше отставать в физическом развитии.
При пилоростенозе, а зачастую и при пилороспазме, у детей наблюдается «симптом песочных часов». В области желудка (там, где рёбра сходятся к грудине) можно разглядеть образование, напоминающее мячик или верхнюю часть песочных часов. Периодически выпуклость сокращается, идёт волнами — это перистальтика желудка старается продвинуть пищу в кишечник. Безуспешно.
Как установить диагноз?
Частые обильные срыгивания у ребёнка заставляют родителей обратиться к врачу. Врач попытается определить — что у малыша: обычные срыгивания, пилороспазм или пилоростеноз. Опираться он будет на характерные признаки.
При пилороспазме:
- рвота частая, с рождения, но не одинаковая по частоте и кратности от одного дня к другому;
- запоры бывают, но периодически имеется самостоятельный нормальный стул;
- мочится реже, чем обычно, но всё же регулярно мочит подгузники;
- кожа бледно-розовая;
- симптом песочных часов слабовыражен или отсутствует;
- малыш очень беспокоен и голоден;
- вес слегка снижен по отношению к норме, но точно выше, чем при выписке из роддома.
При пилоростенозе:
- рвота начинается примерно в двухнедельном возрасте, может быть не после каждого кормления, но примерно с одинаковой частотой каждый день;
- рвота всегда обильная, «фонтаном»;
- очень характерно отсутствие стула в течение недели и более;
- мочится редко — менее шести раз в сутки;
- кожа бледная, сухая, собирается в складки, могут быть морщинки на лбу;
- симптом песочных часов выражен значительно;
- ребёнок беспоклен, но плач тихий, поведение более спокойное;
- вес снижен, часто меньше, чем при рождении.
Подтвердить диагноз врачу помогают:
- фиброскопия;
- УЗИ;
- рентгенография.
Если у ребёнка пилороспазм
Малыша рекомендуют кормить часто, но совсем небольшими порциями, то есть недокармливать. Раз объём питания меньше, увеличивается его калорийность. Для этого используют смеси с загустителями:
- Нестожен;
- Фрисо вом;
- Семпер Лемолак;
- Нутрилон-антирефлюкс.
Ребёнку-грудничку смеси не даём, кормим не до полного насыщения, но очень часто прикладываем к груди.
Параллельно врач назначает спазмолитические препараты и физиопроцедуры. Обычно, состояние улучшается быстро и срыгивания уходят в прошлое. Если же эффекта нет, ребёнок более тщательно обследуется на возможное наличие пилоростеноза.
Если у ребёнка пилоростеноз
В этом случае малыша прооперируют. Операция несложная и достаточно быстрая. Малыш восстанавливается быстро, начинает активно кушать и набирать вес — то есть, нормально развиваться. Без операции прогноз неблагоприятный.
Ребёнок просто срыгивает
Некоторые дети срыгивают и у них нет ни пилороспазма, ни пилоростеноза. В этом случае виновницей оказывается повышенная нервная возбудимость. Ей способствуют беспокойная обстановка дома, длительный плач, курение матери или окружающих кроху людей, отсутствие режима дня, неподходящее питание (молоко животных или смесь не по возрасту). В этом случае нужно в первую очередь наладить режим дня и питания, чаще брать малыша на руки, делать лёгкий массаж, плавать, заниматься на фитболе, много гулять. Конечно, нужно исключить курение в присутствии малыша.
А ваш ребёнок срыгивал? Что вы при этом делали?
Герпетическая инфекция у детей
Источник
