Рвота при пилоростенозе характеризуется
содержание ..
15
16
17
18 ..
V2:ДЕТСКАЯ ХИРУРГИЯ,
ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
Катетеризация мочевого пузыря противопоказана
+:при травме уретры
-:при цистите
-:при камне уретры
-:при опухоли мочевого пузыря
При анурии противопоказаны
-:биохимическое исследование крови
-:обзорная рентгенография органов мочевой системы
-:цистография
+:экскреторная урография
Рвота при пилоростенозе характеризуется
-:скудным срыгиванием
-:рвотой, по объему меньшей, чем ребенок высосал за 1 раз
-:обильным срыгиванием
+:рвотой “фонтаном”
Дифференцировать пилоростеноз прежде всего необходимо
-:с врожденной патологией урахуса
+:с нарушением нормального вращения кишечника
-:с внутренней ущемленной грыжей
-:с инвагинацией
Возбудителем флегмоны новорожденных является
-:сапрофитная флора новорожденного
-:простейшие
-:вирус
+:стафилококк
При флегмоне новорожденных первичный воспалительный
процесс локализуется
+:в подкожной клетчатке
-:в слизистой оболочке
-:в лимфатических сосудах кожи
-:в коже
Воронкообразная деформация грудной клетки часто
сочетается
-:с гематурией
-:с синдромом Альпорта
-:с тубулопатией
+:с нарушением сердечного ритма
При флегмоне новорожденных чаще отмечается
-:нормальная температура, изредка субфебрилитет
-:периодическое повышение температуры на протяжении всего
заболевания
-:субфебрильная температуры до прекращения некроза
+:высокая температура (39-400C) в первые дни
заболевания и резкое ее снижение после прекращения некроза клетчатки
Болезнь Шлаттера проявляется
+:в остеохондропатии бугристости большеберцовой кости
-:в деструкции головок II и III плюсневых костей
-:в зоне рассасывания диафиза плюсневой кости
-:в патологическом костеобразовании в области внутреннего
мыщелка бедра
При паховой грыже оперативное вмешательство
рекомендуется
+:по установлению диагноза
-:в возрасте 6 мес
-:в возрасте 2 лет
-:в возрасте 1 года
Больного с аппендикулярным инфильтратом следует
наблюдать
-:у педиатра
+:у хирурга
У ребенка боли в животе в течение 6 дней, температура
390C, лейкоцитоз – 19 000. В правой подвздошной области пальпируется
болезненное опухолевое образование. Ваша тактика
-:антибиотикотерапия, холод на живот
-:срочно направить к хирургу в поликлинику
+:срочно госпитализировать в хирургическое отделение
-:назначить в поликлинике обзорный снимок брюшной полости
Новорожденному с переломом ключицы и травмой плечевого
сплетения необходимо
-:прибинтовать руку к туловищу
+:фиксировать руку в положении отведения плеча до угла 900
-:наложить повязку Дезо
-:фиксация необязательна
При разрыве уретры наблюдаются все перечисленные
признаки, кроме
-:дизурии
+:пиурии
-:острой задержки мочи
Что из перечисленного требует немедленного оперативного
лечения
+:острый живот
-:острая задержка мочи
-:болезнь Пертеса
-:болезнь Шлаттера
Здоровый 6-месячный ребенок внезапно начал кричать.
Температура нормальная. Живот напряжен. Стула нет. После ректального исследования
на пальце кровь. Ваш диагноз
-:острый аппендицит
-:острый панкреатит
-:острый гастроэнтерит
+:инвагинация
Мальчик 6 лет. Накануне заболел живот, локализует боль
вокруг пупка, температура 37.50С. Зев слегка гиперемирован. Стул 1
раз, кашицеобразный. Вчера 1 раз рвота. Необходимо сделать все перечисленное,
кроме
-:подсчета числа сердечных сокращений
-:исследования пальцем per rectum
-:анализа крови клинического, срочно
+:посещения ребенка на следующий день, не проводя
названных исследований
Что характерно для острого аппендицита
-:температура 390С в первый день болезни
-:кратковременная потеря сознания
+:напряжение мышц в правой подвздошной области во время
сна
-:головная боль
Мальчик 6 лет. Второй день боли в животе без четкой
локализации, температура 37.80С, 1 раз рвота, 1 раз кашицеобразный
стул. Симптомы напряжения брюшины не отчетливы. Пульс 120 в минуту. В этой
ситуации необходимо
-:продолжить наблюдение и назначить антибиотики на дому
+:срочно госпитализировать с подозрением на аппендицит
-:госпитализировать в инфекционное отделение с диагнозом
“аденовирусная инфекция”
-:назначить на завтра анализ крови и консультацию хирурга
Что не характерно для острого аппендицита
-:”расхождение” частоты пульса и температуры
(температура 37.60С, пульс – 130 в минуту)
+:головная боль
-:температура в первые часы болезни невысокая, повышается
по мере прогрессирования болезни
-:напряжение мышц и боль в правой подвздошной области
отчетливо выявляется во время сна
У ребенка 3 лет 6 часов назад возникли острые,
приступообразные боли в животе. Стул был 1 раз кашицеобразный с кровью, 1 раз
рвота, температура 36.80С. Что необходимо исключить в первую очередь
-:кишечную инфекцию
+:инвагинацию
-:острый аппендицит
-:аденовирусную инфекцию
В каком возрасте чаще встречается инвагинация
+:до 2 лет
-:у новорожденных
-:в школьном возрасте
-:у подростков
Симптом пальпируемой опухоли в животе у новорожденного
ребенка редко обусловлен
-:опухолью Вильмса
-:гидронефрозом
-:поликистозом почек
+:тромбозом почечной вены
Что не характерно для остеомиелита
-:выраженная интоксикация
+:нормальная температура
-:сильные ночные боли в пораженной конечности
-:значительный отек над местом поражения
Какое исследование необходимо сделать прежде всего
мальчику 6 лет, госпитализированному с сильными приступообразными болями в
животе Моча стала красного цвета
-:анализ крови клинический
+:обзорный рентгеновский снимок брюшной полости
-:коагулограмму
-:цистографию
Сколиоз чаще всего бывает
+:врожденным или наследственным
-:следствием травмы
-:следствием учебы за низкой партой
-:следствием рахита
С какого возраста необходимо обязательно лечить
косолапость
-:с 6 месяцев
-:с 1 года
+:с первых дней жизни
-:с 3 лет
В каком возрасте должен быть поставлен диагноз
врожденного вывиха бедра
+:на первом месяце жизни
-:к 3 месяцам
-:к 1 году
-:к 3 годам
Когда выявляются рентгенологические изменения при
остеомиелите
-:с первого дня болезни
+:после 12-14 дня болезни
-:к концу недели заболевания
-:со 2-3 дня
Какой симптом требует немедленной госпитализации
ребенка в хирургический стационар
-:повторная рвота
-:жидкий стул повторно
+:напряжение мышц живота
-:температура 380С
Ребенок 6 лет поступил с диагнозом “кишечная
инфекция”: второй день болит живот, температура – 380С. Два раза
рвота, стул 3 раза, жидкий. Какое исследование для дежурного педиатра имеет
наибольшее диагностическое значение
-:клинический анализ крови
-:биохимический анализ крови
+:пальпация живота во время сна ребенка для выявления
болезненности и напряжения мышц
-:обзорный рентгеновский снимок живота
содержание ..
15
16
17
18 ..
Источник
Пилоростеноз – рубцовый стеноз привратника преимущественно язвенного генеза, из-за которого нарушается продвижение химуса в кишечник, страдает нутритивный статус, водно-электролитный баланс и гомеостаз организма. Симптоматика характеризуется рвотой и выраженным обезвоживанием, исхуданием, болями и чувством переполнения в желудке, диспепсическими явлениями. Для постановки диагноза используются клинический и биохимический анализы крови, гастрография, ЭГДС, УЗИ, ЭКГ. Лечение включает консервативные (декомпрессия желудка, интестинальное и парентеральное питание, противоязвенная терапия) и хирургические мероприятия.
Общие сведения
Пилоростеноз – органическое сужение выходного отдела желудка, формирующееся при осложненном течении язвенной болезни желудка, реже – при новообразованиях желудка. Данное патологическое состояние развивается не более чем у 15% пациентов с язвенным поражением желудка и ДПК. Среди всех осложнений ЯБЖ пилоростеноз занимает около одной трети случаев. Не менее 20% пациентов с этой патологией – мужчины. Развивается заболевание в трудоспособном и пожилом возрасте. В последние годы уровень заболеваемости стенозом пилорического отдела желудка снижается, что связано с разработкой более эффективных методов противоязвенного лечения (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов). Особенно актуальна данная клиническая проблема для специалистов в области гастроэнтерологии и хирургии. Врожденный пилоростеноз является предметом изучения педиатрии и рассмотрен в соответствующем разделе сайта.
Причины пилоростеноза
Наиболее частой причиной пилоростеноза является рецидивирующая язва желудка. Повторяющийся воспалительный процесс с изъязвлением, особенно не подвергающийся лечению, сначала приводит к отеку и спазму стенок желудка, а затем к формированию рубцовых стриктур и замедлению пассажа пищи из желудка в начальные отделы тонкой кишки. В результате этого желудок переполняется пищеварительными соками и пищевыми массами, что компенсируется усилением мышечных сокращений его стенок и гиперплазией миоцитов. Постепенно развивается гипертрофия и стеноз пилорического отдела – органическая патология, характеризующаяся сужением пилоруса и замедлением опорожнения желудка. Чаще всего к такому исходу приводит каллезная либо пенетрирующая язва желудка, реже – рубцующаяся язва.
Однако компенсаторные механизмы при пилоростенозе быстро истощаются, в связи с чем вскоре желудок значительно перерастягивается и увеличивается в размерах, его перистальтика ослабевает, застойные явления усугубляются. Возникает рвота съеденной накануне пищей, ведущая к потере большого количества жидкости и электролитов, питательных веществ. При декомпенсации пилоростеноза у пациента отмечается тяжелейший метаболический алкалоз (обусловленный потерей ионов хлора), водно-электролитный дисбаланс, нарушение обмена протеинов. Потери калия ведут к слабости всех мышц, однако основное значение имеет паралич диафрагмы и миокарда, что оканчивается остановкой дыхания и сердечной деятельности. Гипокальциемия знаменуется развитием судорог.
К более редким причинам формирования пилоростеноза относят кровоточащую и прободную язву желудка либо двенадцатиперстной кишки (для них характерен послеоперационный пилоростеноз), рак желудка и другие опухоли этой локализации.
Симптомы пилоростеноза
К характерным клиническим признакам пилоростеноза относят рвоту съеденной накануне (иногда за несколько суток до этого) пищей, шум плеска на голодный желудок (что говорит о застойных явлениях), видимую через переднюю брюшную стенку перистальтику в эпигастрии. Выраженность клинических признаков зависит от стадии заболевания (компенсированная, субкомпенсированная либо декомпенсированная).
На фоне компенсированного пилоростеноза отмечается незначительное сужение выходного отдела желудка, что сопровождается умеренным усилением его сократительной способности. К привычным симптомам язвенной болезни присоединяются чувство переполнения и тяжести в желудке, отрыжка кислотой и изжога, рвота съеденной пищей с примесью кислоты, приносящая больному облегчение. В рвотных массах визуализируется пища, принятая незадолго до приступа. Потери веса не наблюдается либо она незначительная.
При переходе пилоростеноза в стадию субкомпенсации состояние пациентов ухудшается, они отмечают быстрое исхудание и усиление выраженности симптомов. Появляются жалобы на сильные боли и чувство значительной тяжести в эпигастрии, отрыжку тухлым, рвоту практически после каждого приема еды (иногда пищей, принятой много часов назад). Так как после рвоты наступает выраженное улучшение общего состояния, некоторые пациенты вызывают ее искусственно. Сразу после приема пищи перистальтика желудка усиливается, что приводит к появлению желудочных колик, урчания в животе, поноса. Также больные жалуются на постоянную слабость, усталость, сонливость, которые связаны с нарушением нутритивного статуса.
В стадии декомпенсации на первое место выходят симптомы пилоростеноза, маскируя признаки язвенной болезни, которые превалировали до этого. Пациенты кахектичны, очень ослаблены. Боли в желудке становятся не такими интенсивными, однако практически постоянно беспокоит отрыжка тухлым, многократная обильная рвота пищей, съеденной несколько дней назад. Потеря жидкости с рвотными массами приводит к выраженному обезвоживанию, которое проявляется жаждой и снижением темпа диуреза, сухостью кожи и слизистых. Для этой стадии характерна неустойчивость стула – поносы сменяются запорами. Переполненный желудок виден через переднюю стенку живота, регистрируются его судорожные неэффективные сокращения, над эпигастральной областью постоянно выслушивается шум плеска. На этой стадии пилоростеноза обычно наступают необратимые дистрофические изменения в стенке желудка, поэтому восстановить его моторно-эвакуаторную функцию чаще всего уже невозможно.
Диагностика пилоростеноза
Всем пациентам, входящим в группу риска по формированию пилоростеноза (наличие язвы пилоро-дуоденальной локализации, ушивание перфорации желудка в анамнезе, частые рецидивы язвенных дефектов, мужской пол), следует незамедлительно обратиться к гастроэнтерологу при появлении первых признаков нарушения моторной и эвакуаторной функции желудка.
Одним из наиболее простых и доступных методов диагностики моторно-эвакуаторной дисфункции желудка является УЗИ. Ультразвуковое исследование органов брюшной полости позволит визуализировать переполненный желудок, иногда – гипертрофированный мышечный слой в пилорическом отделе. Однако для установления степени тяжести и стадии заболевания нужны более точные методики, такие как гастрография и ЭГДС.
В стадии компенсации пилоростеноза при рентгенографии желудка определяется незначительное увеличение размеров полости желудка, активация его перистальтики. Возможна визуализация рубцово-язвенного стеноза пилоруса. Выведение контраста в кишечник задерживается не более чем на 12 часов. При проведении ЭГДС стеноз привратниковой зоны четко виден, в этой области возможно сужение просвета желудка до 0,5 см. Перистальтика желудка усилена, слизистая оболочка гипертрофирована.
О субкомпенсированной стадии пилоростеноза говорят следующие рентгенологические признаки: значительное увеличение полости желудка, наличие в нем содержимого даже натощак, снижение сократительной способности. На снимках видны три слоя – контрастное вещество, воздух и слизь. Опорожнение желудка занимает от 12 часов до суток. При проведении фиброгастроскопии также отмечается расширение полости желудка в сочетании с сужением пилорического отдела до 0,3 см.
Декомпенсация пилоростеноза на гастрографии проявляется значительным перерастяжением желудка, очень вялой его перистальтикой, выраженным стенозом выходных отделов. Полной эвакуации контрастного вещества не происходит даже через сутки. Эндоскопическая картина дополняется признаками атрофии слизистой оболочки.
Электрогастрография выявляет снижение сократительной способности желудка различной степени выраженности (от редких пиков активности в стадии компенсации до практически полного отсутствия моторной функции при декомпенсации пилоростеноза).
Всем пациентам с пилоростенозом требуется проведение анализа крови на уровень гемоглобина и гематокрита, электролитов и ионов, азотистых шлаков. Обязательно оценивается кислотно-основное состояние крови. Если у больного выявлена гипокалиемия – необходимо проведение ЭКГ для своевременного обнаружения нарушений сердечного ритма.
Лечение пилоростеноза
Лечение пилоростеноза осуществляется в условиях стационара и требует обязательного проведения оперативного вмешательства (желательно на ранних этапах заболевания, когда возможно полное восстановление моторной функции желудка). Консервативные мероприятия используются исключительно в целях предоперационной подготовки.
Сразу после поступления пациента в отделение осуществляется постановка гастрального зонда и эвакуация застойного содержимого желудка (так называемая декомпрессия желудка). Рекомендуется проведение зонда за уровень стеноза с последующим дробным введением пищи в тонкую кишку. Если это сделать невозможно (обычно на стадии декомпенсации критический пилоростеноз на дает возможности провести зонд в кишечник), рекомендуется перевод на полное внутривенное питание.
Медикаментозное лечение включает в себя противоязвенную терапию (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов и др.), коррекцию водного баланса и уровня электролитов, кислотно-основного состояния крови, нутритивного статуса пациента (парентеральное питание). Для нормализации перистальтики желудка используют прокинетики (их назначение оправдано на стадии компенсации пилоростеноза и в послеоперационном лечении).
Хирургическое лечение пилоростеноза направлено на устранение стенотической деформации желудка и восстановление его нормального функционирования. С этой целью проводят стволовую ваготомию с наложением гастроэнтероанастомоза; эндоскопическую ваготомию и пилоропластику; стволовую ваготомию с гастрэктомией антрального отдела желудка; гемигастрэктомию; гастроэнтеростомию. Выбор вида оперативного вмешательства зависит от стадии пилоростеноза и общего состояния пациента.
Прогноз при раннем начале лечения пилоростеноза обычно благоприятный. Возможность летального исхода ассоциируется с декомпенсированной стадией заболевания, общим истощением, пожилым возрастом. Единственным методом профилактики пилоростеноза у взрослых является раннее выявление и лечение язвенной болезни желудка и двенадцатиперстной кишки.
Источник
Пилоростеноз у детей

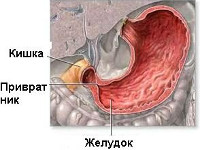
Пилоростеноз у детей является одним из самых частых пороков развития желудка. По-другому его называют гипертрофический пилоростеноз. Правильнее сказать, что пилоростеноз — это не просто порок развития самого привратника, а порок его иннервации.
В самом начале болезни неправильная (дефектная) иннервация вызывает спастическое состояние привратника. После этого происходит перерождение его гладкомышечных волокон. При врожденном пилоростенозе привратник желудка резко утолщается, его волокна теряют свои обычные черты и становятся стекловидными. Утолщенный и удлиненный привратник становится плотным, резко сужается его просвет.
Причины пилоростеноза у детей
Причины пилоростеноза волнуют и врачей, и родителей. Но, к сожалению, они до конца не изучены. Хотя выделяются некоторые факторы, которые неблагоприятно влияют на течение беременности. Их косвенно можно обозначить причинами пилоростеноза.
- Тяжелый токсикоз на раннем сроке при вынашивании малыша.
- Угрозы прерывания беременности и другие проблемы вынашивания.
- Перенесение матерью различных вирусных заболеваний на ранних сроках беременности.
- Расстройства у женщин в эндокринной сфере.
- Прием некоторых лекарств будущей мамой при гестации.
- Возможно, играет роль наследственность.
В привратнике здорового желудка находятся нейроны, которые синтезируют нейромедиаторы. Это такие вещества, которые расслабляют мышцы привратника. При недостатке этих нейронов мышцы привратника не расслабляются, а находятся в состоянии спазма. Постепенно они утолщаются, приводя к уменьшению просвета привратника.
Бывает ли пилоростеноз у новорожденных?

Врожденный пилоростеноз проявляется не сразу. Некоторое время ребенок кажется абсолютно здоровым. Хотя у него с рождения может быть склонность к срыгиваниям. У новорожденных детей срыгивания — частое явление, поэтому малыш вполне может быть выписан домой из родильного дома. Но уже к третьей неделе жизни новорожденного пилоростеноз дает о себе знать яркими симптомами. Начавшиеся признаки болезни прогрессируют, вызывая тревогу у родителей.
Как проявляется пилоростеноз у грудных детей?
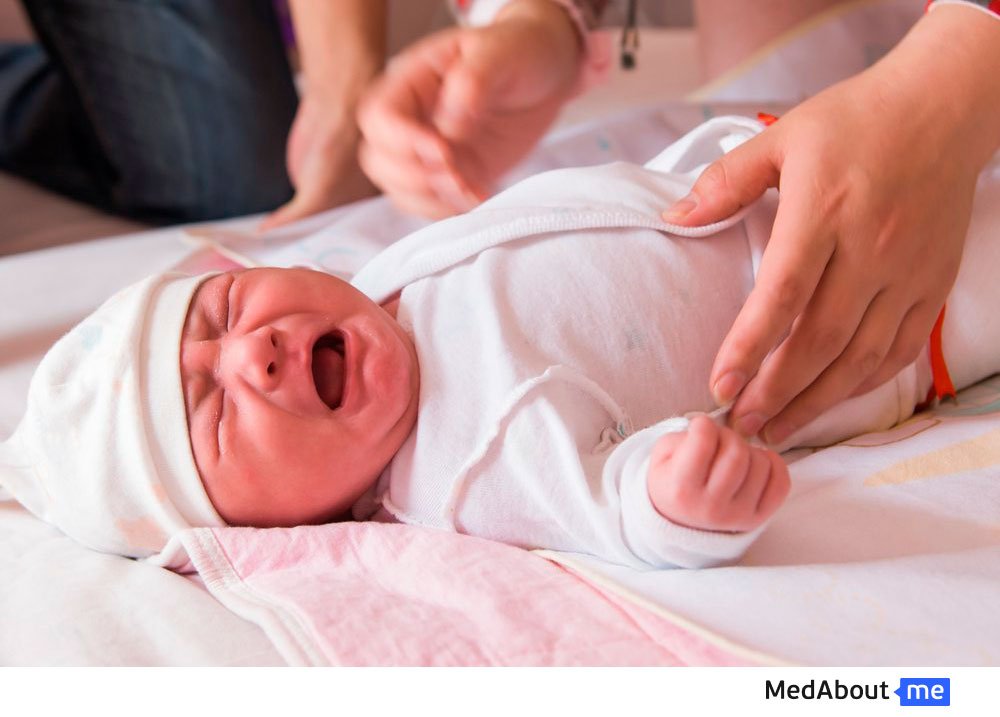
Пилоростеноз у грудных детей проявляется еще в периоде новорожденности, а именно в возрасте 2-4 недель. Его основным симптомом является рвота, которую еще описывают как рвота «фонтаном». Другие признаки пилоростеноза являются ее следствием и носят второстепенное значение.
Рвота — самый главный симптом пилоростеноза у детей
Рвота — это основной и самый яркий признак пилоростеноза у новорожденного ребенка. Рвота имеет свои особенности, которые ее отличают от таковой при других заболеваниях.
- По отношению к времени кормления рвота случается через 1-1,5 часа после него.
- Содержимым рвотных масс является створоженное молоко. Стоит отметить, что в них нет примеси желчи. Запах рвотных масс — кислый, с кислой реакцией.
- Объем рвотных масс всегда больше съеденного ребенком объема питания. Это обусловлено тем, что в желудке остается пища от предыдущих кормлений.
Другие признаки пилоростеноза у детей

Учитывая то, что ребенок остается голодным, остальные симптомы заболевания являются последствием рвоты при пилоростенозе у детей. На какие симптомы пилоростеноза стоит обратить внимание?
- Стул становится скудным, а мочеиспускание редким. Стул имеет темно-коричневый цвет, что не характерно для грудных детей. Такой цвет испражнений обусловлен большим содержанием в них желчных пигментов. Моча отличается высокой концентрацией, может иметь красноватый оттенок.
- Снижается мышечный тонус, так как организм ребенка недополучает электролитов.
- Ребенок при пилоростенозе мало двигается, он вялый, лежит «пластом». Хотя стоит отметить его жадное сосание и хороший аппетит.
- Малыш не набирает вес, худеет. Его вес может стать меньше, чем при рождении.
- Появляются признаки обезвоживания (запавший родничок, симптом «запавших глаз», сухость кожи, снижение тургора тканей).
- При осмотре ребенка можно ответить запавший живот. При осмотре живота после кормления видны контуры переполненного желудка, симптом «песочных часов».
- При ощупывании расслабленного живота можно почувствовать руками привратник, который плотный, подвижный, располагается справа от позвоночника. Форма привратника желудка при пилоростенозе напоминает ногтевую фалангу пальца.
- Лабораторным симптомом пилоростеноза является нарушение кислотно-основного состояния в крови и электролитные расстройства.
Кто ставит диагноз «пилоростеноз» ребенку?
Заподозрить у ребенка такое заболевание, как пилоростеноз, может участковый педиатр или фельдшер скорой помощи. Обратив внимание на обильную рвоту, нарастающие признаки гипотрофии (похудения) при отсутствии симптомов инфекционного заболевания, эти специалисты направят ребенка к детскому хирургу. Последствия нелеченого пилоростеноза у грудных детей неблагоприятные, поэтому нельзя оттягивать с визитом к врачу.
Детский хирург подтверждает диагноз «пилоростеноз» при его наличии или же снимает диагноз при отсутствии данных в его пользу.
Как проводится диагностика пилоростеноза у детей?
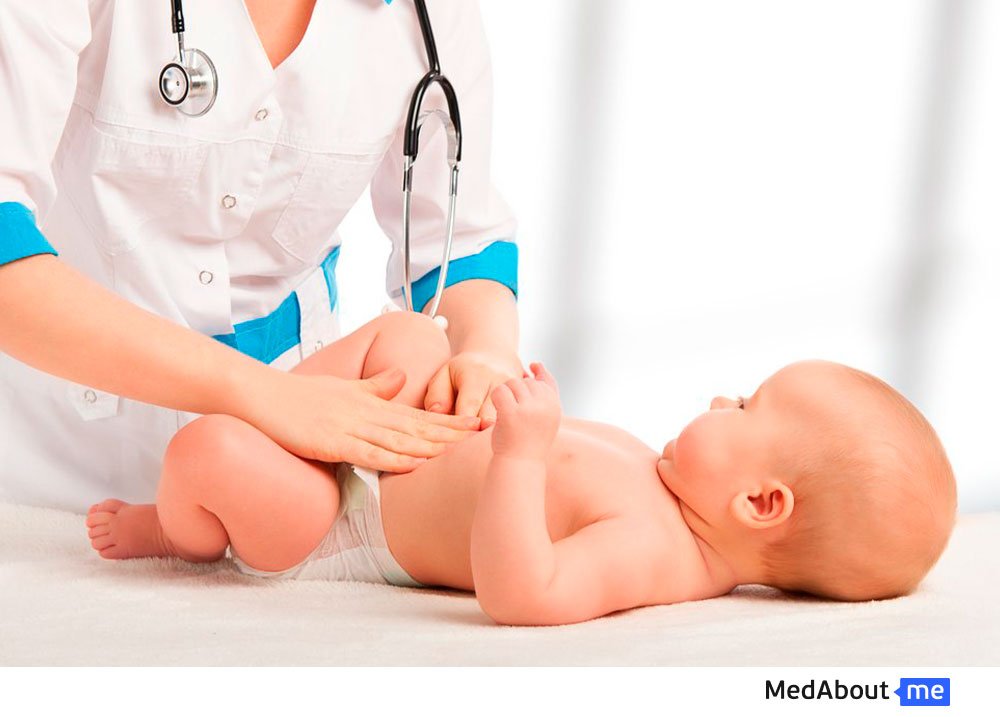
В том случае, когда у ребенка подозревается пилоростеноз, диагностика должна быть проведена как можно быстрее. С помощью каких методов проводится диагностика пилоростеноза у детей?
Рентгенологическое исследование с контрастным веществом. В настоящее время используется все реже и реже.
Поставить диагноз «пилоростеноз» поможет рентгенологическое исследование желудка с контрастным веществом (барием). Важно соблюдать права исследования.
Обычно его проводят утром, спустя 3-4 часа после последнего приема пищи. У здорового ребенка желудок к этому времени должен опустеть. В вертикальном положении делается обзорный снимок органов брюшной полости. Уже на этом снимке можно заподозрить пилоростеноз — желудок увеличен в размере, в нем виден широкий уровень жидкости. Кишечник слабо заполнен газами.
Затем с помощью желудочного зонда из желудка у ребенка извлекают неусвоившееся содержимое, а на его место вводят контрастное вещество (содержит барий). Зонд извлекают, а малыша после этого удерживают на руках в положении «на правом боку». Это нужно для того, чтобы барий стремился проникнуть через привратник за счет своего веса.
Через 20 минут делается повторный вертикальный снимок в определенной проекции (правая косая). На этом снимке оценивается то, как контраст проходит через привратник. Признаками пилоростеноза являются два симптома, у ребенка может быть любой из них. Первый — симптом «нити». Контраст в привратнике определяется в виде тоненькой ниточки. Второй — симптом «фигурной скобочки» или симптом «клювика». Он определяется тогда, когда контрастное вещество лишь начало проникать в привратник, но не заполнило его полностью.
Спустя 3 часа делается третий снимок в вертикальном положении. У здорового малыша в желудке к этому времени уже почти не останется содержимого. Если же у ребенка пилоростеноз, содержимое желудка на снимке будет видно в большом количестве. Лишь небольшая часть контраста попадет в кишечник и будет определяться в нем пятнами.
Все три снимка составят для врача картину о том, есть у ребенка пилоростеноз или заболевание обусловлено другими причинами.
Фиброгастроскопия.
Исследование проводится с помощью фиброгастроскопа. Этот прибор вводится через рот, а затем через пищевод в желудок человека. С его помощью можно осмотреть стенки пищевода, желудка и двенадцатиперстной кишки.
Если у ребенка есть пилоростеноз, диагностика его не составит труда таким методом. Трубка прибора просто не сможет пройти в привратник. Врач, проводящий исследование, на мониторе увидит, как в просвет желудка вдается увеличенный привратник с узким просветом.
УЗИ признаки пилоростеноза у детей

Еще один метод диагностики пилоростеноза — ультразвуковое исследование желудка (УЗИ). Этот метод очень простой, надежный и не занимает много времени. При диагностике пилоростеноза на УЗИ врач оценивает следующие параметры: длина и ширина привратника, толщина его мышечного слоя и слизистой оболочки, размер пилорического канала.
В чем еще преимущество УЗИ при диагностике пилоростеноза перед другими методами исследования? Не требуется внутреннее вмешательство в организм ребенка, а также отсутствует лучевая нагрузка.
Если после проведенного УЗИ наличие пилоростеноза не вызывает никаких сомнений, то другие методы диагностики проводить нет необходимости.
Лечение пилоростеноза у детей
Наблюдением и лечением пилоростеноза у ребенка занимается врач-хирург. К нему ребенок попадает обычно по направлению педиатра. После того, как окончательно поставлен диагноз пилоростеноз, лечение начинается в кратчайшие сроки. Лечение пилоростеноза заключается в операции на привратнике.
Предоперационная подготовка заключается в том, что ребенку нужно скорригировать водно-электролитные расстройства. Это достигается путем назначения инфузионной терапии (капельниц).
Операция при пилоростенозе у детей
Если ребенку установлен диагноз «врожденный пилоростеноз», то операция на привратнике становится единственным выходом для спасения его жизни. Вид оперативного вмешательства при пилоростенозе называется — пилоротомия. Суть операции в том, чтобы рассечь толстый мышечный слой привратника продольным разрезом, но не задеть при этом слизистую оболочку. Этим маневром достигается восстановление нормальной проходимости привратника. Операция при пилоростенозе делается под наркозом.
Доступ к привратнику на операции достигается двумя способами. Это может быть лапаротомия: разрез мягких тканей живота с проникновением в брюшную полость. Или же можно добраться до привратника лапароскопическим способом: специальными инструментами, введенными через небольшие отверстия на животе.
После операции по поводу пилоростеноза к концу первых суток малыша начинают понемногу поить, затем дробно кормить (если нет рвоты).
Последствия пилоростеноза у детей

В том случае, когда ребенку была сделана своевременная операция по поводу пилоростеноза, неблагоприятных последствий практически не отмечается. Как и при любой операции, всегда есть риск побочных влияний наркоза, кровотечения, проникновения в организм инфекции, расхождения краев раны.
У ребенка с диагнозом «пилоростеноз» осложнения после операции на привратнике реже бывают в тех случаях, когда хирургическое вмешательство было проведено лапароскопическим доступом. Поэтому такой способ лечения в настоящее время более популярен.
Однако сам по себе диагноз «пилоростеноз» не является «приговором» для ребенка. Это заболевание очень успешно лечится и не оставляет в подавляющем большинстве случаев неблагоприятных последствий.
Последствия пилоростеноза при отсутствии должного лечения печальны. Сам по себе пилоростеноз у грудных детей не проходит. Ребенок не может «перерасти» это заболевание.
Многократные рвоты опасны для малыша аспирацией пищи в дыхательные пути, развитием аспирационной пневмонии, иногда даже асфиксии (удушья). На фоне постоянного голода организм ребенка постепенно истощается, легко наслаиваются любые инфекции. Поэтому без лечения ребенок погибает.
Отличия пилоростеноза от пилороспазма у детей
Пилороспазм и пилоростеноз — болезни желудка, которые проявляются нарушением прохождения пищи через привратник. Встречаются они и у детей, и у взрослых. Многие путают пилоростеноз с пилороспазмом, хотя это совершенно разные заболевания, но немного похожие по клиническим симптомам.
Пилоростеноз относится к врожденным порокам развития, а пилороспазм — к функциональным расстройствам привратника. По-другому, пилороспазм можно назвать дискинезией желудка и двенадцатиперстной кишки. Это состояние отмечается с рождения. Ребенок, страдающий спазмами привратника беспокойный, часто плачет и кричит. Так называемые «колики» начинаются у них раньше, чем у остальных младенцев, и они очень выраженные.
В отличие от пилоростеноза, при пилороспазме рвота небольшими объемами, скорее она напоминает срыгивания. Но эта рвота очень частая, многократная. Число в сутки эпизодов рвот (срыгиваний) намного больше, чем кормлений. Иногда отмечается примесь желчи в створоженном молоке.
Различить пилороспазм и пилоростеноз у ребенка может только врач. Он назначит необходимые дополнительные исследования для выяснения причины проблемы у ребенка. Лечением пилороспазма занимается педиатр совместно с неврологом. Ребенку подбирается соответствующий режим питания и диета, назначаются физиопроцедуры и некоторые лекарственные препараты из групп успокоительных средств, спазмолитиков и миорелаксантов.
Источник