Рвота при рефлюксе эзофагите у детей
Последнее обновление статьи: 09.04.2018 г.
Независимо от того, малыш у вас или подросток, он будет иногда страдать от диареи, расстройства желудка, чрезмерной отрыжки, боли в животе или изжоги. Иногда стресс, связанный с большим событием в жизни ребёнка (например, первый день в школе, экзамены или спортивное мероприятие), вызывает расстройство пищеварения.
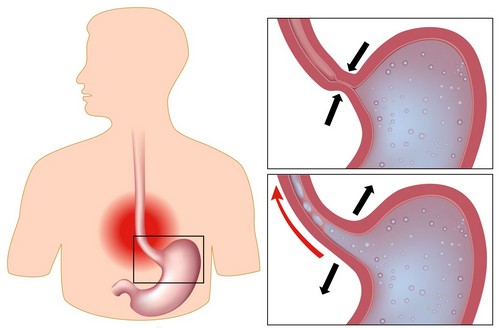
Однако когда эти расстройства пищеварения у детей становятся более частыми, это самое подходящее время, чтобы обратиться к специалисту. Ведь у ребёнка могут быть различные заболевания пищеварительного тракта, одним из которых является гастроэзофагеальная рефлюксная болезнь (ГЭРБ), когда пища из желудка возвращается в пищевод, вызывая неприятные симптомы.
В первый год срыгивание является нормальным явлением у младенцев. Для окончательного формирования нижнего пищеводного сфинктера обычно требуется около года. Если рефлюкс сохраняется после, это может привести к неспособности нормально набирать массу тела, раздражению пищевода и проблемам с дыханием.
Симптомы
Изжога, или кислотная диспепсия, является наиболее распространенным признаком ГЭРБ.
Изжога описывается как горящая боль в груди. Она начинается за грудиной и движется к горлу и шее. Это может продолжаться до 2 часов, часто хуже становится после еды. Лежание или наклоны после приёма пищи могут также привести к изжоге.
Дети младше 12 лет часто имеют различные симптомы ГЭРБ.
У них отмечается сухой кашель, симптомы астмы или проблемы с глотанием. У них не будет классической изжоги.
У каждого ребёнка могут быть разные симптомы.
Общие симптомы ГЭРБ у детей следующие:
- частые срыгивания или отрыжка;
- плохой аппетит;
- боль в области желудка;
- ребёнок чрезмерно капризничает во время кормления;
- частая рвота или рвотные позывы;
- икота;
- затруднённое дыхание;
- частый кашель, особенно ночью.
Другие, менее распространённые симптомы:
- ребёнок часто простужается;
- частые инфекции ушей;
- боль в горле по утрам;
- кислый привкус во рту;
- плохой запах изо рта;
- потеря зубов или распад зубной эмали.
Симптомы ГЭРБ могут походить на проявления других заболеваний.
Долгосрочная повышенная кислотность в пищеводе может привести к предраковому состоянию — синдрому Баррета, что в дальнейшем перерастёт в рак пищевода, если болезнь не контролируется, хотя это редко встречается у детей.
Причины болезни
Гастроэзофагеальная рефлюксная болезнь у детей вызывается несостоятельностью нижнего сфинктера пищевода. Пищеводный сфинктер является мышцей на дне пищеварительной трубки (пищевода). При нормальном состоянии он действует как клапан для предотвращения обратного оттока.
Сфинктер открывается, чтобы пища попала в желудок, затем закрывается. Когда он расслабляется слишком часто или слишком долго, желудочная кислота возвращается в пищевод. Это провоцирует рвоту или изжогу.
Нижний сфинктер пищевода становится слабым или расслабляется по определённым причинам:
- повышенное давление на живот от избыточной массы тела, ожирения;
- приём некоторых медикаментов, в том числе антигистаминых, антидепрессантов и болеутоляющих средств, лекарств для лечения астмы;
- пассивное курение.
Некоторые продукты влияют на мышечный тонус пищеводного сфинктера. Они способствуют его более длительному открытию, чем обычно.
К этим продуктам относится мята, шоколад, продукты с высоким содержанием жира.
Другие продукты провоцируют чрезмерную выработку, желудком, кислоты. Это цитрусовые, томаты и томатные соусы.
Другие причины развития ГЭРБ у ребёнка или подростка:
- хирургическое вмешательство на пищеводе;
- тяжёлая задержка развития или неврологическое состояние, такое как церебральный паралич.
Какие дети в группе риска?
ГЭРБ очень распространён в первый год жизни младенца. Он часто уходит сам по себе.
Ваш ребёнок более подвержен риску ГЭРБ, если у него:
- синдром Дауна;
- нервно-мышечные расстройства, такие как мышечная дистрофия.
Диагностика
Обычно врач может диагностировать рефлюкс после изучения симптомов и истории болезни ребёнка, которые описали родители. Особенно если эта проблема возникает регулярно и вызывает дискомфорт.
Несколько тестов помогут врачу диагностировать ГЭРБ. Диагноз ГЭРБ может подтвердиться одним или несколькими исследованиями:
- Рентгенография органов грудной клетки. При помощи рентгена можно обнаружить, что содержимое желудка переместилось в лёгкие. Это называется аспирация.
- Глотание бария. Этот метод позволяет осмотреть органы верхней части пищеварительной системы ребёнка — пищевод, желудок и первую часть тонкого кишечника (двенадцатиперстную кишку). Ребёнок глотает бариевую взвесь, и она покрывает органы так, что их можно увидеть на рентгеновском снимке. Затем проводится рентгенография, чтобы проверить, есть ли признаки эрозии, язвы или аномальные непроходимости.
- Контроль рН. Этот тест проверяет рН, или уровень кислоты в пищеводе. Тонкая пластиковая трубка помещается в ноздрю ребёнка, спускается вниз по горлу, и дальше в пищевод. В трубке имеется датчик, который измеряет уровень pH. Другой конец трубки за пределами тела малыша прикреплён к небольшому монитору. Происходит запись уровня pH в течение 24 — 48 часов. В это время ребёнок может заниматься своими обычными делами.
Вам нужно будет вести дневник любых симптомов, которые ребёнок чувствует, что может быть связано с рефлюксом. К ним относятся рвота или кашель. Вы также должны вести учёт времени, типа и количества пищи, которую ест ребёнок. Уровни рН проверяются, сопоставляются с деятельностью малыша за этот период времени.
- Лучшим диагностическим методом исследования при эзофагите является биопсия пищевода, которая часто выполняется во время верхней желудочно-кишечной эндоскопии. При эндоскопии гибкая пластиковая трубка с крошечной камерой на конце вставляется через рот и продвигается вниз по горлу в пищевод и желудок. Во время этого теста, который занимает около 15 минут, стенки пищевода и желудка тщательно проверяются на наличие признаков воспаления. Во время биопсии берут кусочки поверхностного тканевого слоя. Они проверяются под микроскопом. Результаты эндоскопии не заставят долго ждать: грыжа пищеводного отверстия диафрагмы, язвы и воспаление легко выявляются. Точные диагнозы иногда требуют результатов биопсии, которые будут готовы через сутки или двое после эндоскопии.
- Пищеводная манометрия. Этот тест проверяет силу пищеводных мышц. С помощью этого исследования можно увидеть, есть ли у ребёнка проблемы с рефлюксом или глотанием. Маленькую трубку вводят в ноздрю малыша, потом в горло и пищевод. Затем прибор измеряет давление, которое имеют мышцы пищевода в покое.
- Исследование эвакуаторной функции желудка. Этот тест проводится, чтобы убедиться, что желудок ребёнка правильно продвигает содержимое в тонкий кишечник. Задержка освобождения желудка может вызвать рефлюкс в пищевод.
Лечение
Лечение ГЭРБ у детей будет зависеть от симптомов, возраста и общего состояния здоровья. Это также будет зависеть от тяжести состояния.
Изменение диеты и образа жизни
Во многих случаях изменения диеты и образа жизни могут помочь облегчить симптомы ГЭРБ. Поговорите со специалистом об изменениях, которые вы можете внести.
Вот несколько советов, чтобы лучше управлять симптомами:
Для грудных детей:
- после кормления держите ребёнка вертикально 30 минут;
- при кормлении через бутылочку соска всегда должна быть заполнена молоком. Ребёнок не будет глотать слишком много воздуха во время еды;
- добавление рисовой каши в прикорм может быть полезным для некоторых младенцев;
- позволяйте ребёнку отрыгнуть несколько раз во время кормления грудью или из бутылочки.
Для более старших детей:
- следите за меню ребёнка. Ограничьте жареную и жирную пищу, мяту, шоколад, напитки с кофеином, газированные напитки и чай, цитрусовые фрукты и соки, а также продукты из томатов;
- предложите ребёнку съедать меньше за один приём пищи. Добавьте небольшой перекус между кормлениями, если малыш испытывает голод. Не допускайте переедания у ребёнка. Пусть он скажет вам, когда голоден или сыт;
- подавайте ужин за 3 часа до отхода ко сну.
Другие методы:
- попросите врача пересмотреть назначения лекарств для ребёнка. Некоторые медикаменты могут вызывать раздражение слизистой желудка или пищевода;
- не позволяйте ребёнку лежать или ложиться спать сразу после еды;
- лекарства и другие виды лечения.
Медикаменты
Врач может выписать медикаменты для снятия симптомов. Некоторые лекарства продаются без рецепта.
Все препараты для лечения рефлюкса работают по-разному. Ребёнку или подростку может потребоваться комбинация препаратов для полного контроля симптомов.
Антациды
Врачи часто сначала рекомендуют антациды для облегчения рефлюкса и других симптомов ГЭРБ. Врач скажет, какие антациды можно давать ребёнку или подростку. Наиболее распространёнными являются Маалокс, Гевискон, Альмагель.
Н2-блокаторы
Блокаторы H2 рецепторов желудка уменьшают образование кислоты. Они обеспечивают кратковременное облегчение для многих людей с симптомами ГЭРБ. Они также помогут лечить заболевания пищевода, хотя и не так хорошо, как другие лекарства.
Типы блокаторов H2 включают:
- Циметидин;
- Фамотидин;
- Низатидин;
- Ранитидин.
Если у ребёнка или подростка развивается изжога после еды, врач может назначить антацид и блокатор H2. Антациды нейтрализуют кислоту желудка, а блокаторы H2 защищают желудок от избыточного образования кислоты. К тому времени, когда антацидные средства заканчивают действие, блокаторы Н2 контролируют кислоту в желудке.
Ингибиторы протонной помпы (ИПП)
ИПП понижают количество кислоты, которую производит желудок. ИПП лучше лечит симптомы рефлюкса, чем Н2-блокаторы. Они могут вылечить большинство людей с ГЭРБ. Врачи часто назначают ИПП для долгосрочного лечения этой болезни.
Исследования показывают, что люди, которые принимают ИПП длительное время или в больших дозах, чаще имеют переломы бедра, запястья и позвоночника.
Ребёнок или подросток должны принимать эти лекарства натощак, чтобы желудочная кислота работала правильно.
Некоторые виды ИПП доступны по рецепту врача, в том числе:
- Эзомепразол;
- Лансопразол;
- Омепразол;
- Пантопразол;
- Рабепразол.
Все препараты могут иметь побочные эффекты. Не давайте ребёнку медикаменты без предварительной консультации с врачом.
Оперативное лечение
В тяжелых случаях рефлюкса может быть проведена хирургическая операция – фундопликация. Врач может рекомендовать этот вариант, когда ребёнок не набирает массу тела из-за рвоты, имеет проблемы с дыхательной системой или сильное раздражение в пищеводе.
Проводится вмешательство как лапароскопическая операция. Это безболезненный метод с быстрым послеоперационным восстановлением.
Делаются маленькие надрезы в животе ребёнка, маленькую трубку с камерой на конце помещают в один из разрезов, чтобы заглянуть внутрь.
Хирургические инструменты проводят через другие разрезы. Хирург смотрит на видеоэкран, чтобы увидеть желудок и другие органы. Верхняя часть желудка оборачивается вокруг пищевода, что создает узкую полосу. Это укрепляет нижний сфинктер пищевода и значительно уменьшает рефлюкс.
Хирург выполняет операцию в больнице. Ребёнок получает общую анестезию и может покинуть больницу спустя 1 — 3 дня. Большинство детей возвращается к своим обычным повседневным занятиям через 2 — 3 недели.
Эндоскопические методы, такие как эндоскопическое шитьё и высокочастотные волны, помогают контролировать ГЭРБ у небольшого числа людей. Для эндоскопического шитья используются небольшие швы с целью сжать сфинктерную мышцу.
Высокочастотные волны создают тепловые повреждения, которые помогают подтянуть мышцу сфинктера. Хирург выполняет обе операции с использованием эндоскопа в больнице или амбулаторно.
Результаты таких эндоскопических методов могут быть не такими хорошими, как результаты при фундопликации. Врачи не рекомендуют использовать эти методы.
Факты, которые родители должны знать о детском рефлюксе:
- Основными признаками ГЭРБ у детей являются рвота или рефлюкс. Дети могут жаловаться на боль в животике, чувство давления в грудной клетке, ощущение чего-то инородного в горле, жжение в груди, или же они могут показаться чрезмерно раздражительными или возбуждёнными.
- Важно отличать физиологические (нормальные) пищеварительные явления от заболевания. Лёгкое срыгивание является нормальным для большинства здоровых, растущих младенцев в первый год. В 95 % случаев младенцы перерастут это к тому времени, когда им исполнится 12 — 15 месяцев. Это состояние на самом деле — физиологический рефлюкс, нормальное явление, а не ГЭРБ. Родители могут расслабиться, зная, что срыгивание или рефлюкс редко сохраняются на втором году жизни ребёнка или, возможно, немного дольше для недоношенных детей.
- Небольшой процент младенцев, у которых очень частое или сильное срыгивание, плач, кашель, стресс или потеря массы тела, могут на самом деле иметь ГЭРБ или другое заболевание. ГЭРБ чаще встречается у детей 2 — 3 лет и старше. Если у ребёнка есть эти постоянные симптомы, обратитесь к врачу.
- Между 5 — 10 % детей в возрасте 3 — 17 лет наблюдаются боли в верхней части живота, отрыжка, изжога и рвота — все симптомы, которые могут свидетельствовать о диагнозе ГЭРБ. Только врач должен определить, действительно ли это рефлюксная болезнь или, возможно, другое заболевание.
- Разнообразие симптомов ГЭРБ увеличивается у детей с возрастом. Она может быть связана с одышкой, хроническим кашлем, плохим запахом изо рта, синуситом, охриплостью и пневмонией. По мере взросления детей симптомы рефлюксной болезни становятся похожими на симптомы у взрослых.
Источник
Эзофагит у детей — довольно распространенная патология среди болезней пищевода. Характеризуется воспалением слизистой. При тяжелой степени развития изменению подвергаются более глубокие слои пищевода. Эзофагит может развиваться как самостоятельное заболевание, так и возникнуть на фоне других болезней. Причиной проявления заболевания является выброс в пищевод содержимого желудка (рефлюкс). Если состояние повторяется, вероятно, возникновение серьезных последствий: образование язв, рубцов пищевода, его сужение или укорачивание. Со временем болезнь может привести к онкологическим патологиям.
Рефлюкс, наблюдаемый у грудничка, в большинстве случаев, не считается патологией, поскольку он обусловлен неокрепшей мышечной системой пищевода и сфинктера, шарообразностью и маленьким размером желудка, его быстрым наполнением и медленным опорожнением. Поэтому на первые 3 месяца жизни у грудничка срыгивание после еды, икота считаются обычным явлением. Состояние не требует лечения, нужно кормить ребенка под углом 60 градусов, после кормления необходимо держать его в вертикальном положении, чтобы воздух, попавший в желудок, вышел. Класть малыша нужно на бочок, чтобы при срыгивании пищевая масса не попала в дыхательные пути. При склонности к частому рефлюксу ребенка следует уложить спать так, чтобы верхняя часть туловища находилась немного выше. Можно класть его на подушку.
Профилактические меры позволяют предотвратить развитие эзофагита.
Диагностирование рефлюкс эзофагита в детском возрасте довольно трудно, поскольку ребенок не может объяснить, что ему причиняет беспокойство. Лечение эзофагита у детей затруднено и тем, что многие медикаменты не разрешается использовать в детском возрасте.
Что это такое
Эзофагит является воспалительным процессом, вызванным в результате выброса содержимого желудка в пищевод. При нормальном состоянии содержимое желудка не может попасть в пищевод, поскольку мышечный сфинктер в нижней части этого органа сомкнут и препятствует этому. Он вовремя открывается для ввода пищи в желудок и своевременно закрывается. Когда функция сфинктера нарушена и мышечное кольцо закрывается не полностью, то в пищевод попадают желудочные соки и кислоты вместе с перевариваемой пищей. Контактирование содержимого желудка со слизистой вызывает развитие рефлюкс эзофагита.
Рефлюкс эзофагит проявляется и у здоровых детей, при этом состояние носит кратковременный характер, поэтому ребенок не ощущает изменения и дискомфорта.
Когда состояние повторяется периодическим образом, вызывая плохое самочувствие у ребенка, необходимо обратиться за врачебной помощью.
Как выглядит
В результате развития рефлюкс эзофагита можно увидеть изменения контуров пищевода, изъязвления, отечность стенок и скопление слизи.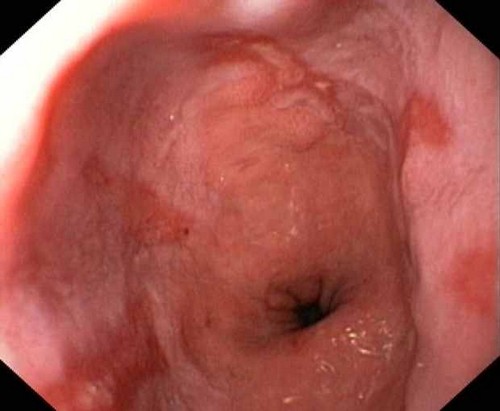
При нормальном функционировании мышечное кольцо открывает просвет для прохождения пищи в желудок через пищевод и своевременно плотно закрывает его, поскольку перистальтика сфинктера не нарушена.
При ослаблении мышечного кольца и нарушении его функциональности наблюдается патологическое состояние. Желудочная кислота вместе с пищей поступает обратно в пищевод. Желудочный сок в составе массы, поступающей обратно, вызывает раздражение и воспаление слизистой оболочки пищевода. В результате анатомической аномалии происходит выпячивание желудка через ослабленную диафрагму.
Симптомы
У малышей грудного возраста причиной рефлюкса может являться переполнение желудка едой, редко — пищевая аллергия, сужение пищеводного отверстия. У детей могут быть врожденные или приобретенные патологии системы пищеварения.
У детей старшего возраста рефлюкс развивается в результате гастродуоденальных заболеваний, в основном при недостаточности кардиального сфинктера, при остром или хроническом гастрите, при язве желудка и 12 – перстней кишки. У детей школьного возраста рефлюкс может развиваться в итоге нерегулярного питания и чрезмерного употребления конфет, жирных продуктов, сладостей.
Родители должны быть внимательны к жалобам ребенка, когда замечают беспокойство, отказ от еды на продолжительное время. Симптоматика заболевания может быть неспецифичной, ее можно спутать с другими заболеваниями. У ребенка может наблюдаться:
- Отсутствие аппетита на продолжительное время;
- Плохой запах изо рта, тревожно особенно, если у малыша нет проблем с зубами;
- Икота, признаки удушья;
- Изменение тембра голоса;
- Кашель, не связанный с простудными заболеваниями;
- Затрудненный процесс глотания;
- Воспалительный процесс в ухе;
- Ранее разрушение молочных зубов.

У новорожденных детей рефлюкс встречается практически всегда. Нормальными считаются срыгивания, когда они носят редкий характер и при этом малыш не худеет. У здорового ребенка рефлюкс после 4-го месяца появляется редко, а к 10-ому месяцу полностью исчезает. В указанный период состояние не требует лечения. Если после этого у ребенка рефлюкс повторяется, нужно обращаться к врачу. У грудничков заболевание протекает:
- Коликами;
- Образованием газов в кишечнике и трудностями их отхождения;
- Повторным глотанием пищи.
В некоторых случаях рефлюкс может быть опасным для здоровья. Срочно обратиться к врачу следует при наблюдении неэффективности обычных медикаментов против рефлюкса и при стремительной потере веса малыша. Тревожными симптомами являются:
- Трудности в проглатывании пищи;
- Черный цвет рвотных масс или следы крови в них;
- Внезапно повышенная температура;
- Икота, которая долго не проходит;
- Стул черного цвета.
Признаки
Признаки гастроэзофагиального рефлюкса у детей до 5 лет могут проявляться по-разному. Малыш может жаловаться на неприятный горьковато – кислый вкус во рту, может отказаться есть, поскольку после каждого приема еды появляются боли. У ребенка дыхание становится затрудненным, особенно когда маленький пациент болеет астмой, начинает снижаться вес, появляются рвотные позывы.
У детей старшего возраста и у подростков определить заболевание легче, так как они могут охарактеризовать болевые ощущения, дискомфорт. Специфическими признаками являются:
- Появление привкуса кислоты во рту или в пищеводе;
- Тошнота;
- Изжога, жжение и боль в грудной клетке (посередине груди);
- Боли в период приема пищи;
- Чувство плохого прохождения пищи по пищевой трубе.
Боли могут усиливаться во время сна.
Признаками заболевания у годовалых детей являются выгибание спины или шеи от чувства боли, фонтанная рвота, отказ от кормления, плач перед кормлением и после.
Классификация и степени
Патологический рефлюкс протекает в острой и хронической форме.
Острая форма болезни развивается на фоне существующих заболеваний ЖКТ. Основными симптомами данной формы являются нарушение работы ЖКТ, наличие очага инфекции в организме, авитаминоз. Малыш выглядит нездоровым, наблюдаются затруднения при глотании, боль в грудной клетке.
Хроническое течение заболевания проявляется в качестве осложнения другого заболевания пищеварительной системы. Нечасто эзофагит возникает первично, что обусловлено спецификой питания. Протекает хроническая форма рефлюкса выраженной симптоматикой.
В зависимости от характера заболевания у ребенка классифицируют следующие типы рефлюкса:
- Катаральный. Наблюдается поверхностное поражение слизистой оболочки без эрозивного процесса. Проявляется в результате воздействия механического или термического раздражителя. Для лечения проводят консервативную терапию.
- Отечный. Данный тип характеризуется утолщением стенок пищевода, отечностью слизистой, пищевод при этом сужается.
- Эксфолиативный. Является тяжелой формой заболевания. Наблюдается отделение фибрина от слизистой оболочки, что провоцирует сильный кашель, болезненность, кровотечения и перфорацию пищевода.
- Псевдомембранозный. Протекает образованием пленки из фибрина серо – желтого цвета на слизистой, которая со временем сменяется язвами и эрозивными образованиями. У ребенка наблюдаются тошнота, рвотные позывы, в рвотных массах фиксируются фрагменты пленки.
- Эрозивный. Серьезная форма рефлюкс – эзофагита. Протекает покраснением слизистой, развитием микроабсцессов, отеком пищеводных желез. Решением проблемы является хирургическое вмешательство.

Выделяют четыре степени развития заболевания. От степени зависят симптомы и схема лечения.
- На первой степени патологического рефлюкса наблюдается раздражение пищевода содержимым желудка. Под влиянием агрессивного вещества, содержащегося в массе, слизистая оболочка пищевода отекает, становится красной, фиксируются единичные эрозивные поражения. Симптомы на этой степени отсутствуют или слабо выражены.
- На второй степени эзофагит протекает с определенной симптоматикой, что связано с эрозивным поражением слизистой пищевода. На слизистой наблюдаются пятна размером 3 – 6 мм, которые иногда сливаются, постепенно захватывая всю поверхность пищевода.
- Третья степень патологии у малыша характеризуется выраженной симптоматикой. Фиксируются затруднение процесса глотания, сильные боли, формирование дефектов на слизистом пищевода, чувство неудобства в зоне желудка. При данной степени поражение пищевода занимает более 70%. Язвенные поражения сливаются. Ребенок жалуется на чувство жжения и тяжесть в грудной клетке, особенно после приема пищи.
- Четвертая степень выражается масштабным язвенным поражением пищевода (более 75 %). Симптомы более выражены, постоянно беспокоят ребенка. Пациент жалуется на боли в зоне желудка, неприятный привкус во рту, глотание становится невозможным на фоне сильного дискомфорта и жжения. Данная стадия является самой опасной и тяжелой для малыша, поскольку это черта, после которой возникает риск развития онкологических заболеваний ЖКТ.
Патологический рефлюкс выявляется в большинстве случаев со второй степени, когда симптоматика становится выраженной. На третьей и четвертой степени часто прибегают к хирургическому вмешательству.
Среди экстраэзофагеальных проявлений различают:
- Бронхолегочные;
- Отоларингологически;
- Кардиологические;
- Стоматологические.
Код по МКБ 10
Согласно МКБ — 10 (международная классификация болезней), эзофагит относится к болезням пищевода, желудка и 12 – перстней кишки. Рефлюкс – эзофагит по МКБ – 10 имеет классификацию К 21.0 – рефлюкса с эзофагитом, К 21.9 – без эзофагита.
Применяется также классификация по Савари Миллеру:
- Степень А. Пораженная зона пищевода достигает до 4 мм, наблюдаются язвы, которые не сливаются друг с другом;
- Степень В. Пораженный участок увеличен до 5 мм. Эрозийные участки местами могут сливаться;
- Степень С. Пораженный язвами участок достигает до 5-ой части пищевода;
- Степень Д. Пищевод поражен на 75%.
Клинические рекомендации
Клинические рекомендации педиатров базируются на изучении анамнеза, клинико – лабораторных данных и результатах инструментальных исследований. С помощью анамнеза педиатру удается установить наличие дисфагии, симптома мокрого пятна и других типичных проявлений. В ОАК могут обнаруживаться снижение уровня эритроцитов и гемоглобина (при постгеморрагической анемии) или нейтрофильный лейкоцитоз и сдвиг лейкоцитарной формулы влево (при бронхиальной астме).
Врач назначает эндоскопическую диагностику — фиброгастродуоденоскопию, позволяющую обнаружить патологию на слизистой, взять биоматериал для исследования, увидеть анатомические аномалии пищевода, оценить состояние желудка.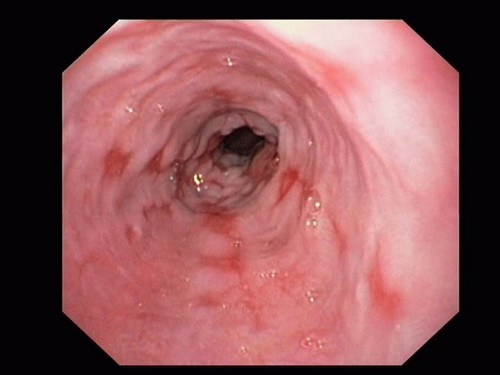
Проводится также измерение давления внутри органов ЖКТ, УЗИ, контрастное рентгенографическое исследование, с помощью которого выявляются грыжи, сужения, эвакуаторная дисфункция верхних отделов ЖКТ. Важным показателем является процедура суточного измерения ph внутри пищевода.
Схема лечения
Если гастроэзофагельная рефлюксная болезнь не осложнённая (первая или вторая степень), грудничков лечат простым изменением режима питания:
- Уменьшают порции пищи, нельзя допустить переедание;
- Исключают контакт малыша с табачным дымом;
- Из рациона удаляют цельное молоко.
Если у ребенка наблюдаются обильные и частые срыгивания, это может привести к обезвоживанию и нарушению водно – электролитного баланса. В таких случаях лечение малыша организуется в стационарных условиях с использованием инфузионных растворов.
Для детей не младенческого возраста лечение выбирается узкими специалистами на основании исследований с учетом индивидуальной специфики организма ребенка.
Используют следующие группы медикаментов:
- ИПП – ингибиторы протонной помпы. Блокируют процесс образования соляной кислоты. Применяют Омепразол, Пантапразол. Омепразол рекомендуется использовать для лечения детей с 2 лет.
- Блокаторы H2 – гистаминовых рецепторов. Снижают кислотность желудочного сока. Сюда входят Ранитидин, Фамотидин. Не допускается использовать для лечения детей до 1 года.
- Антациды. Нейтрализуют соляную кислоту, восстанавливают поврежденные зоны слизистой. Назначают Фосфалюгель, Маалокс, Гавискон.
- Прокинетики. Активизируют сокращение мышц желудка, повышают тонус пищеводного сфинктера, нормализуют процесс опорожнения желудка, уменьшают рефлюкс.
- Ферментные лекарственные средства, способствующие перевариванию еды.
- Медикаменты для борьбы с метеоризмом. Рекомендуется использование препарата Меликон.
Вышеуказанные препараты применяются в симптоматической терапии, но не устраняют причину заболевания.
В большинстве случаев третья и четвертая стадия рефлюкс – эзофагита требуют оперативного вмешательства.
Показаниями к операции являются:
- Не результативность продолжительного медикаментозного лечения;
- Сильный болевой синдром (боли не стихают после приема обезболивающих средств);
- Глубокие повреждения слизистой, когда фиксируются множественные эрозии и язвы, занимающие большую протяженность органа;
- Аспирационный синдром;
- Тяжелая обструкция дыхательных путей (осложнение эзофагита).
Операция проводится лапароскопической фундопликацией, в процессе которой производят укрепление сфинктерной мышцы в нижней части пищевода.
Народные средства
Для лечения эзофагита у детей эффективны фиточаи и отвары из целебных трав. Перед употреблением рецептов народной медицины обязательно нужно проверить реакцию организма малыша на используемые составы и консультироваться с врачом.
Сбор из чабреца и алтея
В равных количествах берется чабрец и корневища алтея. 40 г сбора заливают 250 мл кипятка и настаивают 2 часа.
Настойка из мяты, валерианы и чистотела
Готовят травяной сбор из мяты, валерианы, чистотела (2:2:1). 20 г сбора заливают 250 мл кипятка и греют на водяной бане 20 минут.
Настойка укропа
2 ч. Л. Молотых семян укропа заливают 200 мл кипятка, настаивают 3 часа. Настой употребляют после процеживания, 3 раза в день по 1 ст. л. перед едой.
Полезна сладкая вода или вода на цветочном меду (1 ст. Л. Продукта на 1/3 теплой воды), которую готовят на ночь, и дают ребенку по утрам.
Профилактика
Для предупреждения развития эзофагита у детей нужно следить за их образом жизни и режимом. Нельзя курить при ребенке, подросткам нужно объяснить вред курения и спиртных напитков для организма. В рацион малыша должны включаться только полезные продукты, нужно больше свежих овощей, фруктов.
Кормить ребенка необходимо после проверки температуры каши, напитков. Не допускается употребление очень горячей или холодной пищи. Для избегания химических ожогов бытовую химию нужно хранить в недоступном для детей месте. В период лечения рекомендуется щадящая диета. Советуются регулярные осмотры у узких специалистов, что уделит возможность своевременно обнаружить и лечить патологию, предупреждая вероятные осложнения.
Все родители должны помнить, что заниматься самолечением опасно для здоровья ребенка.
Диета
Для детей грудного возраста оптимальным вариантом является грудное вскармливание. В меню добавляют загустители пищи (кукурузный, картофельный, рисовый крахмал). Это поможет, чтобы еда не перетекла из желудка в пищевод. Согласно версии американских ученых, в пищу ребенка от 0 до 3 месяцев, можно добавить максимум 1 столовую ложку загустителя на 30 мл жидкости.
Для детей дошкольного возраста и подростков применяют щадящую диету. Рацион составляют с учетом того, чтобы прием пищи был регулярным и дробленным. Питаться нужно 6 раз за день, маленькими порциями в точно установленное время.
Ребенок должен питаться только свежеприготовленными блюдами из продуктов, которые легко перевариваются. Нужно исключить бобовые, волокнистые продукты, фрукты с кожицей.
Использовать все напитки и блюда нужно в теплом (негорячем) виде, поскольку воспаленная слизистая чувствительна к температуре используемой еды.
В рацион советуется включить супы из круп, овощные бульоны, отваренные и измельченные мясо и рыбу, протертые каши, кисели. Нельзя давать ребенку наваристые супы, острые, пряные, кислые блюда. Запрещается использование конфет с красителями, шоколада, фаст – фуда, колбасы, свежего хлеба, сдобных изделий, газированных напитков. Воду нужно давать понемножку, но регулярно.
Лечение эзофагита у детей осложняется тем, что маленькие пациенты затрудняются объяснить, что их беспокоит. Родители должны быть внимательны к поведению ребенка, при первых же признаках проблем с пищеварением обратиться к специалисту. Своевременное лечение ребенка предотвращает переход заболевания на более сложную степень развития, уделяет возможность быстро и эффективно вылечить ребенка с использованием лекарственных средств.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву об эзофагите у детей в комментариях, это также будет полезно другим пользователям сайта.
Сыну 3 годика. У него появился сухой кашель. Сперва думала, что это простуда и пройдет со временем. Давала ребенку теплого молока, кисели, особых изменений не было. Кашель стал появляться и по ночам. Малыш стал жаловаться на першение в горле после приема еды, особенно после чая. Обратились к врачу, оказалось — у него рефлюкс эзофагит. Назначили консервативную терапию, специальную диету, посоветовали санаторное лечение. После месяца лечения состояние ребенка улучшилось.
Полина
Моей дочке 3 месяца. У нее периодически бывает срыгивание, иногда даже фонтаном. После кормления долго сидела рядом, очень боялась ее оставлять одну. После очередного осмотра у педиатра выяснилось, что Машенька не прибавилась в весе. Врач объяснил, что причина состояния — рефлюкс эзофагит, который у детей этого возраста наблюдается часто и не требует специального лечения. Он показал, как надо положить ребенка спать, в какой позе, чтобы было безопасно для него, посоветовал давать отвар из ромашки, настой укропа, следовать правилам кормления, не допускать переедание. После 5-го месяца все признаки рефлюкса прошли, вес стал нормализоваться.
Алина
Источник
