Рвота рак прямой кишки
Рвота при раке довольно частый симптом, для его развития у онкологического пациента достаточно поводов. Чаще всего патологическое состояние сопровождает химиотерапию и потенциально предотвратимо при трёх четвертях курсов, 25% приходится на психогенную рвотную реакцию от ожидания самой рвоты. Рвотную реакцию нередко инициирует приём лекарств.
Хроническая тошнота характерна для обширного метастатического поражения печени. Эпизоды сильнейшей тошноты сопровождают метастазы и опухоли головного мозга. Внезапно возникшая рвота «кофейной гущей» — повод для серьезного беспокойства, потому что так проявляется желудочно-кишечное кровотечение.
Причины рвоты при разных вариантах рака
Рвотная реакция всегда формируется «в голове», конкретно в двух зонах продолговатого головного мозга. Одна из зон называется рвотный центр, на переданные импульсы там формируется ответ в виде команды на сокращение мышц в одних органах или расслабление в других. Также собирает «тошнотные» импульсы от нижележащих отделов и направляет их в рвотный центр для реагирования вторая область — хеморецепторная триггерная зона (ХГЗ).

Когда импульсы в продолговатый мозг идут из специальных чувствительных клеток слизистой оболочки кишечника, этот механизм обозначают как периферический. Сигналы, поступающие от коры головного мозга или с циркулирующими в крови биологически активными или токсичными веществами непосредственно в хеморецепторную зону, формируют центральный механизм тошноты и рвоты. У онкологического пациента включаются оба механизма по отдельности или вместе.
Считается, что центральный механизм возникает в следующих клинических ситуациях:
- повышения внутричерепного давления при опухолевом или метастатическом поражении головного мозга осложняется зрительными и неврологическими нарушениями, а также рвотной реакцией при повороте головы, а в тяжелых случаях даже при синхронном открытии глаз;
- высокой концентрации кальция в крови — гиперкальциемии при разрушении костной ткани множественными метастазами или при вовлечении паращитовидных желёз в конгломерат рака щитовидной железы;
- опухолевой интоксикации, когда в кровь постоянно выбрасываются и плохо выводятся токсичные продукты жизнедеятельности раковой опухоли и продукты распада опухолевого узла;
- психогенной рвотной реакции при колебаниях психоэмоционального состояния или от страха неминуемой тошноты и неукротимой рвоты во время химиотерапии.
Периферический механизм задействован в случаях:
- осложнений применения токсичных для нервных тканей химиопрепаратов, вызывающих значительное снижение двигательной активности кишечника вплоть до остановки сокращений — пареза кишечника;
- кишечной непроходимости или стеноза — сужения выходного отдела желудка злокачественным новообразованием;
- опухолевого поражения печени со значительным снижением функциональных возможностей.
Взаимодействие обеих путей сигнализации рвотному центру обеспечивает облучение и химиотерапия, при которой токсичные метаболиты и циркулируют в крови, и раздражают чувствительные клетки кишечной слизистой. При применении высоких доз наркотических анальгетиков действие метаболитов дополняется снижением моторики желудочно-кишечного тракта, но рвотные позывы беспокоят меньше, нежели почти постоянная тошнота.
Виды рвоты при прогрессировании заболевания
В медицинской литературе не существует классификации рвотной реакции по видам, поскольку клиническое проявление всегда однотипно: резкое сокращение диафрагмы и желудка с выбросом желудочного содержимого.
Вид самих рвотных масс может подсказать первопричину патологического симптома, но не во всех ситуациях, в том числе и потому, что при прогрессировании рака страдает аппетит, больной не испытывает чувства голода, наоборот, характерно отвращение к еде, посему скудость рвотных масс затрудняет их анализ.
По времени возникновения рвотного позыва после еды возможны следующие виды:
- При блокировании прохождения пищи по желудочно-кишечному тракту рвотные позывы преимущественно возникают через некоторое время после еды, когда пищевые массы уже подверглись частичному перевариванию, в них могут определяться коричневые включения — измененная кровь.
- Во время еды или сразу по окончании выброс содержимого желудка обусловлен повышением давления в головном мозге, психомоторным возбуждением, опухолевым поражением пищевода.
- При интоксикации, метастазах в печени, осложнениях лекарственной и лучевой терапии выброс рвотных масс возможен в любое время.
С некоторой долей вероятности по виду рвотных масс можно предположить ведущую причину осложнения:
- почти не измененная пища — рак пищеводно-желудочного перехода или пищевода;
- пахнущая кислым частично переваренное содержимое — опухоль нижней трети желудка;
- примесь желчи характерна для поражения начальных отделов тонкой кишки;
- коричневая — «кофейная гуща» возникает при кровотечении в желудке;
- горькое содержимое желтого цвета возможно при нарушении функции печени в результате опухолевого поражения.
Рвота после лучевой и химиотерапии
Сильная тошнота и частая рвота дискредитируют эффективный метод лечения злокачественных новообразований, поэтому профилактика и предотвращение крайне неприятных осложнений не менее важны, чем подбор оптимальной комбинации противораковых лекарств.
При химиотерапии возникает острая — в течение первых суток, и отсроченная рвотная реакция —последующие дни после введения цитостатика. Выделяют неукротимую или прорывную рвоту и рефрактерную, то есть не предотвращаемую специальными противорвотными — антиэметиками.
Для всех химиопрепаратов определен рвотный — эметогенный потенциал и способы его профилактики и лечения, причем профилактику необходимо начинать с первого дня и завершать через 2-3 дня после окончания курса.
У каждой четвёртой женщины после первого курса может развиться рефлекторная — психогенная рвотная реакция, для мужчин такой вид рвоты нехарактерен. Для купирования возможной рефлекторной реакции накануне курса используют транквилизаторы, помогают акупунктура и психотерапевтические методики.
При облучении эметогенная — рвотная реакция не имеет типичных признаков, часто зависит от зоны облучения и внутреннего настроя пациента. На частоту осложнения влияет принадлежность к женскому полу, молодость, нервозность и жизненный опыт по возникновению рвотных позывов и тошноты от других причин.

Методы лечения разных видов рвоты при раке, оказание первой помощи
Немалого успеха онкология достигла в лечении химиотерапевтической рвоты, несмотря на неполное понимание механизма действия антиэметиков. Разработаны не только стандартные схемы профилактики и лечения, но и основные принципы приёма противорвотных лекарств:
- заблаговременное прогнозирование интенсивности осложнения и индивидуальный подбор комбинации антиэметиков;
- начало приёма не при развитии осложнения, а загодя и строго по часам;
- преимущество внутривенных и ректальных форм перед принимаемыми через рот — перорально;
- добавление транквилизаторов при нервозности;
- введение в схему защищающих слизистую оболочку лекарства группы ИПП;
- адекватное содержание в крови микроэлементов и достаточный объём циркулирующей плазмы поддерживаются внутривенными капельницами.
При рвоте минимальна вероятность заброса желудочного содержимого в дыхательные пути у больного в сознании. Если пациент без сознания, что возможно в терминальной стадии рака, особенно при метастазах в головной мозг или печень, голову поворачивают набок, стараясь наклонить её пониже.
Рвотный позыв прервать невозможно, вмешательство в процесс ухудшит его течение и вызовет раздражение больного. По окончании рвоты желательно прополоскать рот, на протяжении дня восполнять утраченную жидкость питьем прохладной воды с электролитами — регидрон и только небольшими глотками.
Во всех случаях развития рвотной реакции необходимо назначение противорвотных препаратов, первоначально эффективная комбинация не гарантирует постоянства результата, актуальны постоянный контроль состояния и регулярная корректировка схемы.
Борьба с тошнотой и профилактика рвоты — динамический процесс с индивидуальными особенностями, требующий регулярной и даже постоянной помощи специалиста. В нашей Клинике пациентам помогают пережить сложный период без значимых потерь.
Осложнение рака — кровотечение с рвотой
Первым симптомом кровотечения при раке чаще всего становится внезапная рвота характерным содержимым. Кровотечение возможно при большой и при очень небольшой опухоли, расположенной рядом с крупным сосудом. Практически у 70% пациентов с осложненным течением заболевания размер злокачественного поражения соответствует 3 и 4 стадии рака.
Вначале желудочное кровотечение при карциноме редко бывает выраженным, как правило, разъедаемый раковой опухолью сосуд некоторое время эпизодически скрытно подкравливает, приводя к анемии или усугубляя существующее малокровие. При раковой инфильтрации ткани становятся «жесткими» и минимальна вероятность слипания сосудистых стенок на фоне тромбоза, поэтому у семи их десяти бессимптомно кровоточащих пациентов в итоге развивается серьёзное кровотечение, а у каждого девятого — вплоть до шока вследствие быстрой и выраженной кровопотери. У каждого пятого пациента кровоточивость сочетается с перфорацией стенки или прорастанием рака в соседние анатомические структуры.
При каком раке возможно кровотечение
Самый частый вариант карциномы желудка — инфильтрация с изъязвлением или язвенно-инфильтративный тип, размер поражения и язвенного дефекта может быть любым вплоть до тотального поражения органа. Раковая язва имеет грубые выступающие и неровные границы, стенки её вместе с дном формируют подобие складчатой воронки. Выделяют блюдцеобразную карциному, когда язва имеет очень четкие и равномерные границы.
Кроме того, раковая инфильтрация может проходить желудочную стенку насквозь и внедряться в поджелудочную железу и подтягивать в конгломерат брюшную сальниковую сумку. Даже при крошечном раннем раке с минимальным язвенным дефектом исключается органосохраняющая операция — резекция слизистой, потому что истинные границы опухоли находятся в глубоких слоях желудочной стенки.
Язвенная форма рака по внешнему виду почти не отличается от банальной хронической язвы желудка и именно поэтому во время каждой гастроскопии у всех абсолютно язвенников берут биопсию с краешков дефекта слизистой оболочки.
Прорастающей наружу желудка карциноме практически невозможно миновать сосуд, потому что в толще стенки артериальные сосуды формируют четыре соединяющихся между собой сосудистых сети: внутри и под слизистым слоем, между мышечным и под серозным слоями. Оттого и кровотечение — самое частое осложнение заболевания.
Клинические признаки кровопотери
Выраженная кровопотеря проявляется быстрым снижением артериального давления и связанной с этим прогрессирующей слабостью. Обескровливание манифестирует выраженной восковой бледностью с посинением губ на фоне усиливающегося сердцебиения, которые онкопациентом ощущаются как удары молотка внутри груди. Больной покрывается липким холодным потом, может потерять сознание.
Наиболее характерный признак желудочного кровотечения — рвотные массы с кровью, которые обычно называют «кофейной гущей». Кровавые рвотные массы типичны для повреждения сосудов дыхательных путей, признак острой патологии ЖКТ — грязно-коричневые с неприятным запахом пищевые массы, в которых могут находится и темные сгустки свернувшейся крови. Попадающая в просвет желудка кровь подвергается ферментации с выделением железа из эритроцитов, что меняет естественный алый цвет крови на тёмно-коричневый.
При прохождении крови через кишечную трубку освобожденным из погибших эритроцитов железом окрасятся каловые массы и цвет стула тоже изменится на черный, опять-таки вследствие ферментации кишечными секретами. Нередко у онкобольного каловые массы разжижаются и выходят в виде дегтеобразной кашицы с крайне неприятным запахом. Учащение стула с изменением его консистенции и цвета называется «мелена».
Сочетание темных рвотных пищевых масс и черного кала — ведущие признаки желудочного кровотечения любой этиологии, в том числе и при карциноме. Зловонные рвотные массы типичны для обструкции выходного отдела желудка или толстого кишечника, но цвет их отнюдь не темно-коричневый, хотя и отличается от съеденной накануне пищи. Клиническая ситуация требует незамедлительного обращения за экстренной медицинской помощью, особенно в сочетании с черным стулом даже на фоне неплохого самочувствия.

Лечение кровавой рвоты
Все пациенты с рвотой кровью направляются на срочную гастроскопию, при которой стараются обнаружить источник в виде зияющего сосуда и провести консервативные мероприятия по остановке кровотечения.
Разработано множество методов местной остановки кровотечения во время эндоскопии, нередко у одного пациента применяется сразу несколько способов. Прибегают к гипотермии ледяным раствором, гемостатическим средствам и разным способам коагуляции, эмболизации сосудов. Особенно сложно при профузном истечении, когда кровь как будто сочится из стенки и не видно ни одного поврежденного сосуда.
Существенна и частота рецидивов после эндоскопической остановки кровопотери, поэтому в обязательном порядке рассматривается возможность выполнения онкобольному операции. Радикальная мера — удаление желудка, но экстренное вмешательство сразу же после остановленного кровотечения оборачивается высокой послеоперационной летальностью, поэтому при возможности больного в течение нескольких дней активно готовят к плановому оперативному вмешательству.
Лечение кровоточащего желудка очень сложная задача, требующая только индивидуального лечебного подхода при отличной обеспеченности клиники современным операционным и диагностическим оборудованием. К этому в нашей клинике добавляют огромный опыт эндоскопических вмешательств у сложных онкологических больных.
Список литературы
- Алипов В.В., Осинцев Е.Ю./ Особенности диагностики и лечения желудочно-кишечных кровотечений опухолевой этиологии // Акт. проблемы совр. хирургии; Труды Международного Хирургического Конгресса; Москва; 2003
- Владимирова Л. Ю., Гладков О. А., Когония Л. М. с соавтр./ Практические рекомендации по профилактике и лечению тошноты и рвоты у онкологических больных // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8)
- Давыдов М.И., Сельчук В.Ю., Потоков A.M. /Неотложная абдоминальная хирургия в онкологии // Сб. научн. труд. к 50-летию МОО; Москва; 2005.
- Сигуа Б.В., Земляной В.П., Губков И.И. с соавтр./ Результаты и перспективы лечения больных неметастатическим раком желудка, осложненным кровотечением// Вестник НМХЦ им. Н.И. Пирогова; 2017, т.12, № 2
- Сытов А. В., Лейдерман И. Н., Ломидзе С. В. с соавтр./ Практические рекомендации по лечению синдрома анорексии-кахексии у онкологических больных // Злокач. оп.; 2018, т 8.
- Kramer S., Gorich J., Rilinger N. et al. / Embolization for gastrointestinal hemorrage // Eur. Radiol; 2000; Vol. 10 (5).
- Maurer C., Lindemann W., Schilling M. /Stomach carcinoma as a surgical emergency// Swiss. Surg.; 2002; Vol. 8 (2).
- Morgagni P., Garcea D., Marreli D. et al. / Does resection line involvement affect prognosis in early gastric cancer patients? // World J. Surg.; 2006; Vol. 30.
- Shuster M.M./ Atlas of Gastrointestinal Motiliti in Health and Disease// Hamilton London; 2002.
Источник
Рак прямой кишки – злокачественная опухоль, которая развивается в конечном отделе пищеварительного тракта, прямой кишке. Такие злокачественные новообразования объединяют с опухолями толстой и сигмовидной кишки под термином «колоректальный рак». В современном мире это один из самых распространенных типов рака.
Рак входит в число наиболее распространенных типов злокачественных опухолей. Он развивается при неоплазии (злокачественном перерождении) клеток слизистой оболочки прямой кишки – конечного отдела пищеварительного тракта. Риск заболеть в течение жизни для каждого человека составляет 4-5%. В случае своевременной диагностики и адекватно подобранной терапии данное онкологическое заболевание относительно легко поддается лечению и обладает хорошим прогнозом в отношении 5-летней выживаемости пациентов.
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
Достоверно изучена только часть факторов, способствующих развитию злокачественных опухолей прямой кишки. Так, ряд веществ, образующихся в процессе переваривания животной пищи, в первую очередь мяса (индол, скатол) являются канцерогенами, и при длительном контакте со слизистой кишечника они способствуют метаплазии эпителия. Этот контакт увеличивается при обеднении пищи по пищевым волокнам, что нарушает естественный пассаж пищи и способствует хроническим запорам, вследствие длительного пребывания кала в ампулярном отделе прямой кишки.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже – до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

По данным биопсии, от 0,2 до 11% всех аденом кишечника, удаленных во время эндоскопии, содержат раковые клетки. Поначалу развивается «рак на месте», внутрислизистая карцинома, дисплазия высокой степени или инраэпителиальная неоплазия. Этими терминами обозначают злокачественные опухоли, которые находятся в самых поверхностных слоях слизистой оболочки. Их обозначают как Tis или рак на стадии 0. Такие злокачественные опухоли не метастазируют.
Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины.
В зависимости от этих характеристик, выделяют пять стадий:
- 0 — Опухоль находится в слизистой оболочке (иногда внутри полипа) и не распространяется глубже (Tis). Такие новообразования называют “раком на месте” (in situ).
- I — Опухоль распространяется за пределы слизистой оболочки – в подслизистую основу (T1) или мышечный слой (T2). При этом раковые клетки отсутствуют в лимфатических узлах (N0), нет отдаленных метастазов (M0).
- II — Опухоль прорастает через стенку прямой кишки, может распространяться на соседние ткани. На стадии IIa рак распространяется глубоко в стенку кишки, но не прорастает ее насквозь (T3). На стадии IIb опухоль прорастает стенку кишки, но не вторгается в окружающие ткани (T4a). На всех этих подстадиях не поражены лимфоузлы (N0), отсутствуют метастазы (M0). На стадии IIc рак прорастает в соседние органы (T4b), либо не прорастает через стенку кишки (T1-2), но поражены 1-3 регионарных лимфоузла (N1), либо жировая ткань в области лимфоузлов (N1c).
- III — опухоль распространяется в соседние органы и в лимфоузлы, которые находятся рядом с прямой кишкой. При этом отсутствуют отдаленные метастазы (M0)
- IV — имеются отдаленные метастазы. На стадии IVA метастаз всего один (M1a), на стадии IVB – более одного (M1b), на стадии IVC раковые клетки распространяются на отдаленные участки брюшины (M1c).
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение, что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего – в аноректальном отделе (5-8 %).

В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак – аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин “колоректальный рак”, врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
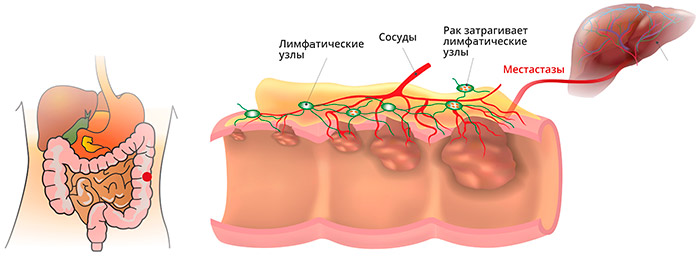
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:
- Рак прямой кишки метастазирует в регионарные лимфоузлы, расположенные в жировой клетчатке вокруг кишки (параректально) и в промежности, по ходу сосудов и нервов.
- Из-за особенностей венозного оттока из верхних отделов прямой кишки в систему воротной вены печени, очень часто метастазирование происходит непосредственно в печень.
- Кроме того, из-за обильного кровоснабжения нижних отделов прямой кишки, опухоль метастазирует по системе нижней полой вены в легкие, кости и другие органы.
Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры, развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Прямая кишка отделена тонкими фасциями и небольшим количеством рыхлой клетчатки от мочевого пузыря, семенных пузырьков и предстательной железы у мужчин, матки и задней стенки влагалища — у женщин. Поэтому при увеличении размеров опухолевого очага в дополнение к нарушениям функции прямой кишки относительно часто наблюдаются нарушения функции окружающих органов, вплоть до недержания мочи.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию.<
- После 50 лет пройти колоноскопию рекомендуется каждому человеку. Если во время исследования не обнаружено никаких патологий, его нужно повторить через пять лет.
Продолжительность жизни
Прогноз и продолжительность жизни напрямую зависят от стадии рака. Эффективность лечения определяется показателем пятилетней выживаемости. Согласно данным Американского Онкологического Общества (American Cancer Society), процент выживаемости при раке прямой кишки составляет:
- I стадия — 87%.
- II стадия — 49–80%.
- III стадия — 58–84%.
- IV стадия — 12%.
Цены на лечение рака прямой кишки
- Передняя резекция прямой кишки с регионарной лимфаденэктомией — 205000 руб.
- Брюшно-промежностная экстирпация прямой кишки с мезоректумэктомией и регионарной лимфаденэктомией – 240000 руб.
- Проведение системной химиотерапии у пациентов с диссеминированным колоректальным раком — 553000 руб.
- Проведение системной химиотерапии у пациентов с выявленной мутацией гена BRAF— 713000 руб.
Источник
