Рвоту у детей в печени
Болезни печени у детей

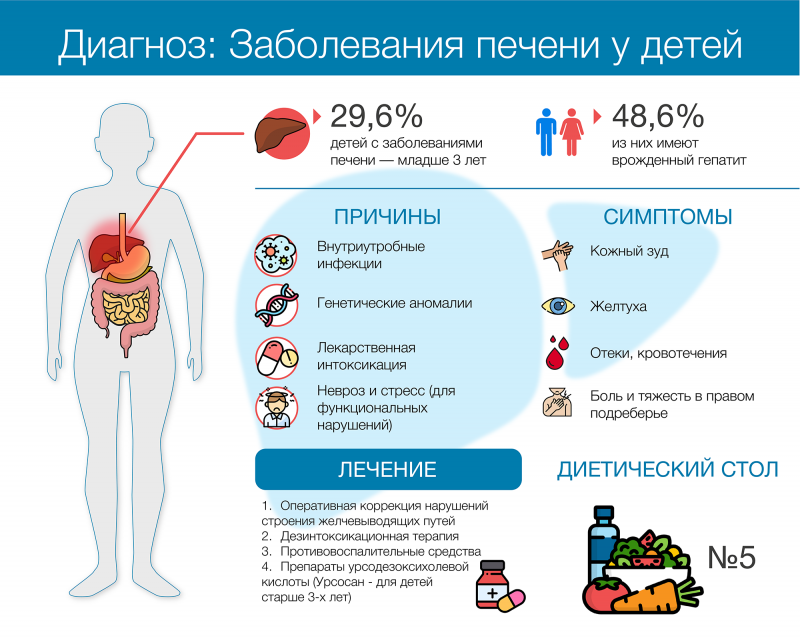
Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени у новорожденных. Почему среди детей распространены болезни печени и можно ли их вылечить?
Своевременное выявление заболеваний печени у детей — серьезная проблема для практической медицины. Почти треть всех детей, имеющих патологии печени (29,6%), — пациенты раннего возраста1. Они не могут озвучить жалобы, а клинические проявления в этом возрасте относительно скудны и схожи у многих болезней. Кроме того, у маленьких детей крайне незрелый организм, чувствительный к повреждениям. Всё это затрудняет диагностический поиск и может привести к необратимым изменениям функции печени и других органов.
Причины заболеваний печени у детей
Если среди взрослых болезни печени — чаще всего приобретенное состояние, то у детей преобладают врожденные патологии. По статистике, один ребенок из 250 тысяч рождается с заболеванием печени. Патология может быть обусловлена генетически (например, болезни накопления), вызвана внутриутробным нарушением формирования гепатобилиарной системы (недоразвитие желчевыводящего протока) или передачей инфекции от матери к плоду.
При внутриутробном заражении инфекционным агентом чаще всего выступает вирус гепатита В и патогены из группы TORCH-инфекций: токсоплазма, хламидии, цитомегаловирус, вирус герпеса, краснухи, ветряной оспы, аденовирус и вирус Коксаки. Все они при могут спровоцировать развитие сверхострого (фульминантного) гепатита у новорожденного. Врожденные гепатиты занимают ведущее место (48,6%) среди всех заболеваний печени новорожденных.
По мере взросления к врожденным патологиям присоединяются приобретенные. Среди причин инфекционных поражений печени у детей лидируют вирусы гепатитов А и В. Возможны и токсические гепатиты лекарственного происхождения, например, из-за случайной передозировки ацетаминофена (парацетамола). В школьном возрасте начинают проявляться функциональные расстройства желчного пузыря (дискинезии желчевыводящих путей), среди факторов развития которых немалую роль играет хронический стресс, в том числе из-за чрезмерной учебной нагрузки.
Детское ожирение неизбежно влечет за собой неалкогольную жировую болезнь печени (гепатоз печени): распространённость в последние годы усиленно растёт. Также у школьников и подростков возможно возникновение аутоиммунных гепатитов.
Симптомы заболеваний печени у детей
У детей раннего возраста проявления заболеваний печени обычно скудны. И это часто влечет проблемы диагностики.

Желтуха новорожденных может быть вариантом нормы
Самое типичное проявление патологии печени — желтуха. У новорожденных она может быть расценена как физиологическая, что иногда становится причиной диагностических ошибок. Гемоглобин плода (фетальный) отличается от гемоглобина, вырабатываемого организмом после рождения. После родов фетальный гемоглобин активно разрушается, что вызывает повышение уровня билирубина крови. Это состояние известно как неонатальная желтуха или физиологическая желтуха новорожденных. В норме она развивается на 2–3 день жизни и полностью проходит к 7–8 дню.
Но если желтуха возникает в первый же день жизни и не исчезает в течение двух недель или уровень билирубина превышает 256 мкмоль/л (18 мг/дл), возможно, причина — в поражении печени. Тревожный симптом — сочетание желтухи и бесцветного (ахоличного) кала. Это может свидетельствовать о врожденном недоразвитии желчевыводящих протоков.
Другое частое проявление заболеваний печени у детей — гепатолиенальный синдром. Чаще всего сочетанное увеличение печени и селезенки возникает у детей до 3 лет и становится реакцией на внутриутробную инфекцию2. У детей постарше обнаруживают гепатомегалию (увеличение печени). Врач может определить увеличение размера органа при осмотре и пальпации, либо во время ультразвукового исследования органов брюшной полости.
Боль и тяжесть в области правого подреберья больше характерны для болезней печени у детей среднего и старшего возраста. Возможно, эти симптомы присутствуют и у малышей, но пока ребенок не может высказывать жалобы, узнать о них невозможно. Это же касается жалоб на тошноту и дискомфорт, связанный с приёмом пищи.
Если заболевание печени неуклонно прогрессирует, развивается печеночная недостаточность. Ребенок начинает отставать в физическом и умственном развитии, появляются отеки и асцит, нарушается свертываемость крови, что приводит к подкожным кровоизлияниям, носовым и желудочно-кишечным кровотечениям. Из-за влияния необезвреженных токсичных продуктов обмена на головной мозг развивается печеночная энцефалопатия. Появляется заторможенность, угнетение сознания вплоть до комы.
Диагностика заболеваний печени у детей
Первые предположения о возможном заболевании врач делает на основании анамнеза — расспроса матери и осмотра ребенка. Для лабораторного подтверждения диагноза применяют биохимическое исследование крови. Заболевания печени, как правило, проявляются увеличением в сыворотке крови уровня билирубина, трансаминаз (АСТ и АЛТ), щелочной фосфатазы, гамма-глутамилтранспептидазы.

УЗИ печени позволяет оценить состояние органа, визуализировать изменения структуры
На фоне печеночной недостаточности снижается уровень общего белка крови, нарушается нормальное соотношение между белковыми фракциями. Возможна гипераммониемия — повышенный уровень соединений аммиака в сыворотке крови.
Визуализировать изменения структуры органа помогает ультразвуковое исследование, также для диагностики используют КТ или МРТ. Они позволяют выявить врожденные аномалии желчных протоков, нарушение опорожнения желчного пузыря, увеличение печени, диффузные или очаговые изменения структуры органа.
При подозрении на инфекционную природу процесса назначают тесты для выявления гепатита или других инфекций, способных вызвать заболевание печени.
Для обнаружения аутоиммунного гепатита делают анализ на антитела к собственным тканям печени (аутоантитела).
Лечение заболеваний печени
Подходы к лечению зависят от природы болезни и стадии ее течения. При врожденных атрезиях желчевыводящих протоков необходима операция для восстановления проходимости.
При гепатитах назначают противовоспалительные и дезинтоксикационные препараты. Детям, вышедшим из грудного возраста, назначается диета Стол №5 и витаминно-минеральные комплексы. Для лечения аутоиммунных гепатитов рекомендуют глюкокортикоиды, в тяжелых случаях — цитостатики. Эти препараты снижают активность иммунного ответа.
Терапия болезней накопления зависит от конкретной патологии. В некоторых случаях – например, при болезни Вильсона-Коновалова – назначают вещества, способствующие связыванию и выведению токсических продуктов обмена из организма. В других случаях возможна лишь поддерживающая терапия.
Симптомы и причины заболеваний печени у детей
При функциональных патологиях желчевыводящих путей рекомендуют препараты, восстанавливающие нормальную моторику желудочно-кишечного тракта.
Врач также может рекомендовать ребенку препараты на основе урсодезоксихолевой кислоты. УДХК снижает токсическое воздействие избытка билирубина на незрелую нервную систему, способствует восстановлению нормального оттока желчи и повышает устойчивость печеночных клеток к внешнему воздействию.
Обратите внимание: УДХК не имеет возрастных ограничений в применении, но детям в возрасте до 3 лет не рекомендуется применять препарат в таблетках и капсулах.
В тяжелых случаях может потребоваться трансплантация печени.
Прогноз и профилактика
Единственное заболевание печени, для которого разработана специфическая профилактика — это вирусный гепатит B. Введение вакцинации в российский календарь прививок привело к значительному снижению заболеваемости среди детей. Если мать страдает хроническим вирусным гепатитом, для предупреждения внутриутробного инфицирования ребенка она должна находиться под наблюдением инфекциониста и получать необходимую терапию.
Специфической профилактики других заболеваний печени у детей не существует. Но нужно отметить, что сбалансированное питание, контроль физических и умственных нагрузок способствуют поддержанию здоровья ребенка и в том числе снижают вероятность развития болезней печени.
Источники:
1 Шадрин О.Г. Басараба Н.М. Чернега Н.Ф. К вопросу диагностики заболеваний печени у детей раннего возраста. Здоровье ребенка, 2011.
2 Канкасова М.Н., Мохова О.Г., Поздеева О.С. Гепатолиенальный синдром в практике педиатра. Практическая медицина, 2017.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Заболевания печени у детей бывают наследственными и приобретенными, могут проявиться или возникнуть в любом возрасте. В первый месяц жизни у ребенка могут появиться симптомы гепатомегалии – умеренное увеличение печени у детей является состоянием организма, а не заболеванием. Оно проходит к двухмесячному возрасту, при этом патологические изменения в самом органе не происходят. В первые две недели после рождения у новорожденного может быть желтушка: это нормальное явление, не несущее угрозы здоровью.
К тяжелым же последствиям приводят такие заболевания печени как:
- Гепатит вирусного происхождения;
- Токсический гепатит;
- Аутоиммунный гепатит;
- Жировой гепатит;
- Инфекции, связанные с заражением паразитами;
- Закупоривание желчных протоков;
- Новообразования в тканях печени.
Желтуха новорожденных
Проявляется она пожелтением кожи лица, груди, живота от груди до пупка и глазных склер, встречается у 50 % малышей. Важно не допустить перехода физиологической желтухи в патологическую, чтобы это не привело к осложнениям.
Младенческая желтушка возникает по естественным причинам: из-за конфликта резус-фактора матери и младенца; несовпадения их групп крови (что бывает редко); преждевременных родов, вследствие чего состав крови ребенка меняется медленней.
Когда ребенок делает первый вдох легкими, происходит изменение состава крови: у недоношенного малыша организм еще не окреп, и билирубин перерабатывается хуже, его переизбыток и приводит к временному окрашиванию кожного покрова и белков глаз в желтый цвет. В это время печень еще слабого ребенка перегружена, существует риск перехода физиологической желтухи в патологическую.
При естественной (неонатальной) желтушке:
- кожа новорожденного приобретает желтый оттенок не ранее, чем через 36 часов после рождения;
- уровень билирубина должен снижаться с каждым днем;
- наиболее интенсивной желтизна становится на третьи сутки – по прошествии этого времени кожа начинает светлеть.
Через 2 (максимум через 4) недели желтизна должна пройти совсем. Все это время ребенок должен быть активен, хорошо есть и спать.
Симптомы патологической желтухи у новорожденного:
- Пожелтение кожи уже спустя несколько часов после появления на свет;
- Желтая кожа на руках, ногах, стопах и ладонях;
- Частый плач;
- Вялость, постоянная сонливость;
- Плохой аппетит вплоть до отказа от пищи;
- Моча темного цвета;
- Бесцветный кал;
- Заметно увеличенная печень;
- Оттенок желтизны не лимонный, а зеленоватый.
При этих признаках следует немедленно обратиться в больницу для измерения и контроля динамики уровня билирубина, прохождения УЗИ печени на предмет выявления повреждений желчных протоков и нарушения оттока желчи, и сдачи печеночных проб АЛТ и АСТ.
Если у младенца физиологическая желтушка, в качестве поддержания организма ему назначают препараты глюкозы, витамины, фитотерапию.
В целях снижения уровня билирубина рекомендуется фототерапия – нахождение определенное время под светом зеленых и синих ламп. Кормящей матери прописывают специальное диетическое питание для снижения жирности молока, чтобы у ослабленного малыша не возникало проблем с пищеварением.
В целях профилактики патологической желтухи у младенцев в первые дни жизни регулярно измеряется билирубин, а родители должны следить за изменением цвета кожи у ребенка. В тяжелых случаях назначается оперативное вмешательство, переливание крови и прочие процедуры в условиях стационара.
Гепатит (желтуха)
Если на фоне пожелтения кожи у ребенка отмечаются несвойственные для физиологической желтухи проявления, это говорит о генетической патологии либо развитии желтухи вследствие механических травм, полученных во время прохождения родовых путей. Возможно также вирусное происхождение заболевания.
Если вовремя не выявить у новорожденного ребенка патологическую желтуху, это может привести к проникновению билирубина в мозг и развитию ядерной желтухи, последствия которой: поражение ЦНС, задержка физического развития, умственная отсталость. Ребенок теряет координацию движений, вероятно развитие глухоты. Общая интоксикация организма может привести к летальному исходу.
Вирусный гепатит
Вирусные гепатиты А и В передаются младенцу от зараженной матери во время родов, ребенок постарше может подхватить вирус во время контакта с больным человеком. Гепатитом С есть вероятность заразиться у стоматолога, во время прививки в поликлинике или хирургического лечения в стационаре: вирус сохраняется на плохо простерилизованных инструментах.
Токсический гепатит
Возникает вследствие передозировки лекарств, отравления бытовой химией, пищевых отравлений. У детей подросткового возраста может развиться на фоне приема алкогольных напитков.
Аутоиммунный гепатит
Патология, при которой клетки печени разрушает собственная иммунная система человека. В не до конца сформировавшемся организме ребенка прогрессирующий процесс поражения одного из основных кроветворных органов происходит быстрее, чем у взрослого. Ткани печени отмирают и заменяются рубцовой тканью, что ведет к циррозу.
Жировой гепатит
Возникает у детей, страдающих ожирением и заболеваниями поджелудочной железы. Ткани печени перерождаются вследствие накопления в них жира, орган начинает функционировать неполноценно.
Заражение паразитами
Каждый третий ребенок дошкольного возраста болеет лямблиозом. Дети до 3 лет переносят заболевание тяжело, так как в этом возрасте при заражении поднимается высокая температура, появляются сильная тошнота, бывает рвота.
Лямблии поглощают из крови питательные вещества, взамен выпуская в нее токсины. У ребенка снижается иммунитет, он начинает испытывать слабость, наблюдается отсутствие аппетита. Ослабленный организм становится уязвим для простудных и воспалительных заболеваний, могут развиться бронхиальная астма и аллергия.
Заподозрить у ребенка лямблиоз можно по частому жирному, зловонному стулу.
Обструкция желчевыводящих путей
Дискинезия желчевыводящих путей представляет собой закупорку желчных протоков. Грудного ребенка с такой патологией вылечить практически невозможно – необходима пересадка печени, последствием которой может стать цирроз. Причинами могут быть как врожденная патология, так и механические травмы во время родов.
Опухолевые заболевания
Онкологические новообразования в тканях печени очень опасны для детей. Случается такое редко, по статистике детский рак печени составляет всего 4 % от всех случаев подобных заболеваний у населения, но в 70 % случаев опухолей в тканях печени у детей – это злокачественные образования. Причиной чаще всего бывает запущенный гепатит В и С.
Печеночные расстройства
Почти все заболевания печени у детей имеют симптоматику, схожую с различными заболеваниями желудочно-кишечного тракта и других органов. Если у ребенка есть факторы риска именно болезней печени, то значение следует придавать следующим симптомам:
- Желтушному оттенку кожных покровов и желтизне склер;
- Постоянно держащейся субфебрильной температуре от 37,1°C до 38°C без признаков простуды и болей – это свидетельствует о вялотекущих скрытых воспалительных процессах, что характерно для печеночных патологий;
- Темному цвету мочи;
- Бесцветному калу;
- Тошноте;
- Отсутствию аппетита.
Ребенок может ощущать тяжесть в правом подреберье, горечь во рту, становится вялым и невыносливым физически, испытывает общее недомогание.
У детей 5-7 лет активно развивается желчевыводящая система. В связи с этим может наблюдаться умеренная гепатомегалия – небольшое, но пальпируемое увеличение печени. Ребенок может испытывать легкие недомогания, кожа может желтеть. Это объясняется возрастной физиологией, а не говорит о болезни. В каком-либо лечении необходимости нет, но диета, показанная при заболеваниях у детей печени, будет не лишней.
Лечение и профилактика
Лечение заболеваний печени у детей бывает консервативным и хирургическим. Назначают при воспалениях – антибиотики; при гепатите, циррозе – гепатопротекторы; в нужных случаях – желчегонные средства. Делают лапароскопию – бескровную операцию, при необходимости – полостную.
Профилактические меры направлены на поддержание иммунитета детского растущего организма и формирование тканей. В меню должны присутствовать овощи, зелень, фрукты, молочные продукты – творог, йогурты. Питание должно быть полноценным, ребенок должен соблюдать режим еды – завтрак, обед и ужин должны быть вовремя.
Источник
Согласно статистике у детей причины, вызывающие заболевания печени, являются врожденными, а не приобретенными, поэтому увеличение органа (гепатомегалия) не является характерным симптомом и необходимо обратиться с этой проблемой к врачу, чтобы установить точный диагноз и приступить к лечению.
У ребенка увеличена печень: причины
Для начала стоит сказать о том, в каком возрасте может возникнуть гепатомегалия. Так, врожденные и приобретенные заболевания выявляются в течение первого месяца жизни. В возрасте до 7 лет незначительное увеличение может наблюдаться и любого здорового малыша. Согласно статистике пик случаев выявления приобретенных заболеваний приходится на подростковый возраст.
Есть ряд факторов, которыми можно объяснить, почему может быть увеличена печень у ребенка:
- Наличие воспалительного процесса или заболеваний, которые ими сопровождаются, например, краснухи, герпеса, гепатита и т.д.;
- Сбои в оттоке желчи и крови, а причины этого кроются в следующих проблемах: сердечная недостаточность, цирроз, тромбоз воротной вены и др.;
- Отклонения в обменных процессах. Есть несколько объяснений, почему это произошло: болезнь Гоше, Нимана-Пика или Вильсона, амилоидоз и другие проблемы;
- Гепатомегалия возникает при инфильтративном поражении, которое вызывают метастазы, гепатомы, лимфомы и лейкоз;
- Сепсис, гранулематозный гепатит и гипервитаминоз А могут вызвать увеличение купферовских печеночных клеток;
- Дети иногда страдают от первичного поражения органа, которое вызвано разными врожденными отклонениями;
- Что касается безобидных причин подобной патологии, то к ним относят неправильное питание и вакцинацию.
Это перечень наиболее распространенных причин, но точный диагноз посильно поставить только специалисту после осмотра. Если печень развивается неправильно, то это опасно, поскольку могут возникнуть серьезные последствия: печеночная недостаточность, онкологические новообразования, развитие других инфекционных процессов, снижение иммунитета и т.д.
Прогноз составляется на основе индивидуальных показателей состояния малыша и на скорости развития патологи. Гепатомегалия поддается лечению, главное, своевременно обратиться к специалисту. При наличии дополнительных воспалительных процессов и осложнений ситуация усугубляется.
У ребенка увеличена печень: лечение
При обращении к врачу для постановки диагноза проводят ряд мероприятий. Сначала специалист ощупывает и простукивает живот. Для получения точных данных используют УЗИ, которое определяет, насколько увеличен орган и какие присутствуют изменения структуры.
Когда была определена гепатомегалия, для выявления причины и постановки точного диагноза назначают следующие мероприятия:
- Общий анализ крови, чтобы исключить наличие заболеваний крови и сепсиса;
- Биохимические исследования крови, чтобы уточнить печеночные ферменты;
- Обязательно назначаются анализы, направленные на поиск маркеров, специфических для разных заболеваний печени;
- Чтобы определить увеличен весь орган или только его доля, есть портальная гипертония или кисты, используют лучевые методы исследований: рентген с контрастом;
- Радионуклидное обследование позволяет исследовать выделительную функцию и кровообращение;
- Чтобы исключить наличие новообразований, детям назначают КТ.
Проводится комплексное лечение, которое включает прием подобранных специалистом медикаментозных препаратов, соблюдение диеты и использование народных рецептов. Для начала проводится лечение первопричины, которая привела к тому, что у ребенка новорожденного или которому исполнилось уже несколько лет, увеличена печень. Рекомендуется ввести дозированную физическую нагрузку, что важно для укрепления иммунитета.
Медикаментозная терапия
Врач в индивидуальном порядке подбирает подходящие лекарства и назначает дозировку. Кроме этого, он дает рекомендации, которые касаются общего укрепления иммунитета. Важно, чтобы средства были эффективными, но при этом с низкой токсичностью. Основные препараты – гепатопротекторы, которые оказывают лекарственное и защитное действие.
Рассмотрим наиболее часто рекомендованные средства для детей:
- Легалон или Карсил содержат экстракт расторопши, который эффективен при разных печеночных заболеваниях;
- Эссенциале содержит фосфолипиды и витамины группы В, которые восстанавливают печеночные клетки, даже при серьезных заболеваниях, например, циррозе и гепатите;
- Гепатамин включают компоненты, которые содержат печень крупного скота. Такой препарат принимают вместе с антибиотиком, чтобы минимизировать риск возникновения побочных действий;
- Урсофальк рекомендован при гепатомегалии и при токсических поражениях органа;
- Мезим и другие ферментированные средства необходимы для того, чтобы облегчить работу ЖКТ.
Важно учитывать, что у некоторых описанных выше препаратов есть ограничения по возрасту ребенка, поэтому не стоит покупать лекарства без назначения врача.
Диетическое питание
Если у ребенка гепатомегалия, тогда в обязательном порядке проводят изменения в питании, которые должны соотвествовать следующим правилам:
- Соблюдение дробного питания, то есть ребенок, независимо от того, сколько ему лет, должен питаться небольшими порциями через одинаковые промежутки времени. Оптимальное количество 5-6 раз. Это позволит не перегружать организм;
- Последний прием пищи должен проходить не позже семи вечера и порции не должны быть большими;
- Лучше всего готовить продукт на пару и запекать, но лучше есть все в свежем виде для сохранения максимальной пользы;
- Ребенок при гепатомегалии ни в коем случае не должен есть опасную пищу, например, жареное, сладкое и т.д.;
- Продолжительность диеты определяет врач, учитывая индивидуальные показатели организма.
Народные рецепты
Если ребенок имеет проблемы со здоровьем, не рекомендуется проводить самолечение, особенно это касается состояния грудничка, поскольку существует риск усугубления ситуации. Использовать средства народной медицины можно, только когда малыш пойдет на поправку и с разрешения лечащего врача.
При гепатомегалии рекомендованы такие рецепты:
- Приготовьте напиток, добавив в 200 мл теплой воды 2 ч. ложки меда и сок лимона. Пить такой «чай» нужно три раза в день;
- Для лечения гепатомегалии рекомендована свекла в отварном виде, которую нужно измельчить и добавить к ней немного масла;
- Если увеличена печень, стоит есть тыкву. Так, нужно измельчить сырой овощ и сделать 100 мл сока. Можно поддавать термической обработке мякоть: варить и запекать;
- Рекомендуется давать малышу натощак ягоды можжевельника и начинать нужно с 3 шт., постепенно добавляя по одной. Максимальное количество – 14 ягод, а затем следует уменьшать количество;
- В период лечения стоит давать своему чаду яблочный сок, в котором следует растворить немного меда. Разовая доза составляет 80 мл напитка;
- Эффективный рецепт: измельчите грецкие орехи, чтобы получилось 3 ст. ложки и добавьте мед. Употребляют такое лекарство по 70 г.
Увеличение печени у детей: профилактика
Есть ряд рекомендаций, которые помогают снизить риск возникновения печеночных заболеваний:
- Важно своевременно оказывать медицинскую помощь и проводить диагностику;
- Введите для своего малыша специальный режим питания, возможно, стоит разработать конкретное меню и согласовать его с врачом. Важно исключить вредную пищу: жирное, копченое, маринованное и продукты, богатые простыми углеводами. В меню должна быть белковая пища, овощи и фрукты;
- Следите, чтобы ребенок не только занимался, но и отдыхал. Не перегружайте его, чтобы организм не работал на износ;
- В распорядок дня нужно ввести дозированные физические нагрузки, например, он может ходить на секции или просто выполнять дома зарядку;
- Регулярно проводите профилактическую терапию, чтобы справиться с гельминтами.
Теперь не должно возникнуть вопросов, касающихся того, что такое гепатомегалия и как правильно проводить лечение ребенка. Важно тщательно следить за состоянием своего малыша, чтобы вовремя определить наличие проблемы и получить помощь.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
